Воспаление синовиальной оболочки сустава с образованием в нем выпота
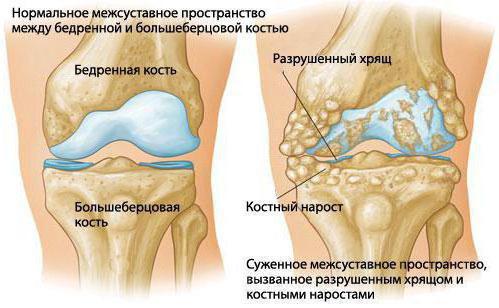
Все суставы скелета окружены сумками, роль которых — питать сустав, обеспечивать его нормальное скольжение и защищать от повреждений. Внутренняя поверхность сумки выставлена особым ворсинчатым синовиальным слоем, производящим жидкость с содержанием хондроцитов — клеток, без которых регенерация (то есть восстановление хрящевой ткани) сустава невозможна. В процессе движения и нагрузок суставные поверхности отдают часть жидкости в полость, работая подобно насосу, а при расслаблении впитывают её обратно. Чтобы состав синовиальной жидкости (синовии) был постоянно свежим, нужна непрерывная циркуляция. Если она нарушается, в полости сустава начинает скапливаться избыточный объём синовии, то есть происходит выпот в сустав.
Что это такое — выпот в сустав, и отчего он происходит
Суставная капсула, находясь в здоровом состоянии, содержит в себе определённое количество жидкости, необходимое для заполнения всех её полостей, перешейков и каналов. Циркуляция синовии, её проникновение в труднодоступные узкие места, происходят благодаря движению в суставе, умеренному натяжению сумки, колебанию ворсинок эпителия.
Синовит — главная причина выпота в сустав
- Под влиянием первичных или вторичных причин синовиальная оболочка воспаляется, перекрывается сообщение с некоторыми ее полостями.
- Благодаря застойным процессам, в отдаленных закоулках капсулы в синовии образуется дефицит суставных компонентов, и может также развиться инфекционный процесс.
- Воспаленная внутренняя оболочка выделяет повышенное количество жидкости, и давление внутри суставной сумки постепенно возрастает, возникает внутреннее напряжение и поверхностное натяжение.
- В больном суставе появляется дискомфорт: он сильно отекает и его становится трудно сгибать.
Описанное выше соответствует началу синовита — воспаления синовиальной оболочки капсулы, окружающей суставные сочленения.
Бурсит — по своей сути тот же синовит
Сумки с синовиальной оболочкой есть также между сухожилиями, мышцами, фасциями, обеспечивающими двигательные функции сустава. Часть расположены под подкожной жировой клетчаткой, часть — в глубине. Для примера рассмотрим коленный сустав — в нем насчитывается около 10 крупных синовиальных сумок, не считая суставной капсулы. Воспаление в них также провоцирует выпот в коленном суставе. (См. Жидкость в коленном суставе).
Чтобы различить капсулу сустава от сухожильных влагалищ, последние называют бурсами, а воспаление синовиальной оболочки бурсы — бурситом.
Первичный и вторичный синовит: каковы его причины
Если заболевание начинается у здорового до этого человека с выпота в сустав, то констатируется первичный синовит. Причинами первичного синовита обычно является ревматоидный артрит (РА).
Внезапно отёкший без всякой на то причины сустав — это очень тревожный признак. Необходимо срочно идти к ревматологу или врачу-артропату, занимающемуся воспалительными и дегенеративными суставными болезнями.
По международной классификации МКБ 10 воспалительные патологии суставов не выделяются отдельно, а объединены с дегенеративными (артрозами) и находятся в группе артропатий.
Воспаление синовиальной оболочки, сопровождающееся выпотом при артрозе, происходит обычно не в начальной, а на поздней деформирующей стадии болезни, из-за компенсаторных разрастаний (остеофитов) на суставных поверхностях, следовательно, синовит при артрозе нельзя считать первичным.
Причины вторичного синовита:
- травмы сустава;
- деформирующий остеоартроз;
- все остальные виды артрита, кроме ревматоидного (инфекционный, реактивный, аллергический;
- болезни нарушенного обмена (подагра, хондрокальциноз).
Рассмотрим вкратце симптомы выпота при первичных и вторичных факторах.
На рисунке: наиболее частые места образования выпота в суставах
Симптомы и диагностика выпота в сустав
Первичный выпот
- Первичный ревматоидный выпот имеет симметричный характер: отекают два одноименных сустава (межфаланговых, коленных, локтевых, плечевых).
- Предшествует заболеванию обычно поражение мелких межфаланговых суставов кистей и стоп, так как ревматоидный артрит редко начинается с крупных суставных сочленений.
- Выпот в сустав сопровождается ноющей болью и повышением температуры, что неудивительно, так как он связан с обострением основного заболевания.
- Боль обостряется ночами и в состоянии покоя, а когда больной начинает двигаться, она постепенно уменьшается. Объясняется это ускорением циркуляции синовиальной жидкости при движении, притормаживающей воспалительные процессы в суставной оболочке.
- Возможны и внесуставные симптомы, так как РА поражает не только периартикулярные, но и соединительные ткани других жизненных систем: сердечные оболочки, кровеносные сосуды, слизистые оболочки глаз и мочевыводящих путей.
- В начальной стадии РА цвет суставной жидкости прозрачный, а состав серозный; в поздней стадии в синовии различаются белковые включения, состав — серозно-фибринозный.
- При анализе жидкостного компонента хронического суставного выпота в нем фиксируется большое количество фибрина — результат дистрофического процесса в синовиальной оболочке.
Подтверждается заболевание обнаружением ревматоидного фактора в крови (при серонегативной форме, на начальной стадии РФ обнаруживается далеко не всегда, поэтому рекомендуется через полгода вновь пересдать анализ).
Вторичный выпот в сустав
Травма сустава
Есть четкая связь между скоплением суставной жидкости и полученными внешними и внутренними повреждениями (кровоподтёками, гематомами, открытыми ранами, вывихами сустава, ушибами, разрывами связок, мениском, переломами).
Выпот в сустав после травмы может произойти буквально в течение часа или на следующие сутки.
Симптомы зависят от тяжести травмы:
- При простом ушибе отечность небольшая, сопровождается синяками, ссадинами, проходит на второй-третий день;
- При серьёзной травме отеки и гематомы прогрессирующие, возникает острая боль и невозможность согнуть или разогнуть конечность.
- На глазах увеличивающийся отек и гематома — признаки гемартроза, который обычно происходит при разрыве связок, укрепляющих капсулу, и внутрисуставных переломах (См. Гемартроз коленного сустава).
- Разрыв капсулы при травме приводит к проникновению синовиальной жидкости в окружающие мягкие ткани и образованию флегмоны.
Если через повреждение в коже, полученное при травме, в суставную полость попадёт инфекция, не будет проведена эвакуация жидкости и промывка капсулы, то выпот может перейти в гнойную форму.
Основные способы диагностирования выпота при травме:
- рентгенография, подтверждающая травму;
- пункция, определяющая примеси крови в синовиальной жидкости;
- артроскопия (уточняет характер травмы и одновременно устраняет её последствия, позволяет удалить из суставной полости фрагменты хрящей и связок — суставные тела).
Деформирующий остеоартроз
При деформирующем артрозе, в отличие от ревматоидного артрита, наличие выпота и боли в суставе — признаки поздней стадии.
- При ревматоидном артрите синовит начинается рано, одновременны с болезненными проявлениями, а при деформирующем суставы могут долго болеть, прежде чем в один прекрасный день начнут отекать.
- Артрозная боль привязана к движению: обостряется при нем, и затихает в покое (ещё одна разница между артритом и артрозом). Вызвано это началом разрушения субхондральной суставной кости (при разрушении хряща на начальной стадии артроза боль отсутствует, так как в хрящевом слое нет нервов).
- Выпот в сустав при артрозе происходит, когда образовавшиеся на суставных поверхностях остеофиты начинают раздражать синовиальную оболочку, следствием чего является её воспаление и усиленное выделение синовии.
Диагноз подтверждается рентгеном, фиксирующим краевые разрастания и сужение суставной щели, в также анализом синовиальной жидкости: она содержит много хондроцитов, элементов хряща.
Выпот в сустав при различных видах артрита (кроме ревматоидного)
Главный симптом такого синовита — суставы, обычно асимметричные, начинают отекать не сразу, а спустя какое-то время после болезни, спровоцировавшей артрит: пиогенных инфекций, других бактериальных и вирусных инфекций, интоксикаций и т. д. Иногда проходит две — три недели (при стафилококковых и стрептококковых инфекциях), а порой годы (болезнь Лайма, хламидиоз, микоплазмоз), прежде чем суставы начнут реагировать на болезнь.
- При инфекционном артрите привести к выпоту может банальная простуда (ангина, тонзиллит, грипп) и другие инфекционные болезни — скарлатина, ветряная оспа, тиф, бруцеллёз, гонорея, сифилис, болезнь Лайма, туберкулёз суставов и т. д.
- Реактивный артрит развивается на почве кишечных и урогенитальных инфекций, которых вызывают энтеробактерии, грамотрицательные микроорганизмы (хламидии, шигеллы, микоплазма, иерсинии), и паразитарных инвазий (глистов).
- Аллергический — на почве постоянного вредного фактора (интоксикации, работе на вредном производстве, употребления алкоголя, наркотиков и т. д.). У некоторых реактивных видов артрита, например, паразитарном, также присутствует аллергическая природа, а у аллергического — аутоиммунный фактор, поэтому они смешанного типа и лечатся сложно.
При артритных выпотах симптомы самые разные:
- При реактивном артрите часто возникает синдром Рейтера (суставные воспалительные симптомы, конъюнктивит, уретрит, а иногда ещё и кожные проявления), в крови может быть повышенное содержание эозинофилов.
- Аллергический артрит протекает остро, часто сочетается с сыпью, очень высокой температурой.
- Инфекционный артрит сопровождается повышением СОЭ, лейкоцитов. Бактериологический анализ синовиальной жидкости при выпоте в сустав может показать возбудителя основной болезни.
Аллерген при аллергических артритах часто найти не удаётся, но проведение иммунологического анализа синовиальной жидкости помогает обнаружить мутировавшие антитела, что вместе с другими симптомами подтверждает аутоиммунную теорию аллергического артрита.
Болезни в суставах, связанные с обменными нарушениями
К выпоту могут привести также подагра (артрит кристаллического типа) и псевдокальциноз. Обе болезни вызваны нарушенным обменом:
- подагра — мочевой кислоты;
- хондрокальциноз — солей кальция.
Выпот провоцируется раздражением кристаллами уратов и кальциевыми отложениями синовиальной оболочки.
Симптомы в обоих случаях похожи:
- внезапное ночное начало;
- очень высокая температура;
- сильнейшая отечность;
- кожная гиперемия и гипертермия.
Гнойный выпот в сустав
Появление гноя внутри суставной полости может привести к резкому обострению болезни и опасности сепсиса. Такое случается при пиогенном артрите и прямом инфицировании сустава при нарушении кожной целостности (травмы, огнестрельные ранения, ожоги, абсцессы).
Симптомы гнойного выпота:
- солидный отек темно-багрового цвета, с повышением локальной температуры в области сустава;
- кожа натянута до предела, с блеском;
- больного лихорадит;
- в крови — экстремальные значения лейкоцитов и СОЭ.
Хронический выпот
Постоянный избыток жидкости в суставе приводит:
- к растяжению капсулы;
- ворсинчатому синовиту;
- гипертрофии и дистрофии синовиальной оболочки;
- обедненному составу синовии;
- разрушению хрящей.
Как лечить выпот в сустав
Лечение полностью определяется причиной происшедшего, поэтому единую рекомендацию на все случаи жизни дать трудно. Больной не должен пытаться самостоятельно справиться с проблемой — при гнойном выпоте это может быть опасно для жизни и привести к генерализованной инфекции.
Ни в коем случае нельзя ставить горячие компрессы при выпоте — можно спровоцировать гнойный синовит.
К какому врачу нужно идти с выпотом в суставе
Общая схема лечения разрабатывается в ортопедической клинике, травматологическом кабинете, у врача-ревматолога. Все зависит от поставленного диагноза. Если заболевание случилось впервые, и причины его вам непонятны, идёте вначале к ревматологу.
Способы лечения при различных выпотах
Способ лечения зависит от характера течения болезни:
При серозных выпотах в сустав без высокой температуры, без травматических повреждений, при сравнительно нормальном анализе крови можно ограничиться:
- приемом НПВС (диклофенак, ибупрофен, индометацин, мелоксикам и др.);
- препаратов из группы гормональных стероидов (кортикостероиды, дипроспан, преднизолон;
- электрофорезом с гидрокортизоном.
Гнойный выпот требует:
- немедленного проведения пункции, с промывкой полости при помощи антисептических средств;
- введения в вену и в сустав антибиотиков (какой именно подобрать, определяют по анализу пунктата);
- наложения повязки.
Выпот травматический может стать основанием для проведения артроскопии, при которой полость осматривают, удаляют все лишнее и затем используют ортез для иммобилизации.
Хронический выпот в сустав лечится с применением:
- ферментных препаратов (протеолитиков);
- средств, позитивно сказывающихся на ускорении циркуляции синовиальной жидкости (например, гепарина);
- инъекций гиалуроновой кислоты (если подтверждается плохое качество синовии).
Выпот в сустав — это серьёзная проблема, и её нельзя оставлять без внимания, ждать, что все само собой пройдёт, или заниматься самолечением.
Источник
Соединительные ткани – эндотелиальная и подлежащая рыхлая, выстилающие суставную капсулу изнутри – это синовиальная оболочка, образующая в боковых фланках, в верхнем завороте и в переднем отделе складки и ворсины. Когда выполняется артроскопия, оцениваются отёчность, цвет и сосудистый рисунок, а также все патологические включения в толще синовии и на поверхности, оцениваются размеры, форма, строение синовиальных складок и ворсин. Всё это имеет огромное значение при диагностике заболеваний сустава. Синовиальная оболочка может быть воспалена. Синовит – наиболее часто встречающееся проявление хронических заболеваний. Хронический синовит в пределах оболочки говорит о первичном воспалении при артрите и вторичном при артрозе, деформирующем сустав.
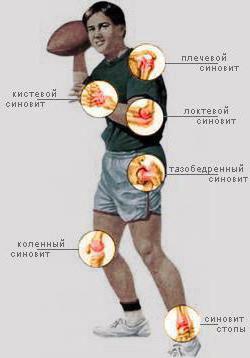
Синовит
По самым современным сведениям, ключевое звено в развитии хронических артритов – аутоиммунный процесс, когда распознаётся неизвестный патогенный фактор с помощью антигенпредставляющей клетки. Вторичный синовит деформирующего артроза связан с тем, что в суставе накапливаются продукты распада хряща – фрагменты молекул коллагена и протеогликанов, мембран хондроцитов и тому подобного. В нормальном состоянии ни одна клетка иммунной системы с этими антигенами не контактирует, а потому они бывают распознаны как материал абсолютно чужеродный. Именно это и приводит к жёсткому иммунному ответу, а потому сопровождается таким хроническим воспалением, от которого страдает синовиальная оболочка. Особенно часто встречаются подобные изменения в коленном суставе. Системных заболеваний синовиальной оболочки достаточно много, и для них существует определённая классификация.
1. Заболевания с суставным синдромом – это поражение соединительной ткани ревматоидным артритом, когда поражены преимущественно мелкие суставы. Это тип эрозивно-деструктивного полиартрита, при этом этиология не слишком ясна, а аутоиммунный патогенез – сложный.
2. Инфекционный артрит, который бывает связан с присутствием инфекций, в том числе и скрытых. Например, синовиальная оболочка сустава поражена такими инфекциями, как микоплазма, хламидии, бактероиды, уреплазма и многие другие. Сюда относится септический (бактериальный) артрит.
3. Заболевания от нарушения обмена веществ, такие как подагра, охроноз (он бывает следствием заболевания врождённого – алкаптонурии), пирофосфатная артропатия.
4. Синовиальная оболочка сустава подвержена новообразованиям – опухолям и опухолеподобным заболеваниям. Это виллезонодулярный синовит, синовиальный хондроматоз, синовиома и гемангиома, синовиальный ганглий.
5. Поражение синовиальной оболочки сустава по дегенеративно-дистрофическому типу и деформирующий артроз считаются весьма распространёнными заболеваниями. Например, дегенеративно-дистрофическим поражением суставов страдают очень многие люди после сорока пяти лет, и степень данного поражения может быть разной.
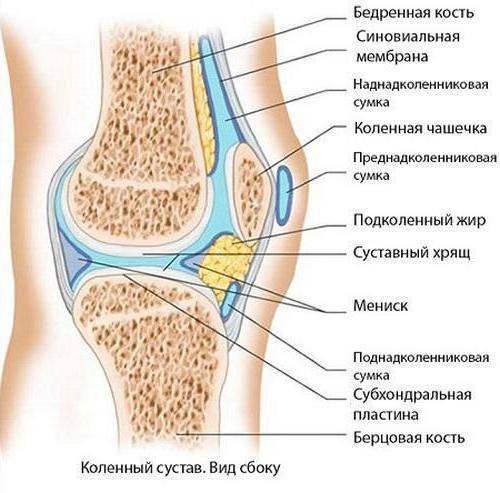
О заболевании
Синовит – настолько распространённое заболевание, что им обеспокоена даже военная медицина США, недавно взволновавшая Россию тендером на сбор РНК и синовиальной оболочки россиян. Объясняется это тем, что в мире идёт настойчивый поиск решений в борьбе с заболеваниями суставов. Дело в том, что воспалительный процесс сопровождается скоплением выпота (жидкости) в самой полости сустава, и чаще всего страдают суставы коленные, хотя поражение может настигнуть и голеностопный, и локтевой, и лучезапястный, и любой другой сустав. Заболевания синовиальной оболочки развиваются, как правило, только в одном из них, достаточно редко бывают поражены несколько суставов. Развивается синовит от инфекции, после травмы, от аллергии и некоторых заболеваний крови, при обменных нарушениях и эндокринных болезнях. Сустав увеличивается в объёме, синовиальная оболочка утолщена, появляется боль, человек чувствует недомогание и слабость. Если присоединяется гнойная инфекция, боли становятся значительно сильнее, может наступить общая интоксикация.
После обнаружения симптомов, после обследований и исследований синовиальной жидкости устанавливается диагноз. Это, например, воспаление синовиальной оболочки сустава. Назначается лечение: пункции, иммобилизация, если необходимо – оперативное вмешательство или дренирование. Учитывая течение болезни, можно выделить острый синовит и хронический. Острый всегда сопровождается отёком, полнокровием и утолщением синовиальной оболочки. Полость сустава наполняет выпот – полупрозрачная жидкость с хлопьями фибрина. Хронический же синовит показывает развитие фиброзных изменений капсулы сустава. Когда ворсинки разрастаются, появляются фибринозные наложения, которые свисают прямо в суставную полость. Скоро наложения отделяются и превращаются в “рисовые тельца”, плавающие свободно в жидкости полости сустава и дополнительно травмирующие оболочку. По видам воспаления синовиальной оболочки и характеру выпота можно различить серозный синовит или геморрагический, гнойный или серозно-фибринозный.

Причины возникновения
Если в полость сустава попадают патогенные микроорганизмы, возникает инфекционный синовит. Возбудитель может проникать в оболочку при проникающих ранениях сустава – из внешней среды, а также из тканей, окружающих синоидальную оболочку, если вблизи сустава находились гнойные раны или гнойники. Даже из отдалённых очагов инфекция вполне может проникать в район полости сустава, вызывая воспаление синовиальных оболочек человека, поскольку всюду проходят кровеносные и лимфатические сосуды. Инфекционный неспецифический синовит вызывается стафилококками, пневмококками, стрептококкамии тому подобными возбудителями. Инфекционный специфический синовит вызывают возбудители инфекций специфических: при сифилисе – бледная трепонема, при туберкулёзе – туберкулёзная палочка и тому подобные.
При асептическом синовите патогенных микроорганизмов в полости сустава не наблюдается, а воспаление приобретает реактивный характер. Это происходит, если случаются механические травмы – ушибы сустава, внутрисуставные переломы, повреждения менисков, когда страдает синовиальная оболочка коленного сустава, разрывы связок и ещё много причин. Таким же образом асептический синовит возникает при раздражении свободными суставными телами, а также структурами, ранее повреждёнными – это оторванный мениск, повреждённый хрящ и тому подобное. Ещё причинами асептического синовита могут стать эндокринные заболевания, гемофилия и нарушенный обмен веществ. При контакте аллергика с аллергеном возникает аллергический синовит. Лечение синовиальной оболочки в этом случае предполагается после исключения воздействия аллергена на организм больного.
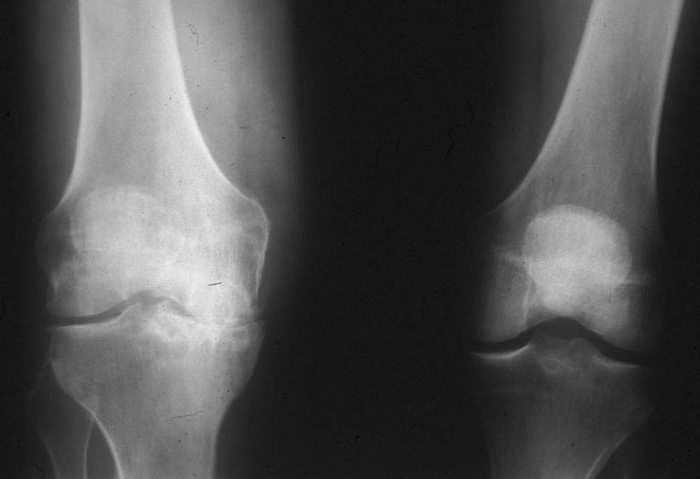
Симптомы
При неспецифическом остром серозном синовите синовиальная оболочка утолщена, сустав увеличен в объёме. Контуры его сглажены, даже появляется распирающее чувство. Болевой синдром выражен не очень резко, либо отсутствует. Однако движения сустава ограничены, при ощупывании ощущается слабая или умеренная боль. Недомогание возможно, незначительно повышается местная и общая температура. Пальпация выявляет флюктуацию. Хирург обязательно проводит следующие пробы: охватывает пальцами обеих рук противоположные части сустава и аккуратно надавливает с какой-либо стороны. Если другая рука будет ощущать толчок, значит, сустав содержит жидкость. Синовиальная оболочка коленного сустава исследуется баллотированием надколенника. При надавливании он до упора погружается в кость, затем, когда давление прекращено, он как бы всплывает. В отличие от гнойного острого синовита, здесь ярких клинических проявлений не наблюдается.
А синовит острый гнойный всегда виден, поскольку состояние больного резко ухудшается, появляются признаки интоксикации: резкий озноб, слабость, повышение температуры, возможен даже бред. Болевой синдром ярко выражен, сустав с отёком в объёме сильно увеличен, с гиперемированной кожей над ним. Все движения крайне болезненны, в некоторых случаях развивается контрактура сустава, а также возможен регионарный лимфаденит (близлежащие лимфатические узлы увеличиваются). Хронические синовиты могут быть серозными, но форма наблюдается чаще всего смешанная: вилезногеморрагическая, серознофибриноидная и тому подобные. В этих случаях клиническая симптоматика скудна, особенно на самых ранних стадиях: ноющие боли, сустав быстро устаёт. При хроническом и остром асептическом синовите выпот может быть инфицирован, после чего развивается гораздо более тяжкий инфекционный синовит. Вот почему изучение РНК и синовиальной оболочки так важно.
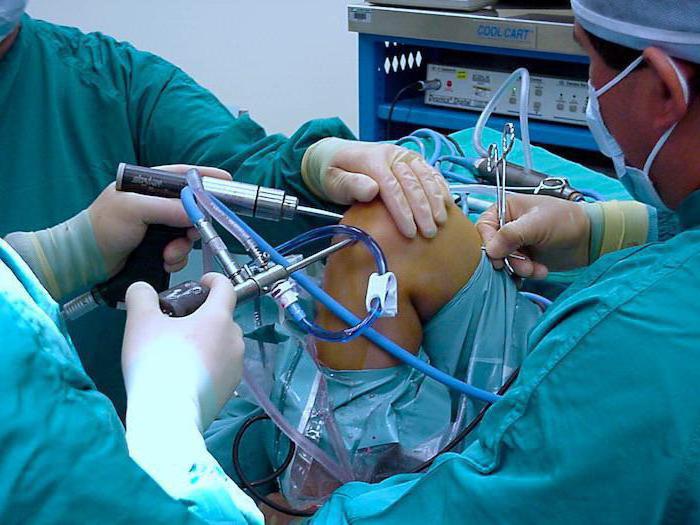
Осложнения
Инфекционные процессы могут распространиться далеко за пределы сустава и его оболочки, переходя на фиброзную мембрану, что влечёт за собой начало гнойного артрита. Подвижность суставов обеспечивается именно состоянием синовиальной оболочки и рибонуклеиновой кислоты, которая реализует генетическую информацию о человеке. Процесс распространяется и дальше: на окружающих мягких тканях развивается флегмона или периартрит. Тяжелейшее осложнение инфекционного синовита – панартрит, когда гнойный процесс охватывает все структуры, которые участвуют в образовании сустава – все кости, связки и хрящи. Бывают случаи, при которых результатом такого гнойного процесса становится сепсис. Если хронический асептический синовит существует в структуре сустава долго, появляются многие неприятные осложнения.
Сустав постепенно, но постоянно, увеличивает свой объём, потому что излишки жидкости синовиальная оболочка тазобедренного сустава, коленного или плечевого не успевает всасывать обратно. Если лечение при таких хронических заболеваниях отсутствует, вполне может развиваться водянка сустава (гидрартроз). А если водянка в суставе находится длительное время, сустав разбалтывается, связки перестают выполнять свою функцию, поскольку ослабевают. В этих случаях нередко происходит не только подвывих сустава, но и полноценный вывих.
Диагностика
После анализа клинических признаков, которые получены после исследований и диагностической пункции, выставляется диагноз. При этом подтверждается не только наличие синовита, но должны быть выявлены причины его появления, а это гораздо более трудная задача. Чтобы уточнить диагноз основной болезни при хроническом и остром синовите, назначаются артропневмография и артроскопия. Также может потребоваться биопсия и цитологическое исследование. Если есть подозрение на гемофилию, обменные нарушения или эндокринные, необходимо назначение соответствующих анализов. Если подозревается аллергическая природа воспаления синовиальной оболочки, нужно провести аллергические пробы. Самым информативным является исследование жидкости, добытой с помощью диагностической пункции – пунктата. При острой асептической форме синовита, приобретённого в результате травмы, исследование покажет большое количество белка, что является свидетельством высокой проницаемости сосудов.
Уменьшение общего количества гиалуроновой кислоты уменьшает и вязкость выпота, что характеризует отсутствие нормального состояния синовиальной жидкости. Хронические воспалительные процессы выявляют повышенную активность гиалуронидазов, хондрпротеинов, лизоцима и других ферментов, в этом случае начинается дезорганизация и ускоренное разрушение хряща. Если в синовиальной жидкости обнаруживается гной, это говорит о процессе гнойного синовита, который необходимо исследовать бактериоскопическим или бактериологическим методом, что даст возможность установления конкретного вида патогенных микроорганизмов, которые послужили причиной воспаления, а затем подобрать самые эффективные антибиотики. Обязательно назначается анализ крови, чтобы выявить повышение СОЭ, а также увеличение количества лейкоцитов и палочкоядерных нейтрофилов. Если подозревается сепсис, нужен дополнительный посев на стерильность крови.

Лечение
Пациенту нужен покой, максимальное ограничение движений поражённого сустава, особенно во время обострения. Наружно и внутрь назначаются противовоспалительные препараты – “Нимесил”, “Вольтарен” и тому подобные. Если синовит ярко выражен, назначаются инъекции, далее переходящие в таблетированные формы лечения. Если в суставе значительные скопления жидкости, показано проведение пункции, которая помимо диагностического имеет и лечебное значение. Диагностика заключается в следующем: отдифференцируется гнойный артрит и гемартроз (кровь в полости сустава), проводится цитологическое исследование (особенно при кристаллических артритах) суставной жидкости. Во время пункции получают желтоватую жидкость в довольно большом количестве (особенно при воспалениях синовиальной оболочки коленного сустава – более ста миллиграммов). После удаления жидкости той же иглой вводятся противовоспалительные препараты – кеналог или дипроспан.
Если причина заболевания установлена и количество жидкости в суставе незначительное, лечение пациенту предстоит амбулаторное. Если же воспаление синовиальной оболочки наступило в результате травмы, больной направляется в травмпункт. Симптоматические синовиты вторичного плана должны лечить профильные специалисты – эндокринологи, гематологи и так далее. Если количество выпота велико, а заболевание протекает в острой форме, это является показанием для госпитализации. Больные травматическим синовитом лечатся в отделении травматологии, с гнойным синовитом – в хирургии и так далее – соответственно профилю основного заболевания. Асептический синовит с небольшим количеством выпота предполагает тугую повязку на суставе, возвышенное положение и иммобилизацию всей конечности. Пациентов направляют на УВЧ, УФ-облучение, электрофорез с новокаином. Большое количество жидкости в суставе предполагает лечебные пункции, электрофорез с гиалуронидазой, йодидом калия и фонофорез с гидрокортизоном.
Терапия и хирургия
Острый гнойный синовит требует обязательной иммобилизации при возвышенном положении конечности. Если течение заболевания не тяжёлое, гной удаляется из полости сустава посредством пункции. Если происходит гнойный процесс средней тяжести, требуется непрерывное и длительное промывание проточно-аспирационное с раствором антибиотика всей полости сустава. Если заболевание протекает тяжело, полость сустава вскрывается и дренируется. Хронический асептический синовит лечится посредством терапии основного заболевания, тактически лечение устанавливается индивидуально, с обязательным учётом тяжести болезни, отсутствия или наличия вторичных изменений в синовиальной оболочке и суставе, выполняются пункции и обеспечивается покой.
В назначениях присутствуют противовоспалительные средства, глюкокортикоиды, салицилаты, химотрипсин и экстракт хрящей. Через три-четыре дня больной направляется на парафин, озокерит, магнитотерапию, УВЧ, фонофорез или другие процедуры физиотерапевтического плана. Если присутствует значительная инфильтрация и часты рецидивы, в полость сустава вводится апротинин. Хронический синовит с необратимыми изменениями синовиальной оболочки, упорно рецидивирующие его формы требуют хирургического вмешательства – полного или частичного иссечения синовиальной оболочки. Послеоперационный период посвящён восстановительной терапии, в которую включены иммобилизация, противовоспалительные препараты, антибиотики и физиотерапия.
Прогноз
Прогноз обычно бывает благоприятным при аллергическом и асептическом синовите. Если терапия проведена адекватно, ликвидируются все воспалительные явления практически полностью, исчезает в суставе выпот, и двигаться пациент теперь может в любом объёме. Если же форма заболевания гнойная, часто развиваются осложнения, формируются контрактуры. Здесь может быть опасность даже жизни пациента. Хронические асептические синовиты часто сопровождаются тугоподвижностью, а в целом ряде случаев происходят рецидивы, развиваются контрактуры после синовэктомии. Нужно заметить, что синовит почти всегда сопутствует каким-либо хроническим заболеваниям в суставах, а потому рецидивы возможны.
Для уменьшения воспалительного процесса, возникающего в синовиальной оболочке, проводится курс противовоспалительных инъекций, а также введение в повреждённый сустав глюкокортикостероидов, если отсутствуют врождённые патологии сустава (иногда и при патологических изменениях проводится диагностическая артроскопия и соответствующее лечение). Так снимается боль, а сустав постепенно начинает работать лучше. Главное – устранение основной причины синовита, и если затем удалить поражённую часть синовиальной оболочки, это обязательно приведёт к результату положительному. Прогноз неплох и для последствий оперативного вмешательства.
Последствия
Достаточно часто происходят ситуации полного выздоровления с восстановлением подвижности сустава. Потеря функций бывает только при тяжёлых формах гнойных разновидностей синовита, и эти случаи иногда даже приводят к смерти пациента от заражения крови. К этому заболеванию никак нельзя относиться небрежно. Дети обычно болеют неделю или две, всё заканчивается без каких бы то ни было опасных последствий. У взрослых – иначе, поскольку чаще всего происхождение заболевания не травматическое. На самоисцеление надеяться ни в коем случае нельзя, поскольку может случиться сепсис и летальный исход.
Для того чтобы это заболевание прошло мимо, нужно всегда своевременно лечить все инфекционные болезни, а спортом заниматься умеренно. Как только почувствуется дискомфорт, немедленно давать суставам отдых, если дискомфорт не прекратился – обращаться к врачу. Запущенные формы приводят к необходимости оперативного вмешательства, хотя такие случаи получения инвалидности и не слишком частые.
Источник
