Воспаление складки заднего прохода
Воспаление заднего прохода – это очень сложный для диагностики симптом, так как за ним может стоять множество тяжелых болезней. В большинстве случаев причиной такого недуга являются неправильное питание, инфекции или грибок, поэтому так важно регулярно обследоваться у врачей, а не только когда будет невмоготу терпеть дискомфорт. Что же собой представляет данный симптом и что делать, если воспалилось анальное отверстие? Разберем эти вопросы.
Воспаление заднего прохода – это очень сложный для диагностики симптом
Причины и симптомы воспаления заднего прохода
Врачи выделяют несколько основных факторов, которые провоцируют возникновение неприятных ощущений в анальном отверстии.
- Воспаление анального прохода может быть вызвано следующими ЗППП:
- лобковыми вшами,
- трихомониазом,
- хламидиозом или гонореей.
Если у вас недавно был незащищенный половой акт, то вы должны немедленно посетить гинеколога/уролога, а также сообщить о болезни своему партнеру, который может и не догадываться о том, что является переносчиком инфекции.
- Глисты, особенно острицы, очень явно дают о себе знать. Зуд в заднем проходе появляется ближе к ночи. В это время паразиты вылезают из анального отверстия наружу, чтобы отложить яйца. Воспаление является естественной реакцией организма на вещества, которые выделяют глисты. Чтобы быть уверенным в диагнозе, вы должны сдать кал на анализ.
Глисты, особенно острицы могут вызывать воспаление заднего прохода
- Воспаление в заднем проходе может беспокоить больных гастритом, при поражении печени, поджелудочной железы и подагре. Кислотность кала меняется, а это отображается на состоянии слизистых оболочек анальной зоны.
- Геморрой – это болезнь, о которой не принято распространяться. Чаще всего люди стыдятся обращаться со своими подозрениями в больницу, так как заболевание одно из самых деликатных.
Такие симптомы, как зуд и воспаление, появляются уже на втором этапе, когда в заднем проходе сформировались довольно крупные узлы. Пациент испытывает дискомфорт при дефекации, но не более, пока болезнь не переходит границы «дискомфортных ощущений».
На более поздних этапах узлы могут вываливаться наружу из прямой кишки и кровоточить. Это чревато инфекционными заболеваниями и сильной болью при акте дефекации.
- При сахарном диабете страдает весь организм, и наружные половые органы не исключение. Из-за нарушения обмена веществ кожа теряет эластичность, становится сухой, чувствительной и раздражительной. Мучительный зуд в заднем проходе является одним из первых симптомов диабета.
Зуд, боль, жжение являются характерными признаками воспаления в заднем проходе.
При сахарном диабете может быть воспаление ануса
Помните, что вы не должны терпеть любой дискомфорт, который отвлекает вас от нормальной жизни и мешает сосредоточиться. Только квалифицированный врач сможет диагностировать болезнь, в противном случае всегда есть риск, что вы являетесь носителем болезни и можете ее передавать различными путями.
Диагностика болезни
При обращении к специалисту врач учтет множество факторов:
- наследственные заболевания;
- половую жизнь;
- пристрастие к вредным привычкам;
- ваши жалобы.
Любая информация может оказаться полезной. Помимо стандартных анализов мочи, кала и крови, может потребоваться соскоб, а также обязательный визуальный осмотр. Данные инструментальных исследований расскажут врачу гораздо больше, чем все симптомы вместе взятые.
Анализ крови при воспалении заднего прохода
Воспаление заднего прохода: чем лечить?
Любое лечение должно быть направлено на болезнь, спровоцировавшую зуд и дискомфорт в анальном отверстии. Поэтому вас должен волновать не вопрос о том, как снять воспаление заднего прохода, а как ликвидировать саму патологию:
- При заболеваниях, которые передаются половым путем, врач назначает достаточно широкий круг медикаментов: от противогрибковых препаратов до антибиотиков. Это зависит от самой болезни, степени её выраженности, стадии и чувствительности пациента к лечению.
- Гельминтозы требуют комплексного лечения. Это и глистогонные средства, например «Декарис», «Вормил», и препараты, которые повышают иммунитет, и различные витамины. Организм после таких «непрошеных гостей» очень ослаблен, поэтому нуждается в поддержке. Порой стоит пропить курс сорбентов, чтобы вывести токсины из крови и ЖКТ.
- Мази от воспаления заднего прохода часто назначают при геморрое, проктитах, трещинах прямой кишки. Они направлены не только на снятие зуда и облегчение болезни, но и на рассасывание геморроидальных узлов. Представителями являются:
- «Релиф»;
Мазь Релиф при воспалении заднего прохода
- «Проктозан»;
- «Проктогливенол».
Вместе с этим комплексно применяют свечи, ванночки и таблетки.
Профилактика
Следить за своим здоровьем нужно всем, а не только людям, которые находятся в группе риска. Если у вас ослабленный иммунитет, то грибковые инфекции, гельминты могут хорошо размножаться в вашем теле.
Чтобы анус не воспалялся, нужно соблюдать правильный образ жизни: делать частые перерывы в работе, выполнять простейший комплекс физических упражнений и, конечно же, исключить из рациона жирную, острую пищу.
Если у вас неожиданно и без всяких предпосылок воспалился задний проход – не стоит паниковать и придумывать себе сотню болезней. Возможно, виной тому неправильно подобранное средство интимной гигиены или вовсе её отсутствие.
Источник

ПроктологCтаж — 18 лет
Центр проктологии на Крестовском
Больница №9 на Крестовском острове
Медицинский центр “Q Clinic” (ранее “Врачебный офис доктора Недозимованого”)
Поликлиника №121 на Камышовой
Дата публикации 4 марта 2020Обновлено 4 марта 2020
Определение болезни. Причины заболевания
Анальные бахромки — это кожные эластичные складки, выступающие вокруг ануса. Их размеры в среднем от 5 до 15 мм. Внешне складки напоминают бахрому. Бахромки не угрожают здоровью и являются косметическим дефектом, однако при травмировании могут воспаляться.
Анальные бахромки — распространённый диагноз в эстетической проктологии. Одинаково часто встречается у мужчин и женщин, крайне редко выявляется у детей. Зачастую бахромки появляются после 25-30 лет.
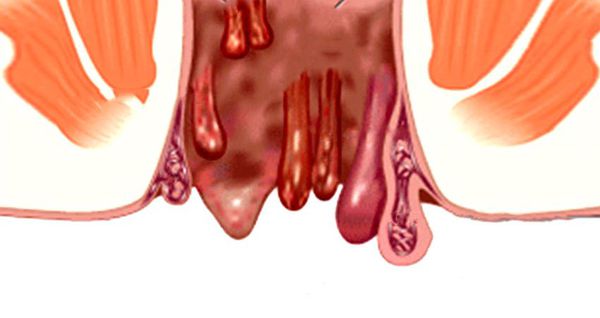
Группы риска:
- женщины, рожавшие три раза и более;
- пациенты с лишним весом (индекс массы тела > 25) и малоподвижным образом жизни;
- пациенты, злоупотребляющие алкоголем, острой, копчёной и жирной пищей. Эти продукты негативно влияют на состояние слизистой кишечника, вызывают прилив крови к органам малого таза и могут приводить к обострению заболевания, на фоне которого появились бахромки.
Анальные бахромки не опасны для здоровья, но часто являются следствием других патологий. Эти патологии сопровождаются растяжением кожи перианальной зоны, т. е. вокруг анального отверстия:
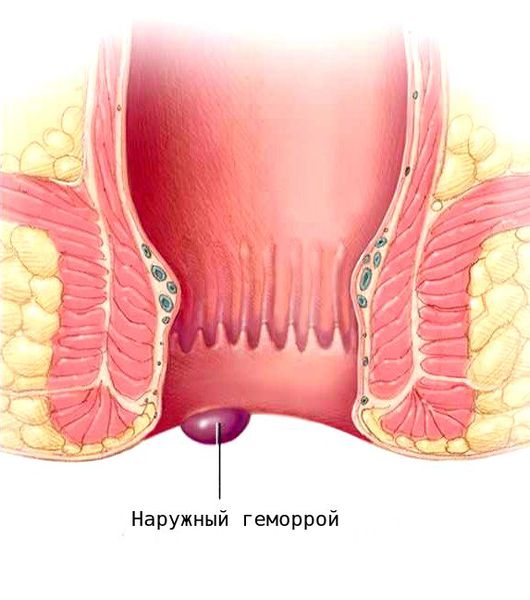
- Наружный геморрой — распространённая причина появления анальных бахромок. В период обострения наружные геморроидальные узлы под кожей в области ануса воспаляются и увеличиваются. В результате кожа над ними растягивается. После уменьшения узлов в перианальный области остаются кожные складки. Чем чаще и длительнее обострение, тем сильнее растягивается ткань. Затем у геморроя наступает ремиссия (порой длительная), иногда даже без специального лечения. А вот последствия остаются на всю жизнь в виде эстетического дефекта перианальной зоны.

- Роды с длительными потугами. Механизм появления бахромок при родах аналогичен с геморроем и связан с повышенным давлением на область ануса. В результате узлы набухают, растягивают кожу, которая затем остаётся в виде складок.
- Сфинктерит (воспаление слизистой сфинктера) и анальные трещины. Вызывают местное воспаление, которое приводит к появлению бахромок.
- Хронические запоры — редкая причина анальных бахромок. Складки могут возникнуть при сильном натуживании и раздражении кожи твёрдыми каловыми массами [1][3][4][5][6][7][8][9][10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы анальной бахромки
Обычно складки в области ануса пациент обнаруживает самостоятельно во время гигиенических процедур. Эти складки могут появляться по всей окружности ануса и затрудняют личную гигиену.
Других проявлений у анальных бахромок, как правило, нет — они безболезненны, не мешают опорожнению прямой кишки, не причиняют дискомфорта при движениях. Большинство пациентов приходит на приём с жалобами на эстетический дефект, приносящий психологический дискомфорт.
Но бывают и исключения. Если в перианальную область попадает микробная флора, бахромки воспаляются. Появляется зуд, раздражение, боль и небольшая кровоточивость. Складки увеличиваются в размерах, возникает покраснение. В тяжёлых случаях, при повреждении бахромок и инфицировании ранки, возможен некроз ткани или развитие парапроктита — гнойного воспаления тканей, окружающих прямую кишку.
Бахромки могут периодически вызывать неприятные ощущения, которые затем затихают. Подобное бывает у пациентов с сопутствующими воспалительными заболеваниями прямой кишки: внутренним геморроем, анальной трещиной, свищами. Обычно присутствуют и другие симптомы хронической патологии: резкая боль при дефекации и кровотечение при наличии трещины, выпадение геморроидальных узлов при внутреннем геморрое или боли и выделение гноя при свищах [1][2][4][7][8][10].
Патогенез анальной бахромки
Предрасполагающие факторы появления анальных бахромок и их основной причины — геморроя — схожи. К ним относятся:
- неправильное питание;
- запоры;
- сидячий образ жизни;
- беременность.
Эти факторы приводят к ухудшению кровообращения в области заднего прохода. В результате нарушается отток по кавернозным венам, увеличиваются геморроидальные тельца и образуются геморроидальные узлы. Геморроидальные узлы воспаляются, тромбируются и растягивают кожу перианальной области.
Площадь покровного эпителия и подкожной ткани увеличивается. В первую очередь повреждаются эластические волокна, но изменения происходят и в эпидермисе, и в подкожно-жировой клетчатке. При слишком сильном натяжении волокон возможен их разрыв. Кожа становится тонкой и хрупкой, меняет цвет и теряет эластичность.
У геморроя наступает фаза ремиссии, узел уменьшается, но сократительная способность кожи нарушена, и она принимает вид небольших, свободно свисающих складок.
Хронические запоры и чрезмерное натуживании во время дефекации приводят к схожему процессу растяжения кожи перианальной области [6][7][9].
Классификация и стадии развития анальной бахромки
Анальные бахромки, возникшие в результате геморроя, по МКБ-10 имеют код I84.6 (остаточные геморроидальные кожные метки).
По клиническим проявлениям анальные бахромки делятся на две группы:
- Неосложнённые анальные бахромки.
- Симптомные анальные бахромки:
- сторожевой бугорок — разрастание соединительной ткани возле анального отверстия;
- «раздражённая» бахромка — воспалённая, гиперемированная бахромка.
Первая группа отличается безболезненностью, для второй характерна отёчность и дискомфорт. Симптомные бахромки возникают, как правило, в результате анальной трещины или геморроя [11].
Осложнения анальной бахромки
Анальные бахромки обычно не причиняют дискомфорта. Однако некоторые факторы вызывают раздражение складок. Например:
- неудобное бельё (стринги);
- недостаточная гигиена;
- потливость летом.
Эти факторы вызывают микроповреждения кожи, через которые проникают патогенные микроорганизмы (стафилококки, стрептококки, некоторые энтеробактерии), кожные складки инфицируются. Далее, с разной скоростью, в зависимости от вида патогена и сопутствующих факторов, развивается местное гнойное воспаление. Этот процесс сопровождается неприятными симптомами: отёком, зудом, раздражением и болью.
Без лечения инфекционный процесс распространяется на смежные органы. На фоне этого развивается проктит — воспаление прямой кишки. Патология проявляется:
- дискомфортом и болезненностью в области прямой кишки;
- зудом, болью при дефекации;
- слизистыми или гнойными выделениями из заднего прохода (иногда с кровью) .
В запущенных случаях в гнойный процесс вовлекается и параректальная клетчатка — скопление жировой ткани, окружающей прямую кишку, и развивается парапроктит с формированием гнойных ходов (свищей).
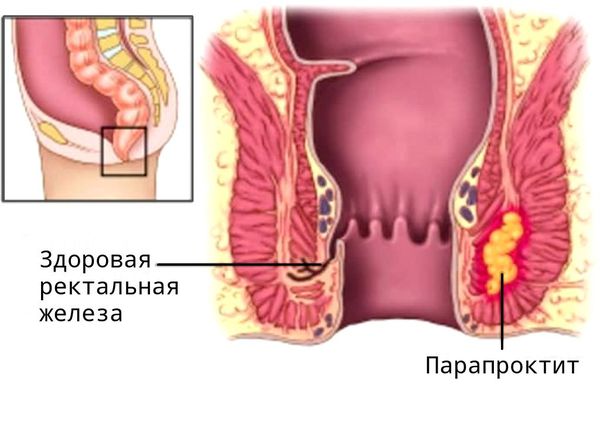
Анальные бахромки затрудняют интимную гигиену. При недостаточной гигиене каловые массы раздражают кожу, возникают эрозии и поверхностные язвы. Раздражённые кожные складки начинают «мокнуть»: отделяется жидкость или жидкость с примесью крови. Появляются резкие боли в области ануса, акт дефекации становится крайне болезненным. Это приводит к запорам и ухудшению общего состояния. Глубокие язвы вызывают хроническое кровотечение и, как следствие, — постгеморрагическую железодефицитную анемию. Заболевание проявляется слабостью, бледностью и сухостью кожных покровов, ломкостью ногтей и волос [3][4][7][8][10].
Диагностика анальной бахромки
Зачастую пациент ещё до обращения к врачу знает о мягких эластичных кожных складках, выступающих или свисающих вокруг ануса. Диагноз “анальная бахромка” ставит проктолог при внешнем осмотре перианальной области. Во время осмотра врач собирает анамнез и выясняет:
- На фоне чего появились складки.
- Проводилось ли ранее обследование толстой кишки и какие заболевания были выявлены.
- Наличие хронических заболеваний кишечника и характер дефекаций: склонность к запорам или жидкому стулу.
- Что беспокоит пациента: эстетический дефект или сопутствующие симптомы: кровотечение, зуд, жжение, боль.
Далее, врач осматривает пациента — оценивает строение анального канала, размещение и количество анальных бахромок. Обращает внимание на сопутствующие патологические изменения: трещины, свищи, геморрой, выпадение прямой кишки.
Если это осложнённые бахромки, то внешне они увеличены в размерах, отёчны, гиперемированы (переполнены кровью). При этом может присутствовать зуд и выделение влаги.
Также врач проводит дифференциальную диагностику для исключения опасных образований — полипов и папиллом. Эти новообразования могут перерождаться в рак и требуют другого подхода к лечению. При появлении сомнений, проводят гистологическое исследование (изучение образцов поражённой ткани). При анальных бахромках аномальные изменения в структуре тканей не выявляются.
Затем, в соответствии со стандартами проктологического осмотра, врач оценивает тонус сфинктера, проводит пальцевое ректальное исследование, аноскопию (осмотр нижнего отдела прямой кишки с помощью аноскопа) и ректороманоскопию (осмотр всей прямой кишки до ректосигмоидного угла с помощью ректоскопа). Это необходимо для исключения возможных сопутствующих заболеваний прямой кишки.
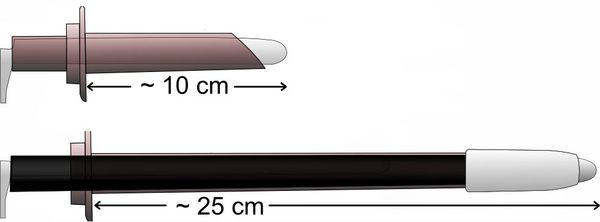
Общие анализы крови, мочи и кала для диагностики анальных бахромок не требуются.
Дифференциальная диагностика проводится с заболеваниями:
- воспалительные патологии аноректальной области (анальные трещины, парапроктит);
- перианальные кондиломы;
- выпадение прямой кишки;
- папилломы, полипы и злокачественные опухоли.
После установления причины появления бахромок, врач предложит варианты лечения [3][4][7][8][10].
Лечение анальной бахромки
Анальные бахромки — проблема деликатная и интимная, поэтому многие пытаются лечиться самостоятельно. Но не существует таблеток, мазей или народных средств, которые помогли бы их убрать. Самолечение только осложнит ситуацию. Анальные бахромки не вылечить консервативными методами.
Удалить анальные бахромки можно амбулаторно при помощи малоинвазивной хирургии. Быстро и безболезненно, под местным наркозом, т. е. через некоторое время после операции пациент может отправиться домой. Все процедуры проводят в один приём, курсовое лечение не требуется.
Но, прежде чем удалять анальные бахромки, необходимо определить причину их появления. Невыявленная этиология может привести к рецидивам в будущем. Рецидивы после хирургического удаления бывают крайне редко.
Показания к операции:
- Эстетический дефект (нет медицинских показаний).
- Желание больного облегчить гигиену (оправдано с медицинских позиций при выраженных бахромках).
- Осложнённые анальные бахромки с частыми обострениями, непроходящем зудом и жжением, невозможностью полноценного испражнения.
- Сторожевая бахромка при трещине, устойчивой к консервативной терапии.
Существует четыре основные методики удаления бахромок:
- Классическая хирургическая операция. Это традиционный и проверенный метод, который гарантирует полное удаление кожных складок скальпелем. Но это техника устарела, так как имеет существенные недостатки: формирование рубца на месте иссечения и реабилитационный период около месяца. На смену ему пришли малоинвазивные методики.
- Криодеструкция — быстрое и безболезненное разрушение анальных бахромок с помощью жидкого азота. Во время операции нет кровотечений, не требуется длительное восстановление, не нужна госпитализация. Но есть и минусы: заживление раны (до 10 дней) и возможное образование рубцов.
- Радиоволновое удаление — эффективный и нетравматичный метод, при котором на проблемную зону воздействуют радиоволновым излучением. В результате кожные складки разрушаются. Не травмируются окружающие ткани, не требуется госпитализация, повреждённые ткани быстро восстанавливаются, рубцы отсутствуют. Сам процесс абсолютно безболезненный.
- Лазерная коагуляция — распространённый метод удаления кожных складок лазером. Техника эффективна и безвредна, во время операции не требуется анестезия и отсутствует риск инфицирования. Регенерация происходит очень быстро, поэтому нет реабилитационного периода. Минусы: рубцы, которые быстро затягиваются, практически незаметные, но всё же остаются[1][3][4][7][9][10].
При использовании современных методов удаления анальных бахромок осложнения встречаются очень редко. Иногда ранки после операции долго заживают, тогда назначают стимулирующие препараты. Процесс дефекации некоторое время может сопровождаться болезненностью и дискомфортом. Интенсивность этих ощущений зависит от индивидуальных особенностей пациента и плотности каловых масс.
Избежать рецидивов и осложнений после операции помогут меры профилактики :
- для предотвращения запоров и раздражения прооперированной области исключить острую, солёную и жирную пищу, выпечку;
- пить до двух литров жидкости в сутки;
- подмываться гигиеническим душем;
- избегать чрезмерной физической активности и не поднимать тяжести.
После операции для оценки скорости заживления необходимо периодически посещать проктолога. Частоту осмотров назначает лечащий врач.
Прогноз. Профилактика
Прогноз, как правило, благоприятный. При отказе от хирургической операции для профилактики осложнений пациенту необходима тщательная гигиена заднего прохода.
Предотвратить травмирование аноректальной области поможет замена туалетной бумаги на подмывание и отказ от неудобного и синтетического нижнего белья. При малейшем подозрении на развитие воспаления необходимо незамедлительно обратиться к врачу.
Профилактика анальных бахромок заключается в предупреждении геморроя и других патологий, нарушающих кровообращение в малом тазу. Пациентам, особенно входящим в группу риска, рекомендовано регулярное ежегодное посещение врача проктолога и осмотр аноректальной области с ректороманоскопией.
Меры профилактики:
- Сбалансировано питаться с достаточным количеством воды и клетчатки (не менее 400 грамм овощей и фруктов в день по рекомендации ВОЗ).
- Не злоупотреблять алкоголем.
- Заниматься адекватной состоянию здоровья физической активностью.
- Контролировать вес.
- Носить удобное нижнее бельё из натуральных материалов и использовать качественную мягкую туалетную бумагу, влажную туалетную бумагу без спирта и отдушек, средства для подмывания без отдушек с рH 5,5.
- Использовать гигиенический душ [2][3][4][7][8][9][10].
Источник
