Воспаление слизистой глаза называется

Одним из наиболее часто встречающихся заболеваний в офтальмологии считается блефарит — воспаление век глаза, характеризующееся преимущественно хроническим или длительным течением и трудно поддающееся лечению. Как лечить глазной блефарит, какими способами можно избежать осложнений? Это зависит от причин и возбудителей болезни.
Влияет или не влияет блефарит на зрение человека?

В большинстве случаев болезнь выявляется у взрослых людей, поражает веки и, несомненно, мешает четкости зрения. Вопрос о необходимости универсального и эффективного метода лечения встает уже в первые дни появления ярких клинических признаков, поскольку
заметно ухудшает качество жизни больного. Симптомы болезни отличаются в зависимости от причин, но чаще всего это воспаление краев век различной степени тяжести, которое сопровождается зудом, отделением пенистой слизи, появлением сальных чешуек или язвочек.
Причины появления блефарита
Впервые столкнувшись с данной патологией, необходимо четко осознавать: в устранении нуждаются не столько сами симптомы заболевания, сколько его первопричина. Именно поэтому лечение данной болезни нужно одновременно начинать как с борьбы с ее внешними проявлениями, так и с выявления причин возникновения.
На сегодняшний день происхождение болезни может крыться в инфекционных и неинфекционных возбудителях.
Причины блефарита:
- Заражение стафилококком;
- Вирус герпеса, опоясывающего лишая или контагиозного моллюска;
- Попадание в организм патогенных грибов или членистоногих, среди которых могут быть клещи или вши;
- Различные воспалительные процессы на поверхности кожи (экзема, себорея);
- Иммунодефицит.

По статистике, основная масса пациентов — это женщины в промежутке от 30 до 50 лет, имеющие блефарит, возникающий при такой болезни, как розацеа (розовые угри). Считается, что частота патологии увеличивается в зависимости от возраста, хотя нет гарантий, что молодая девушка или мужчина не подвержены данному заболеванию. Также никто не может гарантировать, что болезнь будет протекать без осложнений или рецидивов.
Классификация
Разновидности воспаления век принято классифицировать на группы, все зависит от локализации патологического процесса и клинических форм заболевания.
Так, по локализации процесса блефарит может быть передним краевым (в таком случае патология затрагивает передний край века), задним краевым (когда воспаление распространяется на его задней стороне) или угловым (он же ангулярный — поражению подвергаются уголки глаз). Передний краевой блефарит является следствием инфекции и отличается местным проявлением патологии кожи, в то время как задний краевой вид диагностируется при дисфункции мейбомиевых желез, сопровождаясь сильным ощущением сухости глаза.
По клиническим формам выделяют следующие виды: чешуйчатый (себорейный), язвенный (он же стафилококковый), задний (краевой), а также демодекозный.
Все эти типы болезни носят исключительный характер, а потому нуждаются в строго индивидуальном подходе к медикаментозной или хирургической коррекции. Успешность их лечения напрямую зависит от опытности практикующего врача-офтальмолога и его способности безошибочно диагностировать разновидность патологии.
Передний блефарит
Этот вид патологии обычно вызывается бактериями, а конкретно — стафилококками, усугубляясь при наличии перхоти.
Развитие переднего воспаления век имеет четкую стадийность. Начальный этап болезни характеризуется появлением легкого зуда, периодическими покраснениями краев век, скоплением в углах глаз пенистого отделяемого. Эта стадия блефарита легко поддается лечению и в случае своевременного проведения грамотно составленной терапии не переходит на следующий уровень — чешуйчатый.
Чешуйчатый (или себорейный) блефарит

Под себореей понимают патологию кожи, возникающую вслед за нарушением регуляции функций сальных желез. Она может быть жирной, сухой или смешанной. Обычно такая форма заболевания протекает с себорейными дерматитами (воспалениями кожи головы, заушных и носогубных областей, а также грудины).
При себорейном типе болезни ощущение зуда в глазах заметно усиливается, они становятся излишне чувствительными к световому излучению, пыли, дыму, резким порывам ветра. Быстрое утомление глаз наступает уже в середине дня, к вечеру продолжение напряженной работы зрения становится невозможным. Постепенно края век утолщаются, а на ресницах образуются мелкие серые сальные чешуйки — это клетки отшелушивающегося эпидермиса. Часто данная разновидность заболевания встречается в сочетании с хроническим конъюнктивитом, иногда — с краевым кератитом.
Стафилококковый (язвенный) блефарит
При отсутствии должной фармакологической коррекции чешуйчатая стадия переходит в язвенную. При ней наблюдается резкое покраснение век, их утолщение, наличие плотных корок и, как следствие, склеивания ресниц крупными пучками. После снятия коркового налета обнаруживаются маленькие язвы, которые в особенно запущенных случаях могут покрывать всю поверхность края. Зачастую язвы покрыты гнойным отделяемым, обильно кровоточат. Помимо этого, при этом типе болезни отмечается формирование трихиаза — неправильного роста ресниц вследствие натирания, травмирующего глазное яблоко.
Позднее, если пациенту не была оказана качественная медицинская помощь, возможно неконтролируемое слезотечение, возникающее из-за выворота век или их неправильного прилегания к глазному яблоку. Это чревато рубцеванием и появлением вторичной инфекции.
Ангулярный (угловой) блефарит
Угловой вид патологии может сочетать в себе все признаки стафилококковой и чешуйчатой форм. Его отличие заключается лишь в локализации патологических изменений — им подвергаются внешний, а также внутренний углы глаза.
Дисфункция мейбомиевых желез (ДМЖ) на фоне заднего блефарита (мейбомита)

ДМЖ — это функциональное изменение сальных желез в области век, при котором снижается выработка жира вследствие закупорки их протоков. Располагают к возникновению мейбомиита многие внутренние и внешние факторы. К ним относят:
- Возраст и пол (большинство пациентов с ДМЖ —женщины);
- Гормональные нарушения;
- Применение препаратов местного действия, которые способствуют снижению уровня выделения секрета мейбомиевыми железами (капли, мази).
Из-за недостатка жира на поверхности век происходит ускоренное испарение слезной пленки, что способствует увеличению численности бактерий на границе века, осложнению мейбомита синдромом «сухого глаза», а также воспалению и повреждению поверхностных тканей глазного аппарата.
Симптомы дисфункции мейбомиевых желез:
- Покраснение и утолщение краев век;
- Скопление желтовато-серого пенистого секрета в наружных углах глазной щели;
- Ощущение сухости глаза.
В отдельных тяжелых случаях заболевание может сопровождаться рядом других патологий, например, конъюнктивитом, синдромом «сухого глаза», трихиазом, кератитом и др.
Аллергический блефарит
Этот тип болезни — единственный, который обладает острым течением среди всех перечисленных вариантов. Он возникает как внезапная аллергическая реакция в ответ на местное применение каких-либо медикаментов или косметических средств у людей с повышенной чувствительностью к их составляющим. Однако в этой группе патологий есть исключения: следует помнить, что аллергия может быть вызвана не только химическими веществами, но также микробами, паразитами, вирусами, некоторыми общими болезнями (розацеа).

Их воздействие не является острым, оно образуется вследствие хронических токсико-аллергических процессов внутри организма. Симптомами аллергического заболевания служат: отек конъюнктивы, активный зуд, отсутствие слизисто-гнойного или гнойного отделяемого.
Демодекозный блефарит
Демодекоз — заболевание, вызываемое патогенными микроорганизмами — клещами рода Демодекс. Как показывает статистика, носителями этих паразитов являются около 90% всех взрослых людей, и все же само заболевание проявляется далеко не у всех.
Микроскопический клещ обитает на поверхности кожи (в сальных протоках и мейбомиевых железах, волосяных фолликулах человека и животных). У большинства людей-носителей обнаруживается бессимптомное носительство демодекоза, но при благоприятных для последнего условиях (снижении иммунитета человека, плохих бытовых и трудовых условиях, перенесенных операциях на глазах и наличии системных патологий) он начинает свое патогенное воздействие.
Нередко данное заболевание сочетается с общим поражением глаз, еще чаще — с демодекозом кожи (его отличительные черты — эритема, папулы, пустулы, шелушение с образованием крупных чешуйчатых хлопьев). Основными жалобами при подозрении на демодекозное воспаление век считаются жжение и зуд, усиливающиеся при местном действии тепла, а вместе с тем и ряд симптомов, присущих любым другим формам патологии.
Диагностика
Ввиду значительного сходства симптоматики всех существующих разновидностей блефарита их диагностике офтальмологи уделяют особое внимание. Для этого применяются:
- Сбор анамнеза — этот метод представляет собой выяснение обстоятельств, при которых возникла болезнь;
- Физикальное обследование — при помощи этой методики проводят наружный осмотр, биомикроскопию (оценку слезной жидкости и отделяемого), биомикроскопию роговицы и конъюнктивы с применением красящих веществ, определение остроты зрения;
- Лабораторные исследования — при подозрении на паразитарный блефарит рекомендуется культуральный анализ, при обнаружении асимметрии века и подозрении на карциному — биопсия, а при возможном носительстве демодекоза — микроскопия удаленных ресниц на наличие личинок клещей.

Помимо этого, при необходимости назначают консультации у специалистов иных направлений:
- У дерматолога или аллерголога — при наличии себорейного или демодекозного дерматита, экземы, розацеа;
- У гастроэнтеролога — в условиях сопутствующих патологий желудочно-кишечного тракта (гастрита, энтероколита);
- У эндокринолога — при некомпенсированном сахарном диабете.
Только комплексный подход может гарантировать постановку точного диагноза с назначением соответствующего лечения.
Как лечить такую болезнь глаз, как блефарит?
Несмотря на похожие симптомы, способы лечения при каждом конкретном виде блефарита сильно разнятся. Именно поэтому, задаваясь вопросом, как лечить блефарит, стоит всячески избегать самостоятельного домашнего лечения.
Уже при появлении первых признаков болезни необходимо незамедлительно обращаться к специалисту.
В лечении данной болезни принято выделять два подхода: медикаментозный (включая хирургическое вмешательство) и немедикаментозный. Важно понимать, что при таком серьезном заболевании назначить те или иные препараты может только врач, самолечение в данном случае очень опасно.
Медикаментозное лечение
Общие принципы лечения в данном случае сводятся к следующим действиям:
- Обработка свода век щелочными растворами и антисептиками — с целью предотвращения развития вторичной микрофлоры на воспаленных участках глаз;
- Закапывание и закладывание (в форме капель и мазей) в конъюнктивальную полость антибиотических средств и кортикостероидов — для устранения патогенной микрофлоры и снятия воспалительного процесса;
- Применение слезозаменителей (при синдроме «сухого глаза»);
- При демодекозе — применение местных лекарственных средств, содержащих противопротозойные вещества.
Хирургическое лечение рекомендуется при наличии необратимых осложнений: при завороте или вывороте век, трихиазе (применяют пластику века), халязионе (при хроническом воспалении очаг удаляют).
Чтобы избежать нежелательных осложнений и последующего за ними оперативного вмешательства, необходимо строго соблюдать составленную врачом схему лечения и неукоснительно следовать обозначенному курсу — это исключит образование рецидивов и предотвратит распространение патологического процесса на другие составляющие глаза.
Немедикаментозная терапия
В последние годы все большее внимание в лечении блефарита уделяют гигиене век. Это обеспечивает нормальное функционирование желез, способствует восстановлению обменных процессов внутри кожи, обеспечивает формирование слезной пленки. Тщательный подход к терапевтической гигиене век дает возможность защитить воспаленные участки глаз от вредного воздействия внешней среды, а также от инфицирования различными паразитами и микроорганизмами.
Это комплекс немедикаментозных методик, которые в совокупности с медикаментозным лечением дают стопроцентный результат в борьбе с рецидивирующей патологией:
- Теплые влажные компрессы улучшают обменные процессы в тканях глаз и предупреждают дисфункцию мейбомиевых желез. Накладываются при помощи ватных дисков, смоченных горячей водой и предварительно отжатых, которые помещают на закрытые веки на 1–2 минуты.
- Самомассаж века при дисфункции мейбомиевых желез проводится с гелем, очищающим поверхность век от воспалительных агентов, мягкими круговыми движениями на протяжении 1–2 минут.
- Физиотерапия — ультравысокочастотная терапия, магнитотерапия, электрофорез на основе антибиотических и витаминных растворов, дарсонвализация и облучение ультрафиолетовыми лучами.
Вышеперечисленные комплексные способы лечения блефарита глаз являются наиболее применяемыми и эффективными, в совокупности дающими исключительно положительный результат, формируя устойчивость к повторному возникновению заболевания. Стоит помнить, что, как и при большинстве хронических заболеваний, продолжительность курса лечения определяет врач в зависимости от текущего состояния пациента. Поэтому, нарушая рекомендации, можно серьезно навредить собственному здоровью.
Источник
Гнойный конъюнктивит — один из самых неприятных глазных недугов. Он является результатом невылеченных бактериальной, вирусной или аллергической форм заболевания. Болезнь сопровождается выделением гнойного содержимого из глаз. Патология чаще встречается у детей, в частности — новорожденных, но ей подвержены и взрослые люди.
Особенности гнойной формы конъюнктивита
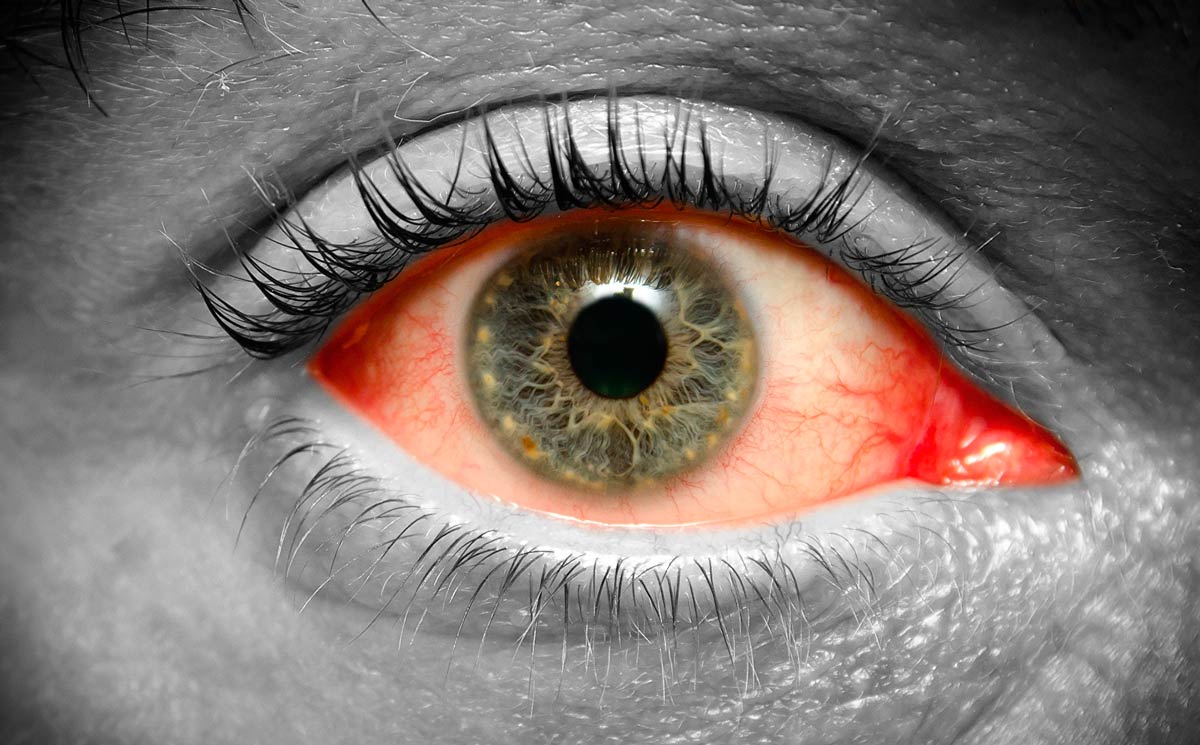
Конъюнктивит — очень распространенная глазная болезнь. Это воспаление слизистой оболочки, которая покрывает внутреннюю поверхность век и склеру.
Она называется конъюнктивой. Заболевание относится к категории полиэтиологических. Это значит, что воспалительный процесс может начаться по разным причинам и иметь разную симптоматику. В зависимости от нее и определяется форма конъюнктивита, которой болеет пациент.
Существуют бактериальная, вирусная, аллергическая формы болезни. Обычно «предшественником» гнойного конъюнктивита является одна из этих разновидностей заболевания, перенесенная человеком ранее и не излеченная им полностью. Возникновение патологии провоцируют вирусные или бактериальные возбудители. Недуг часто поражает новорожденных младенцев, но может встречается и у взрослых людей.
Некоторые специалисты относят гнойный конъюнктивит к одной из разновидностей бактериального, так как воспаление начинается из-за поражения глаз бактериями. Вовремя обратиться к окулисту — главная задача каждого человека, обнаружившего у себя симптомы этого заболевания. Опасность гнойного конъюнктивита в том, что при отсутствии терапии оно может привести к серьезным осложнениям вплоть до потери зрения.
Как проявляется гнойный конъюнктивит?
Симптомы гнойного конъюнктивита различаются в зависимости от того, что стало возбудителем болезни. Обычно воспалительный процесс начинается на обоих глазах одновременно, но так бывает не всегда. По мере ухудшения состояния больного меняется и симптоматика заболевания. Часто в первые дни болезни выделения имеют слизистый характер, а спустя несколько дней становятся гнойными. К характерным симптомам патологии относятся:
- отек век;
- светобоязнь;
- покраснение конъюнктивы;
- ощущение присутствия инородного тела;
- гнойно-слизистые выделения из глаз;
- повышение температуры тела;
- слезотечение;
- зуд и жжение.

Для гнойного конъюнктивита характерно вовлечение в воспалительный процесс верхних дыхательных путей. У взрослых недуг часто сопровождается увеличением лимфатических узлов, что доставляет человеку болезненные ощущения. При тяжелых формах заболевания может изменяться цвет радужной оболочки, становиться более мутным. Самым характерным симптомом этого недуга является выделение из глаз гноя, который склеивает собой ресницы.
Острый гнойный конъюнктивит очень контагиозен. Это значит, что заразиться им очень легко. Болезнь передается контактным и воздушно-капельным путем. Гнойная форма развивается гораздо быстрее, чем вирусная или аллергическая. Если воспалительный процесс, вызванный вирусами, имеет инкубационный период 2 недели, то гнойный начинается стремительно. Спустя всего 2-3 часа после контакта с больным человеком могут появиться первые симптомы болезни.
Причины гнойного конъюнктивита
Основной причиной воспалительного процесса выступают бактерии, которые попадают на конъюнктиву глаза. Обычно это происходит при несоблюдении правил гигиены. Часто гнойная форма конъюнктивита развивается при попадании в организм грамотрицательных палочек, например, таких, как:
- синегнойная;
- кишечная;
- дифтерийная;
- клебсиелла;
- протей.
Заболевание также может быть вызвано кокковой флорой. К бактериям такого вида относятся:
- гонококк;
- стрептококк;
- стафилококк.
Гнойный конъюнктивит у взрослых реже связан с поражением организма возбудителями гонореи и хламидиоза. Такое обычно случается при использовании чужих предметов личной гигиены, например, полотенца или носового платка. Данный вид бактерий может попасть в организм после полового контакта с больным человеком, а также при посещении бассейна.

Новорожденные дети часто заражаются конъюнктивитом во время прохождения родовых путей. Это возможно в том случае, если мать ребенка инфицирована. В некоторых случаях имеется шанс, что у малыша возникнет не гнойный конъюнктивит, а бактериальный. Дети чаще взрослых предрасположены к этому заболеванию, так как их иммунная система обычно гораздо слабее.
Разновидности заболевания
Слизисто-гнойный конъюнктивит различают в зависимости от типа бактерий, которые вызвали воспалительный процесс. От этого напрямую зависит и симптоматика болезни. Выделяют следующие формы гнойного конъюнктивита:
- синегнойный;
- гонококковый;
- стафилококковый.
Синегнойная форма связана с попаданием на конъюнктиву синегнойной палочки. Обычно это происходит при нарушении правил гигиены или микротравм роговицы. Воспалительный процесс начинается на одном глазу и со временем может перейти на другой. Болезнь характеризуется быстрым началом и стремительным развитием. Уже в первый день заражения человек начинает испытывать боль, которая возникает при ярком свете. Вторым очевидным симптом является слезотечение.
Следующим этапом заболевания становится выделение гноя из глаз. На роговице могут образовывать поверхностные эрозии. Через них инфекция проникает внутрь роговой оболочки. Часто синегнойная форма гнойного конъюнктивита приводит к серьезным осложнениям. Наиболее типичным среди них является кератит — воспаление роговицы глаза. При несоблюдении назначенного лечения на роговой оболочке могут остаться рубцы, из-за которых снижается зрение.
Гонококковая форма заболевания у взрослых развивается вследствие попадания бактерий в организм во время полового контакта. У новорожденных симптомы болезни появляются спустя 2-3 дня после рождения, если их мать была инфицирована. Выделения гноя из глаз младенца часто содержат кровяной экссудат и сопровождаются сильным отеком век. У малышей гнойный конъюнктивит называют гонобленнореей. Она встречается довольно редко, так как беременных женщин тщательно обследуют, и при обнаружении недуга есть все шансы вылечить конъюнктивит до наступления родов.
Лечение гонококкового конъюнктивита у взрослых и детей очень важно. При отсутствии терапии эта форма заболевания может привести к полной слепоте. Даже при лечении, назначенном окулистом, болезнь часто оставляет рубцы на конъюнктиве. Опасность этой формы заболевания в том, что гонококки очень активны. Они быстро провоцируют воспалительный процесс, при запущении которого они проникают внутрь глазного яблока и могут деформировать его изнутри.
Заражение стафилококковой формой гнойного конъюнктивита обычно происходит при прямом контакте с инфицированным человеком или при использовании его личных вещей. Часто воспалительный процесс начинается после лечения заболеваний верхних дыхательных путей. Обычно он возникает спустя несколько дней после ангины или скарлатины.

Стафилококковая форма гнойного конъюнктивита развивается очень быстро. Острая фаза болезни обычно составляет от 7 до 14 дней. Если не принимать лекарства в этот период, то вылечить конъюнктивит будет весьма сложно. Заболевание может легко перейти в хроническую форму, для которой характерны ослабления симптомов и более скудные выделения гноя из глаз. Опасность хронической стадии в том, что вылечить ее гораздо труднее, чем острую.
Лечение гнойного конъюнктивита у взрослых и детей
Лечение конъюнктивита у взрослых практически не отличается от терапии, применяемой для детей. Так как для заболевания характерно слипание век, особенно после сна, основа лечения заключается в промывании глаз. Для этой цели окулисты назначают такие лекарства от конъюнктивита, как раствор «Левомицетина» или «Риванола». Также можно использовать настой ромашки или укропа, отвар шиповника.
Важно, чтобы лечение гнойного конъюнктивита было комплексным. Потому офтальмологи назначают проводить инстилляции противобактериальных капель. В число часто используемых препаратов входят:
- «Тобрекс»;
- «Окомистин»;
- «Ципромед»;
- «Тобримед»;
- «Флоксал».


Лечение конъюнктивита гнойного генеза невозможно без использования мазей. Обычно назначается лекарство, обладающее антибактериальным действием. На ночь на веки накладывают тетрациклиновую или эритромициновую мази. Оба препарата отличаются высокой эффективностью.
Источник
