Воспаление слизистой оболочки полости рта и пищевода
Лечение воспаления слизистой оболочки полости рта во многом зависит от вида патогена, из-за которого развилось поражение. То есть сначала необходимо провести диагностику и установить этиологию заболевания, а уж затем приступать к медикаментозной терапии.
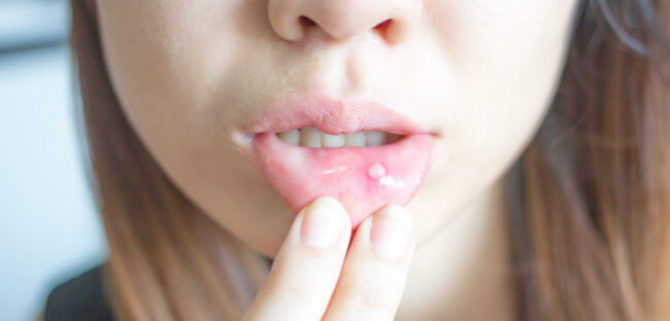
Классификация воспалительных заболеваний и их признаки
Любой воспалительный процесс в ротовой полости называется стоматитом. Болезнь характеризуется возникновением налета, покраснением слизистой оболочки и появлением на ней язв, афт или иных высыпаний. Налет и высыпания могут локализоваться на деснах, языке, губах, небе или внутренней стороне щек. Болезнь сопровождается повышением температуры и лимфаденитом. У пациента сильно болит полость рта, ему трудно жевать пищу и пить воду.
Возбудителем стоматита может стать грибок Candida albicans, вирус герпеса, бактерии, травма или аллергия.
Существует несколько разновидностей воспаления ротовой полости:
- Катаральное. Может сопровождаться отечностью, покраснением, появлением гнойничков или многочисленных эрозий во рту и на губах, налетом на слизистой оболочке, повышенной саливацией, болью во рту, кровоточивостью десен. Катаральное воспаление развивается из-за кариеса, скола коронки, зубного камня и отсутствия достаточной гигиены.
- Травматическое. Характеризуется покраснением, гиперемией, раздражением слизистой оболочки и появлением эрозий. Возникает из-за различных механических повреждений.
- Герпетическое. Возникает из-за заражения или активизации вируса герпеса. Помимо традиционных изменений, наблюдаются лимфаденит, общая слабость и сильное повышение температуры.
- Кандидозное (молочница). Возникает из-за деятельности грибков Candida albicans. Заболевание характеризуется гиперемией языка, внутренней поверхности щек, десен и возникновением обильного белого налета. Чаще всего кандидоз поражает грудных детей.
- Афтозное. Проявляется возникновением язвочек. Сначала слизистая оболочка набухает, краснеет, а затем на ней появляются афты, покрытые серозным налетом. Образования болезненны при прикосновении языка.
- Аллергическое. Представляет реакцию организма на какой-либо раздражитель: лекарства, продукты питания, красящие вещества. Для такого вида воспаления характерны стандартные проявления аллергии: отечность, боль во рту, сильный зуд, точечное жжение, возникновение покрасневших точек на губах и на внутренней стороне щек.
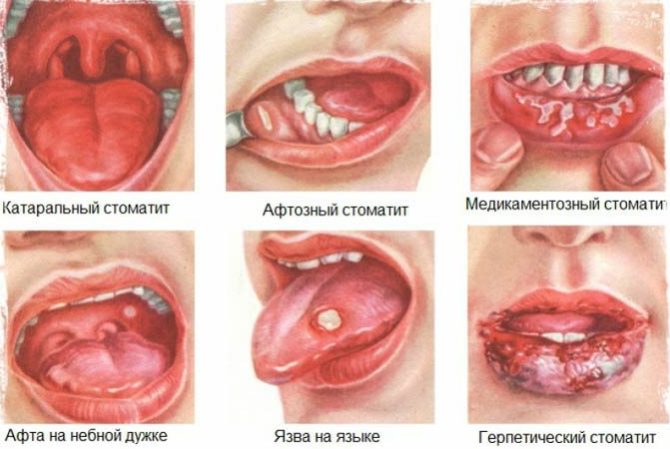
Признаки глоссита
Воспаление языка рассматривают отдельно от других форм стоматита, такая патология даже получила собственное название – глоссит. Заболевание нередко сопровождает различные стоматологические патологии и свидетельствует о наличии инфекции в организме. На то, что у человека воспаляется язык, указывают следующие признаки:
- болезненные ощущения и отек языка;
- нарушение вкусового восприятия;
- набухание отдельных сосочков языка;
- появление пятен на языке;
- покраснение языка;
- усиленная саливация;
- появление высыпаний и язв.
На языке могут появиться разнонаправленные складки, творожистый или лаковый налет, гнойные прыщики с яркой каймой и другие образования. Любое изменение во внешнем виде языка должно насторожить и стать поводом для немедленного обращения к врачу. Особенно если становится больно глотать, или появляются проблемы при произношении.
Признаки гингивита
Гингивитом называется патологическое воспаление десен, возникающее из-за обилия зубного налета, камня, приема оральных контрацептивов, иммуносупрессоров или раздражения при прорезывании зубов (молочных или зубов мудрости). Все перечисленные факторы приводят к воспалению десен только в том случае, если человек систематически игнорирует правила гигиены. То есть рост новых зубов не всегда сопровождается воспалительным процессом.
Гингивит можно распознать по отечности, покраснению, кровоточивости, гипертермии и болезненности десен. Иногда нарушается соединение между десной и зубом, что вызывает его шатание. Практически всегда гингивит сопровождается галитозом – вонью изо рта.
Причины развития воспаления слизистой оболочки в полости рта
Чаще всего воспаление слизистой оболочки полости рта и языка возникает из-за сниженного иммунитета и слабой гигиены ротовой полости. Слизистая, которой не уделяют должного внимания, становится восприимчива к различным патогенам – бактериям, вирусам, грибкам – и поэтому легко инфицируется. Также происходит при травмировании языка или внутренней стороны щек острым предметом, осколком зуба, химическим веществом либо горячей пищей – под воздействием раздражающих факторов восприимчивость слизистой оболочки к инфекциям возрастает.
Предрасполагающие факторы нужны для первичного инфицирования, если же патоген находится в организме в вегетативном состоянии или уже инфицировал иные клетки и ткани, то специальных «входных ворот» для проникновения бактерий или грибков не требуется. Патогенная микрофлора будет занесена в ротовую полость с кровотоком из основного инфекционного очага.
У взрослых боль может локализоваться в районе слизистой оболочки полости рта из-за курения. Никотин – сильно раздражающий фактор. Он разъедает слизистую оболочку и провоцирует ее воспаление и гиперемию. У курящих взрослых людей стоматит встречается чаще, чем у некурящих.
Факторы, провоцирующие воспаление в ротовой полости
К провоцирующим развитие воспаления в ротовой полости факторам относят:
- частые стрессы;
- психические расстройства;
- хронический недосып;
- постоянную интоксикацию организма: алкоголизм, курение, наркомания, работа на вредном производстве;
- респираторные заболевания;
- ВИЧ и гепатиты, особенно если не делать поддерживающие процедуры;
- гормональные сбои в период климакса, полового созревания или беременности;
- гиповитаминозы;
- воспалительные процессы в горле;
- наличие кишечных паразитов.
Проблемы со слизистой оболочкой во рту отражают общее состояние организма и нередко указывают на более серьезные патологии внутренних органов.
Воспаление из-за приема лекарств
Прием некоторых медикаментов может сопровождаться побочными эффектами, которые иногда называют лекарственной болезнью. Чаще всего подобные осложнения связаны с использованием:
- антибиотиков всех групп;
- пирамидона;
- сульфаниламидов;
- новокаина;
- препаратов, содержащих в составе йод, фенол и соединения тяжелых металлов.
Побочное воздействие лекарств обусловлено их химической структурой и нередко проявляется на фоне ослабленного иммунитета и сопутствующих заболеваний. Чаще всего прием таких препаратов приводит к развитию катарального или аллергического стоматита.
У детей раздражение слизистой оболочки во рту часто возникает из-за дисбактериоза кишечника или авитаминоза, ставшего результатом длительной антибактериальной терапии. Дисбактериоз, который развился на фоне приема антибиотиков и сульфаниламидов, приводит не только к кандидамикозу, но и к изменению естественного цвета языка на черный. Вот почему параллельно с лечением мягких тканей ротовой полости нужно восстанавливать работу органов ЖКТ.
Чем лечить полость рта при воспалении
Воспаление мягких тканей ротовой полости появляется из-за разнообразных причин, поэтому эффективно лечить болезнь можно только после адекватного диагностирования. Иногда язвочки во рту удается вылечить с помощью диеты и народных средств.
Лечебная диета
Чтобы язвочки в полости рта зажили быстрее, следует отказаться от курения или снизить его интенсивность. Нужно убрать из рациона продукты питания, которые вызывают аллергию и приводят к раздражению слизистой оболочки:
- цитрусы: мандарины, апельсины, помело, грейпфруты;
- горячий кофе и чай;
- блюда с перцем (черным, красным, чили);
- пересоленные блюда.
В период лечения стоит и вовсе перейти на бессолевую диету, чтобы избежать проблем с раздражением мягких тканей ротовой полости. Помимо этого, рекомендуется полоскать рот антисептическими растворами после каждого приема пищи.
Средства народной медицины
Если мягкие ткани ротовой полости воспалены и болят, необходимо качественно увлажнять их. Частые полоскания помогут снять воспаление и гипертермию, избавиться от инфекции. При воспалительном процессе на слизистой рекомендовано применять такие народные средства:
-
 содово-солевой раствор (им можно полоскать рот каждый час);
содово-солевой раствор (им можно полоскать рот каждый час); - отвар ромашки;
- настой цветков бузины красной;
- просроченный кефир, простоявший 8–10 дней в открытом состоянии в холодильнике;
- сок красной рябины;
- раствор для полоскания из масла чайного дерева (можно делать его с добавлением ароматических масел);
- настойка из лепестков роз.
Если под рукой нет никаких трав против воспаления, то можно полоскать рот обыкновенной водой или периодически рассасывать кусочек льда: холод уменьшит интенсивность кровотока к инфицированной области, что снимет боль, красноту и воспаление.
Воспаление мягких тканей полости рта можно лечить с помощью сока алоэ. Это растение обладает поразительными противовоспалительными и антибактериальными свойствами. Сок алоэ следует наносить прямо на пораженный участок 3 раза в сутки. Для лучшего эффекта можно сделать примочки из алоэ на воспаленную область или полоскать рот соком растения, растворенным в воде. Такие мероприятия помогут восстановить целостность слизистой.
При появлении язвочек в ротовой полости люди обычно не обращаются к врачу, но если афты болят, отечны, их много, и они не проходят в течение 12–14 дней, стоит посетить клинику. Лечить подобные патологии самостоятельно опасно.
Какими медикаментами лечится воспаление
Выбор лекарственных препаратов зависит исключительно от вида инфекции, которая стала причиной патологии. При любом инфекционном поражении полезно принимать обезболивающие препараты или полоскать такими средствами ротовую полость. Они помогут снизить боль и воспаление слизистой во рту, но не устранят причину заболевания. Анестетики борются исключительно с симптомами, они не могут восстановить состояние слизистой оболочки полости рта.
Можно приобрести безрецептурные медикаменты, которые эффективно лечат язвы во рту независимо от их этиологии:
- Кортикостероидная мазь Триамцинолон.
- Блистекс.
- Камфо-Феник.
- Зовиракс.
- Денавир.
При вирусной инфекции рекомендуется принимать медикаменты на основе ацикловира. Они помогут снять болезненную симптоматику, восстановить целостность тканей и излечить болезнь на начальном этапе. Такие препараты разрешено принимать и взрослым, и детям, но перед их приобретением необходимо ознакомиться с противопоказаниями и проконсультироваться со специалистом.
Назначением лекарственных препаратов должен заниматься доктор. При неправильной медикаментозной терапии воспаленная слизистая во рту может стать причиной генерализации инфекции.
Любые воспалительные процессы в ротовой полости нуждаются в своевременном лечении. Если проигнорировать воспаление слизистой оболочки, инфекция может перекинуться на другие ткани и органы.
Источник
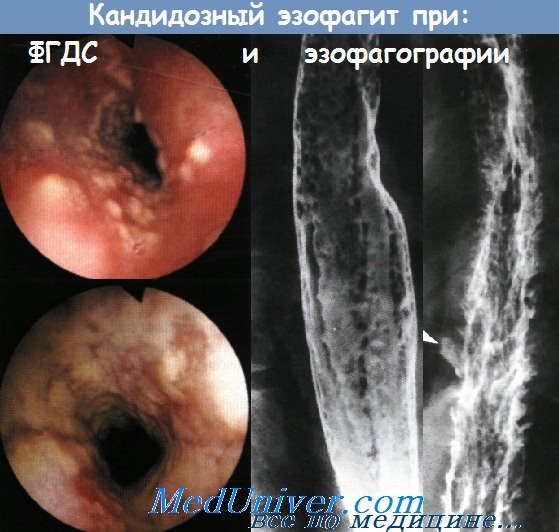
Причины и признаки воспаления пищеводаУ неспецифического эзофагита, который проявляется болью при глотании и изжогой, существует целое множество причин. Наиболее распространенным этиологическим фактором инфекционного эзофагита является микроорганизм Candida albicans. Риск данного заболевания повышен у пациентов с иммунодефицитом, либо длительно принимающим антибактериальные препараты; основными симптомами являются боль и дисфагия. Для постановки диагноза исследования только лишь полости рта недостаточно, потому что часто кандидозный эзофагит не сопровождается образованием налетов в полости рта или глотке. Грибковую инфекцию стоит заподозрить при обнаружении при эзофагоскопии белесоватых бляшек с эритематозным основанием. Лечение состоит в назначении топических или системных противогрибковых препаратов. Топическое лечение можно начать с назначения раствора нистатина для полоскания и глотания (400000-600000 ЕД 4 раза в день) или пастилок клотримазола (одна 10 мг пластинка медленно рассасывается 5 раз в день). При применении топических препаратов эффективность лечения зависит от достаточного контакта между препаратом и слизистой оболочкой. Если топическое лечение оказывается неэффективным, предпочтительно назначение перорального флюконазола. Минимальная начальная нагрузочная доза составляет 200 мг, затем по 100-200 мг в течение 14-21 дня. При неэффективности такого лечения следует взять биопсию с посевом культуры гриба. Лекарственный эзофагит сопровождается появлением точечных изъязвлений на слизистой пищевода, вызван он постоянным длительным контактом слизистой оболочки с лекарственным препаратом. По всей видимости, лекарственный эзофагит развивается из-за того, что лекарственный препарат медленнее проходит по пищеводу и вызывает его местное химическое раздражение. Наиболее часто лекарственный эзофагит вызывается теграциклинами, хлористым калием, доксициклином, аспирином и бифосфатами. К основному фактору риска развития лекарственного эзофагита относится неправильный прием медикаментов (прием препарата без достаточного количества жидкости и/или прием препарата сразу перед тем, как принять горизонтальное положение). Степень повреждения может разниться от поверхностного воспаления до формирования глубоких язв и стриктур. Как правило, заболевание разрешается самостоятельно в течение нескольких дней. Самым главным является его предотвращение, а не лечение. По мере заживления пищевода все препараты желательно принимать в жидком виде. В качестве дополнительного лечения могут использоваться антирефлюксные препараты. Также способствует заживлению и защищает слизистую оболочку суспензия сукральфата. Пациентов нужно предупреждать о том, что лекарственные препараты следует запивать большим количеством воды, а после их приема находиться в вертикальном положении. Если пациент не может пить и принимать пищу из-за выраженных болей при глотании, на небольшой период времени его можно перевести на парентеральное питание и внутривенное введение жидкостей.
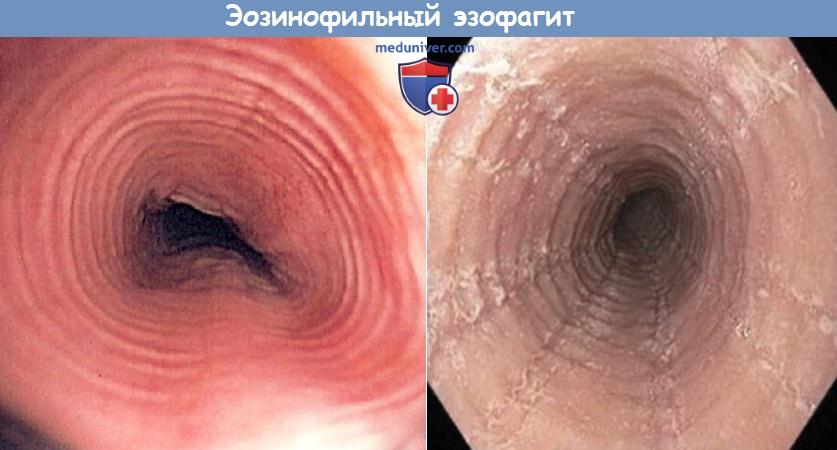
К редким воспалительным заболеваниям пищевода относится эозинофильный эзофагит. Согласно заключению рабочей группы Американского общества гастроэнтерологов, эозинофильный эзофагит является клинико-патологическим заболеванием, которое характеризуется следующими признаками: Причины заболевания неизвестны. В последнее время диагноз эозинофильного эзофагита выставляется все чаще и чаще. Считается, что его природа связана с аллергией. Для объяснения патогенеза эозинофильного эзофагита были предложены две гипотезы. Согласно первой из них, клеточный ответ на определенную пищу или аллергены вызывает продукцию цитокинов. Согласно результатам исследований питающихся элементными смесями детей, перевод на такую гипоаллергенную диету может вести к полному разрешению эозинофилии; следовательно, хотя бы у некоторого числа пациентов эозинофильный эзофагит связан с пищевыми аллергенами. Согласно второй теории, ГЭРБ приводит к пептическому повреждению межклеточных контактов эпителиальных клеток, в результате чего их проницаемость повышается, а в очаг воспаления мигрируют воспалительные клетки, в особенности эозинофилы. Одним из общепризнанных диагностических критериев является обнаружение 15 и более эозинофилов в поле зрения при исследовании биоптата. Слизистая пищевода уникальна в том отношении, что в норме она лишена эозинофилов. Тем не менее, эозинофилы могут появляться в ней при самых различных заболеваниях, например, при ГЭРБ, болезни Крона, системных коллагенозах, лекарственном эзофагите. Следовательно, перед постановкой диагноза эзонофильного эзофагита больного требуется тщательно обследовать и исключить все другие возможные причины его состояния. При проведении дифференциальной диагностики необходимо учитывать анамнез пациента, клиническую картину, эндоскопические признаки и точный подсчет эозинофилов под микроскопом. У взрослых обычно не отмечается повышение эозинофилов или IgE в периферической крови. При эндоскопии может отмечаться «трахеолизация» пищевода, когда на его внутренней поверхности появляются кольца. Но в некоторых случаях пищевод может выглядеть абсолютно нормальным, поэтому для постановки диагноза требуется высокая степень настороженности. К эндоскопическим признакам эозинофильного эзофагита относят появление продольных борозд, кровоточивость, отек, продольные разрывы, возвышающиеся белесоватые бляшки, белый налет, вид слизистой оболочки, напоминающий «гофрированную бумагу», сужение пищевода, временные или постоянные кольца на пищеводе. В обзоре, выполненном Американским обществом гастроэнтерологов, у 86% пациентов обнаруживались кольца, стриктуры или сужение пищевода. И хотя ни один из этих признаков не может считаться патогномоничным, при определенных условиях одновременное наличие нескольких из них может свидетельствовать в пользу эозинофильного эзофагита. Лечение начинается после проведения эндоскопии и взятия биопсии. Возможно назначение местных или системных кортикостероидов, оценка аллергического статуса, пробное исключение возможных аллергенов. При проведении эзофагоскопии следует быть особенно осторожным, потому что пациенты с эозинофильным эзофагитом имеют повышенный риск травматизации слизистой и перфорации пищевода.
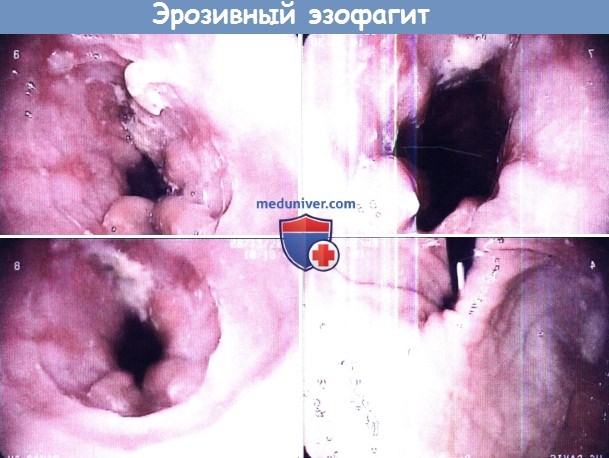
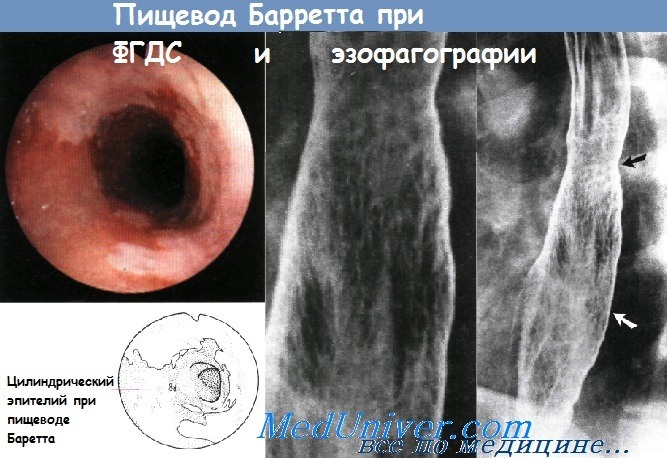
Полимиозит представляет собой воспалительно-дегенеративное заболевание поперечно-полосатой мускулатуры, которые сопровождается ослаблением функции пораженных мышц. Наиболее частым симптомом полимиозита является слабость проксимальных мышц плечевого пояса и бедер. Если полимиозит сопровождается появлением высыпаний на коже, то такое состояние обозначают как «дерматомиозит». При полимиозите возможно снижение силы перистальтики, дискоординация сократительной активности пищевода, расширение просвета пищевода. При манометрии определяется снижение тонуса верхнего пищеводного сфинктера и уменьшение силы перистальтических волн. Лечение направлено на увеличение силы пораженных мышц и предотвращение внемышечных осложнений. При дерматомиозите лечение направлено на устранение симптомов со стороны кожи. Чаще всего для обследования и лечения пациенты с полимиозитом направляются к ревматологу. Обычно назначают кортикостероиды, иногда могут использоваться азатиоприн и метотрексат. Длительность приема системных кортикостероидов может составлять один год. Для ГЭРБ характерен заброс содержимого желудка обратно в пищевод. Это заболевание является наиболее частой причиной эзофагита. Дальнейший заброс пищи в глотку носит название ларингофарингеальной рефлюксной болезни (ЛФРБ) или внепищеводного рефлюкса. К типичным симптомам ГЭРБ относят регургитацию, изжогу, боль за грудиной. К симптомам ЛФРБ относят дисфагию, периодическую дисфонию, желание «прочистить горло», ощущение кома в горле и кашель. Механизм развития ГЭРБ связан с периодическими аномальными сокращениями нижнего пищеводного сфинктера и с растяжением желудка. Механизм развития ЛФРБ изучен менее подробно, но, вероятно, связан с аномальными сокращениями верхнего пищеводного сфинктера. Забрасываться обратно в пищевод может пища, воздух, желудочная кислота, желчные кислоты (желчный рефлюкс), содержимое пищевода (при пищеводно-глоточном рефлюксе). Повреждение пищевода при ГЭРБ может проявляться эрозивным эзофагитом и пептическими стриктурами. Для постановки диагноза рефлюкса обнаружение эндоскопических изменений в пищеводе не требуется (неэрозивная рефлюксная болезнь). Рефлюкс часто сопровождает грыжу пищеводного отверстия диафрагмы. Длительно существующая ГЭРБ повышает риск развития пищевода Баррета и аденокарциномы пищевода. Тем не менее подход со сведением заболеваний в «единый» спектр сменило подразделение ГЭРБ на несколько «категорий»: неэрозивный эзофагит, эрозивный эзофагит, пищевод Баррета; а переход из одной категории в другую является достаточно редким явлением. По имеющимся данным тяжесть ГЭРБ может со временем усиливаться, но по данным наблюдений за 20 лет процесс идет относительно медленно. Для постановки диагноза ГЭРБ в амбулаторных условиях выполняется pH-метрия и манометрия. Манометрия полезна для подтверждения правильного расположения рН-пробы и для диагностики нарушений моторики. Перед проведением pH-метрии необходимо прекратить прием антисекреторных препаратов. Согласно рекомендациям Американского общества гастроэнтерологов, всем пациентам с ГЭРБ и дисфагией, у которых эмпирическое назначение ингибитора протонной помпы два раза в день оказалось неэффективным, требуется выполнение эндоскопии с биопсией. Лечение рефлюксной болезни состоит в изменении образа жизни и назначении препаратов, снижающих секрецию соляной кислоты, например, ингибиторов протонной помпы. Сами ингибиторы протонной помпы никак не влияют на рефлюкс, вместо этого они снижают кислотность забрасываемых в пищевод продуктов (повышают pH). К сожалению, даже вещества с нейтральным или слабокислым pH могут повреждать пищевод и вызывать симптомы рефлюкса. Пищевод Баррета является потенциальным осложнением длительно существующей ГЭРБ. Для данного заболевания характерно превращение нормального плоского эпителия проксимальной части пищевода в цилиндрический эпителий кишечного типа (метаплазия). Пищевод Баррета является самым значительным последствием ГЭРБ, способным привести к развитию аденокарциномы пищевода. Соответственно, всем пациентам с длительно существующим ГЭРБ, особенно мужчинам-европеоидам среднего возраста, рекомендуется периодически проходить эндоскопический скрининг на предмет пищевода Баррета. При подтверждении диагноза необходимы регулярные эндоскопические осмотры, чтобы вовремя определить развитие дисплазии и аденокарциномы. Риск развития аденокарциномы на фоне существующего пищевода Баррета составляет около 0,5% в год, но значительно возрастает у пациентов с дисплазией высокой степени и с обширным повреждением пищевода (более 3 см). Цель наблюдения — диагностировать рак на ранней стадии, когда еще сохраняется вероятность успешного лечения. Согласно рекомендациям по эндоскопическому скринингу, биопсию следует брать из четырех квадрантов с интервалами по 2 см так, чтобы захваченным оказался весь пораженный участок пищевода. Частота проведения эндоскопии зависит от выраженности дисплазии.
– Также рекомендуем “Причины и признаки травмы пищевода” Оглавление темы “Болезни пищевода и нарушения глотания”:
|
Источник