Воспаление соединительной ткани глаз

Эписклеритом называется заболевание глаз воспалительного характера, при котором преимущественно поражается эписклеральная ткань, находящаяся непосредственно между склерой и конъюнктивой.
Данное заболевание протекает в достаточно легкой форме, нередко рецидивирует. Иногда наблюдается и самоизлечение от него. Так как чаще всего пациенты с эписклеритом не обращаются к офтальмологу, то определить истинную частоту распространенности этой глазной патологии невозможно.
По мнению многих исследователей, эписклерит значительно чаще поражает женщин, нежели мужчин.
Причины эписклерита
В настоящее время точные причины, приводящие к развитию воспалительного процесса в эписклеральной ткани, не известны. Примерно в одной трети случаев он наблюдается у пациентов страдающих различными системными заболеваниями. При этом у 11% из них отмечается повышенное содержание в сыворотке крови мочевой кислоты.
К заболеваниям, на фоне которых нередко возникает эписклерит относятся:
- Системная красная волчанка;
- Ревматоидный артрит;
- Серонегативная спондилоартропатия (псориатический или реактивный артрит, болезнь Крона, неспецифический язвенный колит, анкилозирующий спондилит и т.п.);
- Узелковый полиартрит;
- Различные формы аллергических заболеваний;
- Подагра;
- Наличие в глазу инородного тела;
- Реакция на раздражение глаз некоторыми химическими веществами;
- Некоторые инфекционные заболевания вирусной (герпес), грибковой или бактериальной (болезнь Лайма, туберкулез, сифилис) природы.
Значительно реже эписклерит возникает на фоне надпочечниковой недостаточности, синдроме Вискотта-Олдрича, парапротеинемии, Т-клеточной лейкемии.
Клиническая картина
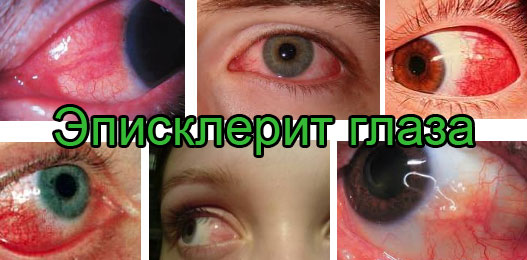
Существует две основных формы эписклерита: узелковая и простая. При этом простой эписклерит наблюдается значительно чаще. Обычно он проявляется диффузным или локальным (ограниченным) покраснением глаза, а иногда и умеренной выраженности болевыми ощущениями. При узелковой форме заболевания боль выражена значительно сильнее, а оно само имеет длительное течение. На глазном яблоке появляется небольшое утолщение – узелок, вокруг которого ткани становятся гиперемированными (покрасневшими).
Ни одна форма эписклерита никогда не переходит в склерит. Для эписклерита характерно хроническое течение при котором периоды ремиссии сменяются периодами обострения.
Обычно симптомы обострения воспалительного процесса сохраняются в течение одной-двух недель, после чего его активность стихает и заболевание переходит в латентную стадию, длящуюся на протяжении одного-трех месяцев.

Воспаление может иметь различную выраженность. Наиболее тяжелое течение эписклерита с частыми и длительными обострениями наблюдается обычно у пациентов, страдающих различными системными заболеваниями соединительной ткани. Для них же характерно усиление симптоматики эписклерита осенью и весной, а также после сильных стрессов и изменения гормонального фона.
При обострении пациенты предъявляют жалобы на дискомфорт в области глаз, их покраснение, светобоязнь, болезненность. Нередко отмечается появление прозрачного отделяемого из конъюнктивы. Контактные линзы в этот период времени носить не желательно.
Диагностика
Для выявления причины, приведшей к развитию эписклерита, необходимо тщательно собрать анамнез жизни и болезни пациента. При необходимости может возникнуть потребность в проведении не только офтальмологического, но и лабораторного (тест на сифилис, определение ревматоидного фактора, антинуклеарных антител, уровня мочевой кислоты, проведение развернутого общего анализа крови с подсчетом лейкоцитарной формулы и СОЭ), а также инструментального (флюорография, рентгенография) исследования.
Лечение
В большинстве случаев лечение эписклерита не проводится. Только при очень выраженной симптоматике возникает необходимость в использовании увлажняющих глазных капель на основе искусственной слезы.
Иногда могут быть назначены коротким курсом глазные капли или мази с содержанием кортикостероидов, обладающие выраженным противовоспалительным действием. Их длительное и частое применение при эписклерите противопоказано, т.к. они способствуют развитию глаукомы.
Кроме того кортикостероидные препараты у некоторых пациентов сами по себе могут стать причиной еще большего обострения воспалительного процесса в эписклеральной ткани.

Если проводимая терапия не дает положительного эффекта, то врач может порекомендовать пациенту системное применение нестероидных противовоспалительных средств (в виде таблеток или инъекций). При выраженной светобоязни следует носить солнцезащитные очки. Для предупреждения дальнейшего прогрессирования эписклерита и возникновения обострений следует по возможности выявить и устранить причину, приведшую к его развитию.
Источник
Одним из наиболее распространённых неприятных заболеваний глаза является эписклерит – доброкачественное воспаление соединительной ткани глаза. Это непродолжительный недуг, склонный к рецидивам, который в 60% не требует специального лечения и чаще всего диагностируется у людей старше 40-ка лет, у которых он возникает из-за общих острых или хронических заболеваний.
Причины возникновения недуга
Причины эписклерита глаза достаточно разнообразны. К ним относят:
- хронические инфекции организма, включая туберкулёз или же сифилис;
- острые инфекции;
- нарушения обмена веществ, включая эндокринологические отклонения, сахарный диабет;
- повышенный уровень мочевой кислоты.
Также провоцировать развитие данного заболевания могут химические либо механические травмы глаза, последствия укуса насекомого, а также различные воспалительные процессы глаз. Другие факторы реже приводят к развитию представленного недуга, но все же могут иметь место.
Необходимо также отметить, что зачастую причины данной болезни остаются неустановленными, поскольку больные этим недугом редко обращаются за помощью к специалистам даже при рецидивах представленной патологии.
Формы заболевания
Эписклерит может встречаться в различных клинических формах. Современная медицина выделяет особенно такие его разновидности:
- Простая форма. Это наиболее распространенный тип заболевания, который обычно сопровождается менее болезненными ощущениями и легче поддается лечению. Сопровождается незначительными покраснениями глаза.
- Узелковая форма. При ней воспаляются сосуды глаза, которые позже образуют между собой небольшие узелки, со временем такие узелки могут срастаться между собой. Сама эписклера при этом припухает и дает болезненные ощущения при надавливании на нее. Такая форма нередко распространяется на оба глаза. Как правило, такой вид болезни длится дольше, нежели недуг в других формах. Средний срок течения такого заболевания составляет 2-3 недели, хотя в исключительных случаях может продолжаться и до 5 месяцев.
- Эписклерит мигрирующий. При этой форме недуга у больного образуется в глазу болезненный гиперемированный очаг недалеко от лимба. Формирование такого очага сопровождается также отечностью век и сильными головными болями. Заболевание в этой форме длится обычно недолго и само собой проходит уже за 2-3 дня. Именно по этой причине больные, получившие именно эту форму, так и не обращаются к специалистам.
- Розацеа-эписклерит. По своим проявлениям эта форма очень близка к мигрирующему типу, отличается она только поражением роговой оболочки глаза. Часто именно эта форма сопровождается появлением у пациента розовых угрей, что показывает фото эписклерита глаза данного типа.
Все представленные формы заболевания могут давать рецидивы. Именно по этой причине при их возникновении стоит обратиться к врачу, чтобы избежать дальнейшего появления таких недугов после окончания их острой фазы.
Симптомы болезни
Эписклерит глаза имеет выраженную симптоматику, характерную для всех клинических случаях представленного недуга. К характерным его проявлениям необходимо отнести:
- светобоязнь;
- повышенное слезоотделение;
- рези, а также резкие боли на поражённых участках глаза;
- зуд и гиперемию покровов.
Пораженные участки глаза при данной болезни обычно приобретают непривычный оттенок, который может варьироваться от розоватого и до ярко-красного. Со временем окрас этих участков меняется, они становятся голубоватыми или же фиолетовыми, что говорит об окончании острой стадии данного заболевания.
Характерные симптомы эписклерита обычно проявляются внезапно, а затем также внезапно сходят. Интенсивность их проявления может быть разной. В наиболее легких случаях заболевания пациенты обычно не обращают на них внимание, потому к врачам, как правило, не обращаются. За диагностикой или врачебной помощью обычно обращаются только те пациенты, которые имеет более выраженные симптомы данного недуга, либо же успели несколько раз столкнуться с данным заболеванием.
Диагностика и лечение
Диагностика представленного заболевания предусматривает детальный сбор анамнеза, который помимо обычного осмотра у офтальмолога предусматривает также такие дополнительные исследования, как анализ мочи, общий анализ крови, флюорографию и дополнительные исследования, которые назначает врач в индивидуальном порядке в зависимости от клинического случая.
В большинстве случаев эта болезнь не требует специальной терапии, излечение при ней чаще наступает самостоятельно. В исключительных случаях (при выраженной симптоматике недуга) лечение эписклерита проводится с применением местных лекарств:

- местных кортикостероидов;
- увлажняющих капель по типу “искусственная слеза”.
В том же случае, если подобная терапия в течение нескольких дней не дает желаемых результатов, больному назначают нестероидные противовоспалительные средства. Если у пациента наблюдается светобоязнь, ему также может быть рекомендовано ношение темных очков.
Во избежание рецидивов данного заболевания крайне важно изучить причины формирования данного недуга и подобрать терапию, которая могла бы устранить агенты, приводящие к появлению такого заболевания глаз. В таких случаях симптомы и лечение эписклерита будут неразрывно связаны, при том медикам нужно будет брать во внимание не только характерные признаки поражения глаз, но и общие симптомы, характерные для нарушения обмена веществ, острых инфекций и других факторов, провоцирующих эписклерит.
Прогноз заболевания при таком подходе к его лечению обычно благоприятен. В большинстве же случаев избавиться от болезни без угрозы рецидивов можно уже за несколько недель, если обратиться к врачу при первых симптомах недуга, пройти полноценное обследование, выявить причину заболевания и пройти комплексную терапию, устраняющую и причину, и симптоматику эписклерита.
Источник
Склера – внешний сферический «корпус» глаза из плотной соединительной ткани (более плотной, чем другие глазные ткани), который обеспечивает целостность сложной внутриглазной оптико-нейронной системы. Сам термин «склера» и на греческом, и на более поздней латыни означает нечто жесткое, твердое, ригидное – хотя плотность склеральной ткани, конечно, значительно уступает костной или даже хрящевой.
Если рассматривать склеру как защитный «скафандр», то это скафандр, скорее, мягкого, упругого типа: фиброзная, волокнистая структура склеры позволяет ей до определенной степени сжиматься и растягиваться (некоторые заболевания, напр., глаукома, приводят к патологическому растяжению). Кроме защитных функций, склера как наружная оболочка играет также роль своеобразного шасси для крепления глазодвигательных мышц, сопряжения с внешней, проводниковой частью зрительного нерва, и т.д.
Толщина склеры постепенно увеличивается с возрастом и, кроме того, зависит от конкретного сектора глазного яблока, но в норме, как правило, не превышает 1 мм. В передней, открытой сквозь веки внешнему миру области глаза склеральная ткань плавно переходит в прозрачную роговичную оболочку. Цвет здоровых склер приближается к белому; у детей, а также в случаях патологического истончения, он может приобретать небесно-синий оттенок, что усиливает внешнее впечатление «белоснежности».
Вообще, естественная чистота и яркость глазных белков, – т.е. видимой сквозь роговицу части склер, – в силу филогенетических особенностей человеческого восприятия кажется нам неоспоримым признаком здоровья их обладателя, тогда как мутность, тусклость, покраснение или желтизна – достоверным свидетельством неблагополучия (что и подтверждается в абсолютном большинстве случаев).
Склерит и эписклерит – в чем разница
В офтальмологии выделяют обширную группу воспалительных процессов в склеральной ткани, обозначаемых собирательным термином «склериты». Такие воспаления вызываются различными причинами и отличаются друг от друга клинически; чаще они встречаются у женщин в возрасте после 40 лет и представляют, в целом, достаточно серьезную проблему.
Специфика склеритов в сравнении с прочими воспалительными процессами состоит, во-первых, в меньшей статистической значимости острых инфекций: бактерии и вирусы, безусловно, также относятся к ведущим причинам воспаления, но нередко склерит развивается как «верхушка айсберга» на патологической почве, т.е. на фоне и вследствие тяжелых системных заболеваний, в частности, аутоиммунных.
Во-вторых, из-за определенного сходства симптоматики склерит легко принять, напр., за гораздо более распространенный конъюнктивит, в результате чего лечение может оказаться недостаточно эффективным или вовсе неадекватным, что, в свою очередь, приводит к хронификации процесса.
В-третьих, в силу сугубо геометрических причин задний (по локализации воспаления) склерит, особенно если он развивается медленно и поначалу бессимптомно, крайне затрудняет диагностику, т.к. воспалительный очаг недоступен офтальмоскопии; теряется время, и зачастую патология обнаруживается уже на критических этапах, при выраженном снижении зрения, угрозе отслоения сетчатки и/или гнойного расплавления склеры.
Наконец, склериты опасны осложнениями (иридоциклит, кератит и пр.), которые могут возникать при распространении процесса на смежные ткани.
Существуют различные классификации склеритов, однако в медицинском нозологическом глоссарии используется и отдельный термин «эписклерит», который, как можно интуитивно предполагать (с полным основанием), также имеет отношение к воспалительным процессам склеры.
Эписклерит глаза
Между склеральным «кожухом» глазного яблока и глазницей (как частью черепа) существует еще несколько прослоек. Ближайшей и непосредственно прилегающей к склере, словно упаковочная пленка, оболочкой является конъюнктива, – тонкий увлажняющий слизистый слой, воспаление которого хотя бы однажды переживал, видимо, любой человек. Если воспалительный процесс развивается «под» конъюнктивой, т.е. на какой-либо площади ее поверхностного соприкосновения со склерой, такое воспаление называют эписклеритом – по названию самого внешнего, относительно рыхлого склерального слоя, или эписклеры.
Все сказанное выше о склеритах применимо, в целом, и к эписклериту как к локальной разновидности; во многих публикациях, посвященных воспалениям склеры, эписклерит отдельно даже не упоминается. Вместе с тем, отличия есть – как гистологические, так и клинические.
Эписклера характеризуется, кроме рыхлости, богатой иннервацией и васкуляцией: в этом слое сосредоточены нервные волокна и разнокалиберные кровеносные сосуды. В такие участки всегда быстрее проникают болезнетворные факторы, однако с током крови легче транспортируется и иммунный отклик организма, и лекарственные соединения. Более чем в половине случаев (до 60%) эписклерит даже не нуждается в офтальмологическом вмешательстве, длится недолго, проходит без последствий, и при простом (см.ниже) типе эписклерита крайне редко процесс распространяется на более глубокие клеточные слои, превращаясь в «истинный» склерит.
Причины
Воспаление эписклеральных тканей может быть обусловлено широким спектром причин и патогенных условий: инфекции (вирусные и бактериальные, преимущественно кокковые); системные заболевания (коллагенозы, ревматизм, саркоидоз, и т.п.), аллергические реакции, нарушения биохимического состава крови, травмы глаза (химические, физические, механические).
Симптомы
Чаще всего эписклерит развивается стремительно, на видимой поверхности глаза, обычно ближе к уголкам. Классическими, наиболее распространенными признаками выступают резь, болевой синдром, гиперемия (причем цвет покраснения варьирует от светло-розового до алого, приобретая затем цианозный оттенок), усиленное слезотечение и светобоязнь. Из-за отечности и вспухания пораженный участок может казаться выпуклым, рельефным.
Различают два основных варианта эписклерита: простой (диффузный) и узелковый.
Простой встречается вчетверо чаще узелкового, обычно протекает быстрее и болезненней, лучше поддается терапии и гораздо реже рецидивирует.
При узелковом эписклерите более выражена тенденция к припуханию и воспалению сосудов, вследствие чего выпуклость воспаленного участка заметней и ощутимее («инородное тело»); образуются мелкие болезненные очажки 1-4 мм в диаметре, которые в некоторых случаях объединяются. Средняя продолжительность узелкового эписклерита составляет примерно 2 недели, хотя разброс достаточно велик – от нескольких дней до нескольких месяцев. Нередко встречаются хронически-рецидивирующие формы.
Иногда отдельно рассматривают также мигрирующий, скоротечный вариант эписклерита, для которого характерны болезненность, сопутствующий отек век, головная боль и самокупирование за 2-3 дня. Кроме того, при «розовой» угревой сыпи иногда возникает узелковый розацеа-эписклерит, однако этот вариант больше относится к кератитам: вовлекается роговичная оболочка, что является наиболее серьезным из осложнений эписклерита, поскольку нелеченный кератит значительно менее благоприятен в прогнозе и может привести к самым плачевным последствиям для зрительной системы в целом.
Лечение эписклеритов
Глазные капли и мази
При интенсивном болевом синдроме, хроническом течении, частых рецидивах – назначают кортикостероидные глазные капли (напр., офтан-дексаметазон), гидрокортизоновую глазную мазь, или же нестероидные противовоспалительные препараты (например, глазные капли Индоколлир, Наклоф, Диклофенак и т.д.), которые при местной резистентности могут быть назначены перорально, в виде таблеток.
Народное лечение
Наиболее доступным и, вместе с тем, достаточно эффективным противовоспалительным средством в данном случае служат промывания глаза травяными отварами. С этой целью применяется чайная заварка, различные комбинации ромашки, корня лопуха, шалфея, василькового цвета. Однако, данные средства могут вызвать аллергическую реакцию, что необходимо учитывать.
Источник
