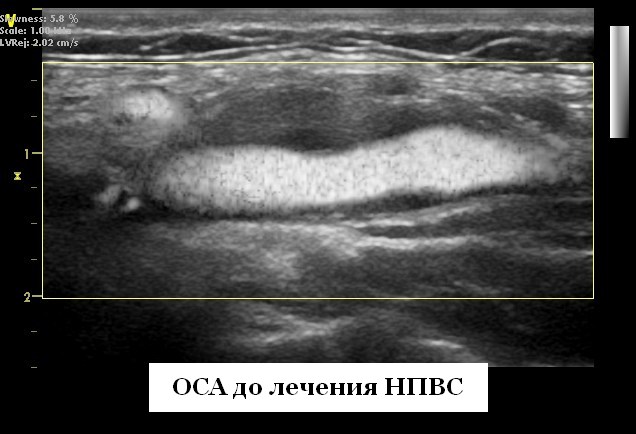
Воспаление сонных артерий каротидиния симптомы
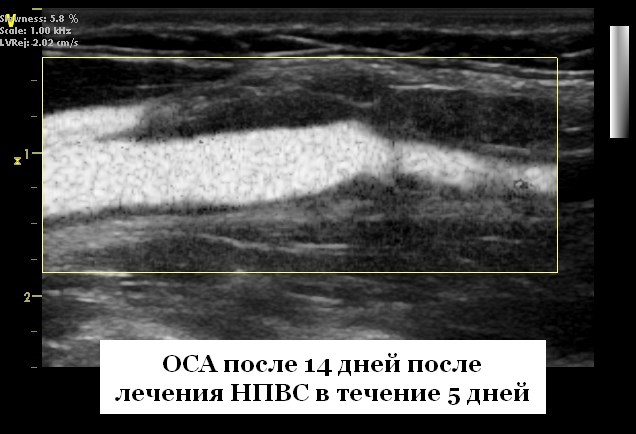
Каротидиния была клиническим заболеванием, описанным неврологом Temple Fay (1895-1963) в 1927 г., которое характеризовалось болезненностью и болью на уровне бифуркации сонной артерии. Первоначально классифицированный как синдром идиопатической боли в шее в первой Международной классификации заболеваний головной боли в 1988 году, впоследствии он был удален как отдельная патология в 2004 году. Боль в шее может иметь такие же клинические проявления. Biousse и Bousser описали второстепенные проявления заболевания в 1994 г. и считали каротидинию мифом. Однако с 2000 года в нескольких отчетах о случаях были описаны аномалии на УЗИ сосудов шеи у пациентов с болезненностью и болью на уровне бифуркации сонной артерии. Методы визуализации, такие как ультразвуковое исследование (УЗИ), МРТ, КТ-ангиография, позитронно-эмиссионная томография с фтордезоксиглюкозой, или связанные методы, показали аномальные мягкие ткани, окружающие сонную артерию, и утолщенную стенку сонной артерии, особенно возле его разветвления. Дифференциальные диагнозы боли в сонной артерии, такие как расслоение сонной артерии, тиреоидит, васкулит, воспаление или образование головы и шеи, сиаладенит или шейный артроз, были исключены. Следовательно, авторы предположили, что, по-видимому, все-таки существует отдельная форма идиопатического воспаления сонных артерий. В одном исследовании это заболевание было относительно редким, с оценочной распространенностью 2,8% (18/654) среди пациентов с острой болью в шее в клиническом центре. Однако можно предположить, что этот конкретный набор симптомов недооценивается из-за относительно легких клинических симптомов и быстрого облегчения боли и уменьшения аномалий визуализации в течение 13 дней. Об этой сущности ранее сообщалось в нескольких небольших сериях, как о каротидинии, но также было представлена большая серия исследования больных, опубликованную на данный момент, с 3 различными видами визуализации (УЗИ, МРТ, КТ-ангиография) и данными последующего наблюдения. Необходимо подробнее описать полученные данные. Клинически у всех пациентов возникала острая боль непосредственно на уровне бифуркации сонной артерии. У восьми пациентов наблюдались ранее не описанные преходящие неврологические симптомы, которым не было объяснения, несмотря на МРТ-визуализацию паренхимы мозга. После визуализации наличие односторонней эксцентрической периваскулярной инфильтрации (ПВИ) на уровне бифуркации было наиболее ярким описанным признаком. У двух пациентов было двустороннее поражение сонных артерий, хотя большинство было односторонним. Характеристики изображений ПВИ на УЗИ шеи были аналогичны тем, которые описаны в литературе, со средним диаметром 5 мм и медианой 20 мм. У некоторых пациентов наблюдалось легкое ассоциированное сужение просвета, хотя у большинства пациентов не было изменений просвета или каких-либо гемодинамических аномалий. Также была зарегистрировано наличие локальной мягкой бляшки в интиме у половины наших пациентов, которая была описана в предыдущих данных УЗИ шеи. Эти изменения интимы могут быть вызваны фазой заживления воспалительного процесса сонной артерии. Нестероидные противовоспалительные средства и высокие дозы аспирина были наиболее частым лечением в данном исследовании и в литературе с полной средней задержкой купирования боли в течение 13 дней. Некоторые авторы сообщили о полном выздоровлении после приема клопидогрела или вообще без лечения. У всех пациентов было полное клиническое выздоровление во время наблюдения. Девять пациентов поступили с рецидивом с интервалом от 1 до 6 месяцев, аналогичный тому, что описан в литературе. Хотя в ранних отчетах о клинических случаях описывалось полное совпадение клинических проявлений и аномалий визуализации, в 7 более поздних отчетах о случаях каротидинии наблюдались стойкие аномалии визуализации, аналогичные данному исследованию. Это можно объяснить развитием раннего фиброза, связанного с хроническим активным воспалением слабой степени, как описано в единственном гистологическом исследовании, найденном во время обзора литературы. Возможные патофизиологические механизмы. В большинстве описаний случаев и небольших исследований предполагалось, что наблюдаемые сосудистые и периваскулярные изменения соответствовали воспалению. Клинические данные подтверждают эту гипотезу с увеличением ипсилатеральных лимфатических узлов и / или прилегающим фаринголарингеальным воспалением, а также биологические данные с умеренным увеличением скорости оседания эритроцитов или С-реактивного белка. В другом исследовании только у 3 пациентов наблюдалось небольшое повышение скорости оседания эритроцитов или уровня С-реактивного белка. У восьми пациентов было аутоиммунное заболевание, такое как ревматоидный артрит, системная красная волчанка, анкилозирующий спондилоартрит, болезнь Грейвса, синдром Шегрена или тиреоидит Хашимото. Самое интересное, что у 7 из этих 8 пациентов было несколько одновременных клинических рецидивов периваскулярного воспаления сонной артерии и их аутоиммунного заболевания, что указывает на связь между заболеваниями. В одном исследовании сообщалось о случае вызванной флуоксетином каротидинии, предположительно объясняемой воспалительной модуляцией, вызванной антидепрессантами. В некоторых исследованиях сообщалось о повышенной активности, соответствующей области утолщения мягких тканей в пределах сонной оболочки, при ФДГ-ПЭТ-КТ, хотя эти результаты не были специфичными для воспаления. Обсуждались и другие гипотезы, например, васкулит. Однако ПЭТ-КТ с аномально повышенной активностью ни в остальной части тела, ни в сосудах не описана. В одном исследовании ни у одного из пациентов с подтвержденным биопсией гигантоклеточным артериитом с острой болью или болезненностью в шее не было аномалий луковицы сонной артерии при визуализации, и в литературе не сообщалось о взаимосвязи между этими двумя объектами. Самопроизвольное разрешение исключает неопластические процессы. Наконец, в одном исследовании сообщалось о гистологически подтвержденных результатах хронического воспаления у 1 пациента с патологическими изменениями, состоящими из пролиферации сосудов и фибробластов и преимущественно лимфоцитарного хронического активного воспаления низкой степени злокачественности. Следовательно, учитывая, что патогенез остается неизвестным, это может быть воспалительный процесс неизвестного характера или часть аутоиммунного процесса. В 2004 г. каротидиния была исключена из Международной классификации заболеваний головной боли. Причины острой боли в шее многочисленны, и многие согласны с тем, что термин «каротидиния» сбивает с толку и больше не должен использоваться. Однако последние исследования убедительно свидетельствует о существовании клинической сущности, которая ранее была плохо описана (часто под ярлыком «каротидиния») с очень последовательными клиническими и характеристиками на УЗИ шеи и МРТ. В ряде исследований было показано, что попытка присвоить этому объекту ярлык является дисфункциональной и сбивает с толку врачей для описания одного и того же объекта («каротидиния», «каротидодиния», «каротидобульбия» или «каротидит»). В прошлом некоторые авторы предлагали такие термины, как «идиопатический каротидит» или «каротидпериартериит», но эти термины не были точными, поскольку сосудистые и периваскулярные нарушения возникают одновременно. Не без основания некоторые авторы решительно поддерживают необходимость нового названия и предлагают аббревиатуру, наиболее подходящую для этой сущности: синдром транзиторного периваскулярного воспаления сонной артерии (TIPIC). Этот акроним был выбран на основе консенсуса неврологов, радиологов, терапевтов и врачей УЗИ, работающих в различных центрах, которые сотрудничали в этом проекте. Предложено добавить в Международную классификацию расстройств головной боли-III.
Предложено 4 основных критерия, а именно:
Независимо от метода (УЗИ, КТ, МРТ), типичные признаки каротидинии включают:
Еще статьи по теме: |
Источник
 Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
- Значительное сужение сонной артерии снижает кровообращение в мозге, а при внезапном падении давления (резко встать с постели, перелеты, перегрев на солнце или большая хирургическая операция) кровоток внезапно прекращается, что приводит к гибели нервных клеток.
- Отрыв кусочка атеросклеротической бляшки с переносом его кровотоком в мелкие артерии головного мозга, что приводит к их закупорке.
- Острый тромбоз (образование кровяного сгустка) на фоне сужения сонной артерии с полным прекращением кровотока в определенных областях мозга.
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
- Возраст
- Курение
- Гипертония (высокое артериальное давление) – самый важный фактор риска развития инсульта
- Высокий уровень холестерина
- Сахарный диабет
- Ожирение
- Малоподвижный образ жизни
- Отягощенная наследственность по атеросклерозу
Мужчины моложе 75 лет имеют больший риск развития стеноза сонной артерии, чем женщины в той же возрастной группе. В группе старше 75 лет женщины имеют больший риск инсульта . У пациентов страдающих ИБС нередко выявляются сужения сонной артерии.
 Клинические формы
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
- Атеросклероз общих сонных артерий – редко способствует ишемическому инсульту, даже при полной закупорке общей сонной артерии кровоток по внутренней сонной может быть сохранен. Однако могут быть общемозговые нарушения – плохая память, общая слабость, головные боли.
- Атеросклероз бифуркации общей сонной артерии – атеросклеротические бляшки суживают вход в внутреннюю сонную артерию и могут полностью ее закупорить. Это наиболее распространенная форма поражения. При такой локализации чаще всего развиваются транзиторные ишемические атаки и ишемические инсульты.
- Атеросклероз внутримозговых отделов сонной артерии – бляшки расположены в сонных артериях и их основных ветвях. Часто развивается ишемический инсульт, связанный с тромбозом суженных артерий.
По УЗИ выделяется два основных типа атеросклеротических бляшек:
- Стабильная бляшка – сужение артерии имеет ровные контуры, без подрытых краев, с небольшим ускорением кровотока на бляшке.
- Нестабильная бляшка – чаще кальцинированная бляшка с рваными контурами, могут отмечаться подвижные элементы, значительная турбулентность кровотока при допплерографии.
По степени сужения сонной артерии выделяют:
- Гемодинамически незначимый стеноз (сужение артерии менее чем на 70%, без локального ускорения кровотока)
- Гемодинамически значимый стеноз (сужение артерии более чем на 70%, с ускорением кровотока)
- Окклюзию – полную закупорку сонной артерии
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
ТИА происходит, когда кратковременно нарушается мозговой кровоток . Это начальная фаза острого нарушения мозгового кровообращения, которая является обратимой. Она имеет такие же симптомы как инсульт, но эти симптомы проходят через несколько минут или часов.
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
- Внезапная потеря зрения, нечеткость зрения, затруднение в том, что один или оба глаза.
- Слабость, покалывание или онемение на одной стороне лица, с одной стороны тела, или в одной руке или ноге.
- Внезапные трудности при ходьбе, потеря равновесия, отсутствие координации.
- Внезапное головокружение.
- Трудно говорить (афазия).
- Внезапная сильная головная боль.
- Внезапные проблемы с памятью
- Затруднение глотания (дисфагия)
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
Источник
28.09.2018
Сложно переоценить значение шейных артерий в процессах кровоснабжения нашего мозга. Такое заболевание как атеросклероз, поражающее артерии в шейном отделе, увеличивает вероятность ишемического инсульта. Главной артерией в области шеи человека является общая сонная артерия, отходящая от плечеголовного ствола на правой стороне и от дуги аорты на левой. На уровне щитовидного хряща она разделяется на наружную и внутреннюю сонную артерии. Далее, артерии продолжают делиться на ветви, которые разветвляются во все отделы головы человека. Внутренняя сонная артерия обеспечивает кровоснабжение мозга и глаз, а все остальные отделы головы снабжаются наружной сонной артерией, происходит это посредством её (наружной сонной артерии) разветвления на мелкие артерии.
Среди причин и факторов, сопутствующих развитию атеросклероза, следует выделить:
- высокое артериальное давление;
- метаболический синдром;
- ожирение;
- курение;
- генетическую предрасположенность;
- возрастные изменения и характерные половые отличия;
- малоподвижный образ жизни;
- регулярные психоэмоциональные расстройства.
Образование склеротических бляшек ведёт к сужению сосудов и, соответственно, к недостаточному питанию кислородом и микроэлементами тканей и органов человека. Симптоматика заболевания довольно быстро нарастает после проявления.
В качестве симптомов заболевания выделяют:
- давящие головные боли разной интенсивности и периодичности;
- возникающие головокружения;
- повышенная утомляемость при умеренных нагрузках;
- ухудшение зрения;
- расстройства сна.
В процессе развития патологии симптоматика становится ярко выраженной и усиливается. Атеросклероз сонных артерий способен спровоцировать серьёзные патологии головного мозга, среди которых стоит выделить ишемический инсульт.
Среди предпосылок к ишемическому инсульту особое внимание стоит обратить на характерные проявления головокружений с эпизодическими потерями сознания, транзисторные ишемический атаки, сопровождающиеся галлюцинациями, ярко выраженный судорожный синдром, парестезии в верхних конечностях, депрессивные состояния, частичное утрачивание речевых навыков, ослабление остроты зрения, вплоть до полной слепоты.
Вряд ли стоит говорить, что проявления симптомов атеросклероза должно стать поводом незамедлительного обращения к врачу. После проведения осмотра пациента, врач обязательно направит его на ряд общих анализов и специализированных диагностик. Среди максимально информативных диагностических исследований при подозрении на атеросклероз сонных артерий необходимо выделить дуплексное ультразвуковое сканирование, мультиспиральную компьютерную томографию, магнитно-резонансную контрастную диагностику, ангиографию. Интерпретацией результатов анализов и инструментальных диагностик занимается непосредственно лечащий врач, он же выстраивает тактику терапии, учитывая не только полученные результаты, но и индивидуальные особенности организма пациента. Основными задачами терапии атеросклероза являются восстановление мозгового кровообращения и устранение стеноза (сужение) артерий.
Лечение атеросклероза сонных артерий в Премиум клиник Химки
Лечение атеросклероза сонных артерий проводится комплексно и строго под наблюдением врача. В качестве сопутствующих лечению мероприятий необходимо полностью отказаться от курения, ограничить или полностью исключить из своего рациона ряд продуктов и блюд, осуществлять регулярный контроль за уровнем артериального давления и содержания в крови сахара, выполнять лечебно-гимнастические упражнения под руководством инструктора.
Навигация по записям
Источник