Воспаление сосудистого тракта глаза
 Нередко у людей можно наблюдать сильно покрасневшие глаза. Часто такое состояние является симптомом воспаления сосудов глаз.
Нередко у людей можно наблюдать сильно покрасневшие глаза. Часто такое состояние является симптомом воспаления сосудов глаз.
Оно может происходить по различным причинам, если не устранять их вовремя, могут появляться осложнения.
Терапией патологии занимается врач-офтальмолог, который после диагностики может направить людей к врачам узкой специальности.
Причины
Наиболее часто воспалительный процесс на сосудистой оболочке наблюдается по причине воздействия следующих факторов:
- механическое повреждение глазного яблока, которое может быть незначительным или обширным;
- попадание инородного предмета в глаза, которое может быть различным по размерам, оно не только повреждает слизистую оболочку, но и способствует распространению бактериальной инфекции;
- инфицирование бактериями (стафилококки, стрептококки, пневмококки, гонококки, хламидии, туберкулез);
- распространение вирусов на сосудистую оболочку глаз, например, аденовирус, герпес, грипп, парагрипп;
- распространение гельминтов и других паразитов в область органов зрения;
- наличие сезонной или периодической аллергии, которая образуется из-за шерсти животных, цветения растений, перьев птицы, домашней пыли, химикатов;
- воздействие чрезмерно низких температур на органы зрения, особенно при сильном ветре;
- воздействие на органы зрения большого количества ультрафиолета, который влияет не только на сетчатку, но и наружную структуру глаз.
Для каждой причины состояния существуют свои методы лечения, поэтому необходимо провести диагностические тесты, только потом использовать медикаменты.
Симптомы
Воспаление сосудистой оболочки глаз сопровождается следующей характерной клинической симптоматикой:
- сильное покраснение глазного яблока;
- дискомфортные ощущения: зуд, жжение, боль, ощущение инородного тела под веком, которого на самом деле нет;
- повышенная продукция слезной жидкости, которая в дальнейшем может сменяться сухостью глаз, из-за которой повреждается роговица;
- осложнения бактериальной инфекцией, так как условно-патогенная микрофлора начинает активно размножаться из-за воздействия негативных факторов;
- светобоязнь;
- спазм век, из-за которого пациент не в состоянии открыть глаза.
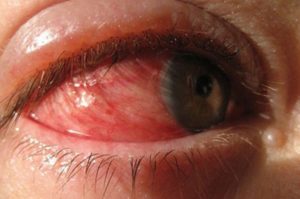 У пациента могут присутствовать все или только часть вышеперечисленных признаков. Например, если пациенту в глаз попал инородный предмет, у него будет присутствовать светобоязнь, спазм век, повышенное слезотечение. Если причина в бактериальной инфекции, будет образовываться гной и краснота глаз.
У пациента могут присутствовать все или только часть вышеперечисленных признаков. Например, если пациенту в глаз попал инородный предмет, у него будет присутствовать светобоязнь, спазм век, повышенное слезотечение. Если причина в бактериальной инфекции, будет образовываться гной и краснота глаз.
Лечение
Метод терапии зависит от причины, которая вызвала состояние пациента. Наиболее часто применяются следующие средства:
- антибактериальная терапия с помощью средств для местного использования;
- противовирусные лекарственные средства, которые используют системно и местно;
- нестероидные противовоспалительные препараты на основе диклофенака, которые можно применять местно;
- стероидные противовоспалительные лекарства на основе дексаметазона, гидрокортизона и других гормонов;
- извлечение инородного тела из глаз с дальнейшей обработкой антибактериальным средством;
- антигистаминные средства, которые можно использовать системно или местно в виде капель и мазей;
- увлажняющие капли для глаз.
Все медикаментозные препараты должны использоваться строго по инструкции, не допускается самолечение.
Пациенту следует помнить о курсе терапии. Если применяются антибиотики, их можно использовать наиболее 7 дней. После этого у бактерий возникает резистентность к действующему веществу. Стероидные средства применяют не более 10-14 дней. После этого времени образуется атрофия слизистых оболочек и кожных покровов, изменение пигментации. Остальные препараты можно использовать пролонгированным курсом, но только с разрешения врача.
Народная медицина
В качестве средств народной медицины можно использовать промывание или закапывание глаз при помощи растительных отваров.

Для этих целей подойдет ромашка, календула, череда, мать-и-мачеха. Их можно заваривать по отдельности или же совместно. Готовую жидкость тщательно настаивают и процеживают, чтобы инородные частички не распространились на органы зрения.
Жидкость можно закапывать в глаза, прикладывать к векам в качестве примочек, промывать слизистую оболочку.
Хорошим обезболивающим эффектом обладает кора дуба. Ее предварительно заваривают и процеживают. После этого наносят на ватные диски, прикладывая к закрытым глазам. Через щель между веками действующее вещество будет проникать к слизистой оболочке глаз.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник

Описание
Большая
разветвленность кровеносных сосудов и в связи с этим медленный ток крови в
сосудистом тракте благоприятствуют задержке в нем микробов, вирусов и других
патологических агентов, которые могут вызвать воспалительные заболевания в
различных его отделах — увеиты.
Увеиты
делятся на передние (ириты, иридоциклиты), задние (хориоретиниты, хориоидиты,
нейрохориоретиниты) и тотальные (панувеиты).
Возможность
преимущественной локализации воспаления связана с тем, что кровоснабжение
собственно сосудистой оболочки осуществляется из задних коротких цилиарных
артерий, а радужной оболочки и цилиарного тела — из передних и задних длинных
цилиарных артерий; панувеиты обусловлены наличием между этими сосудами мелких
анастомозов.
Увеиты
подразделяются на эндогенные и экзогенные.Эндогенные заболевания сосудистого тракта могут быть как метастатическими (при
попадании туберкулезной, токсоплазмозной и другой инфекции в его сосудистое
русло), так и токсико-аллергическими (при сенсибилизации организма и глаза).
Экзогенные увеиты являются вторичными и наблюдаются при прободных ранениях
глазного яблока, после операций, язв роговой оболочки и других заболеваний
глаза.
По
течению увеиты целесообразно характеризовать как острые, подострые, хронические
и рецидивирующие; по патоморфологическим особенностям увеиты могут быть экссудативными,
экссудативно-альтеративными или пролиферативными.
Вследствие
частого развития увеитов на фоне общесоматических или инфекционных заболеваний
врачи любого профиля должны знать их основные клинические признаки.
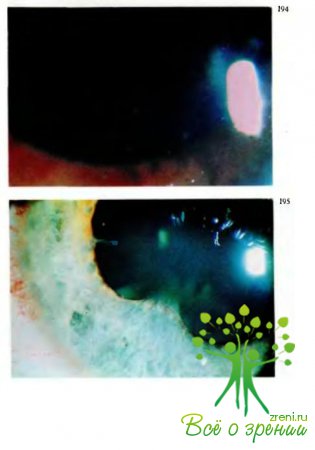
характеризуются,
как правило, следующими кардинальными симптомами (рис.190): перикорнеальная
инъекция, изменение цвета радужки, сужение зрачка и неправильная его форма (рис.191),
замедление реакции зрачка на свет, полиморфные преципитаты на эндотелии роговицы
(рис.192, 194) или экссудат в передней камере, задние синехии — сращения
зрачкового края радужки с передней капсулой хрусталика (рис.193,195—197).
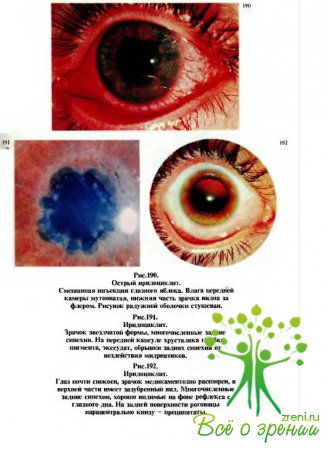
Возможны жало бы на боли в глазу, а также болезненность при пальпации.
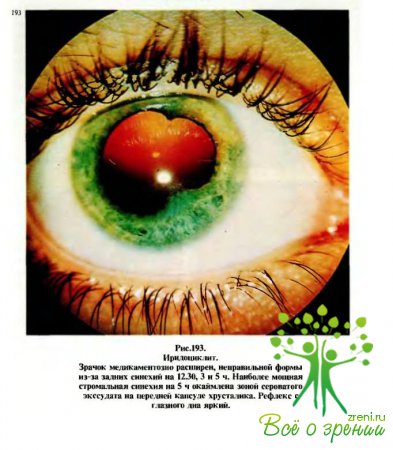
Почти всегда
отмечается различной степени снижение зрения.

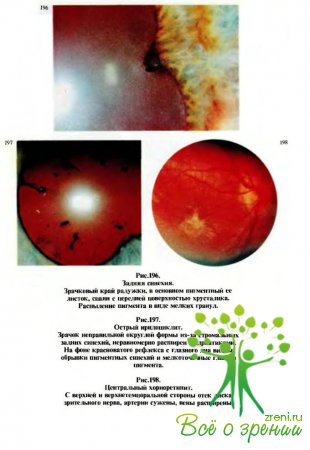
(рис.198—202)
характеризуются тем, что при офтальмоскопии на глазном дне через прозрачную или
измененную сетчатку видны различной величины, формы, цвета и контуров, проминирующие
или плоские, единичные или множественные очаги с явлениями перифокального воспаления.

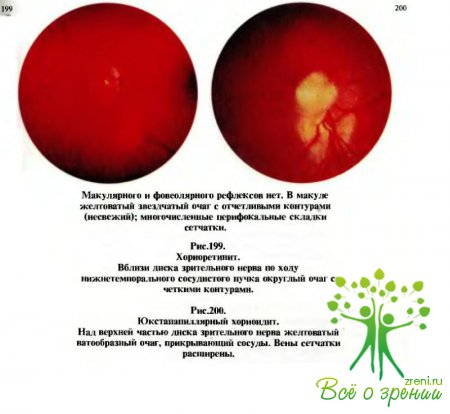
Чаще всего соответственно этим очаговым изменениям (фокусам) вовлекается в
воспалительный процесс сетчатка, а нередко и диск зрительного нерва, который может
быть гиперемированным и несколько отечным — явления папиллита.
Они не приводят
к атрофии зрительного нерва в отличие от неврита и застойного диска.
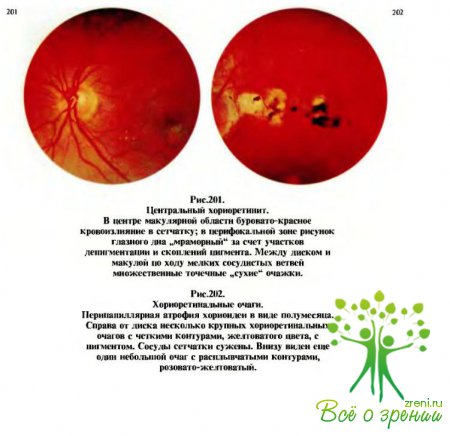
Явления
хориоидита всегда отражаются на состоянии поля зрения, гак как соответственно
очаговым процессам возникают выпадения (микро- и макроскотомы).Если воспалительные фокусы расположены в центре глазного дна, то снижается и
острота зрения вплоть до светоощущения.
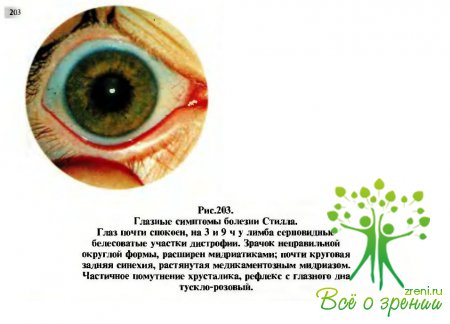
возникают
преимущественно незаметно и протекают вяло. Чаще поражаются оба глаза.
Заболевание встречается преимущественно у девочек. Начинается болезнь обычно в
дошкольном возрасте. Глазные симптомы болезни могут быть очень ранними и
единственными признаками общего процесса, т.е. когда еще нет явлении полиартрита
— это увеит, лентовидная дистрофия роговицы и катаракта. Наиболее ранние
проявления увеита обнаруживают чаще во время профилактических осмотров дошкольников
(рис.203). При этом определяются очень мелкие пылевидные преципитаты на эндотелии
роговицы. Позднее и постепенно развиваются задние синехии, а затем дистрофия
элементов радужной оболочки и деструкция стекловидного тела.

Далее
образуются нежные и тонкие полулунные (серповидные) серо-белые помутнения
области лимба преимущественно на 3 и9 ч (соответственно открытой глазной
щели). В дальнейшем эти помутнения распространяются и захватывают поперечник
роговицы в виде ленты шириной 3—4мм.
Одновременно
мутнеет хрусталик (последовательная катаракта), начиная с переднего его отдела. В связи с тем что у детей симптомы заболевания выражены слабо, а
на постепенное снижение зрения они не обращают внимания, диагноз чаще устанавливается
уже в далекозашедших случаях болезни, когда наступает резкое снижение остроты
зрения. Глазные проявления при болезни Стилла бывают почти у каждого пятого
ребенка с этой общей патологией.
Педиатры
при этом заболевании должны быть особенно внимательны к состоянию глаз у детей,
так как если своевременно не ставится диагноз и не проводится местное лечение,
процесс заканчивается слепотой.
Обычно
в начале болезни показаны инстилляции мидриатиков для предотвращения или
разрыва задних синехий, дионина, лидазы, протеаз для рассасывания помутнений,
витаминов В, С, РР с глюкозой для улучшения трофики, глюкокортикоиды,
салицилаты и антибиотики для блокирования воспаления глаза, ингибиторы простагландинов.
Как
правило, под влиянием длительного местного лечения отмечаются значительное просветление
роговицы, истончение и разрывы множества задних синехий, заметное рассасывание
помутнений в хрусталике, стекловидном теле и, как следствие, наступает
улучшение центрального зрения. Только при поздней диагностике и запоздалом
медикаментозном лечении возникают показания к хирургическому лечению: кератопластике,
экстракции катаракты.
является
частью сложного синдрома ревматизма. Разрешающим фактором болезни часто
является переохлаждение. Процесс в глазах начинается обычно остро и протекает бурно.
Заболевание характеризуется болями в глазах, резкой смешанной инъекцией
глазного яблока, появлением экссудата желатинозного характера в передней
камере, наличием большого количества разнокалиберных, но преимущественно мелких
серых преципитатов на эндотелии роговицы.
Быстро
возникают множественные пигментные задние синехии, которые сравнительно легко
разрываются под влиянием мидриатиков. Радужная оболочка становится полнокровной
и видны ее расширенные сосуды. Хрусталик и стекловидное тело редко вовлекаются
в патологический процесс и помутнения наступают лишь в случаях длительного
течения заболевания и частых рецидивов, которые возникают преимущественно осенью
и зимой. Заболевание продолжается около 2мес.
Поражаются
чаще оба глаза. Рецидивы заболевания, как правило, совпадают с ревматической
атакой.
Первая помощь направлена на купирование общего заболевания (антибиотики, салицилаты, глюкокортикоиды
и др.). Местно применяют растворы анестетиков, антибиотиков, сульфаниламидов,
глюкокортикоидов, салицилатов, мидриатиков (лучше скополамин).
Дети
с ревматическими увеитами подлежат госпитализации в глазной стационар, где в
дополнение к ранее проводившемуся лечению назначают средства, ускоряющие рассасывание
преципитатов и возможных помутнений в стекловидном теле (электрофорез йодида калия,
дионина, лидазы, алоэ, подконъюнкгивальные инъекции кислорода). Исход
заболевания чаще благоприятный.
может
быть как врожденным, так и приобретенным. Процесс локализуется преимущественно
в собственно сосудистой оболочке и протекает в виде хориоретинита. Течение
заболевания у маленьких детей почти незаметное. Выявляется оно при
профилактических осмотрах и чаще в связи с развитием вторичного косоглазия. Передний
отдел глаза, как правило, спокоен. Первыми симптомами увеита, чаще уже
поздними, бывают падение центрального или сумеречного зрения и искривленный вид
рассматриваемых предметов. На глазном дне при врожденном токсоплазмозе
в области желтого пятна обнаруживается очаг размером в 1/4- 1/2, а иногда и более диаметра диска зрительного нерва
(рис.204). Цвет очага желтовато-белый или беловато-коричневый с включением
глыбок пигмента. Нередко процесс в глазах сочетается с такой врожденной
патологией, как олигофрения, гидроцефалия, кальцификаты в мозгу, злокачественная
близорукость, птоз, микрофтальм, катаракта и лентиконус. В связи с падением
зрения рано появляются нистагм и косоглазие.
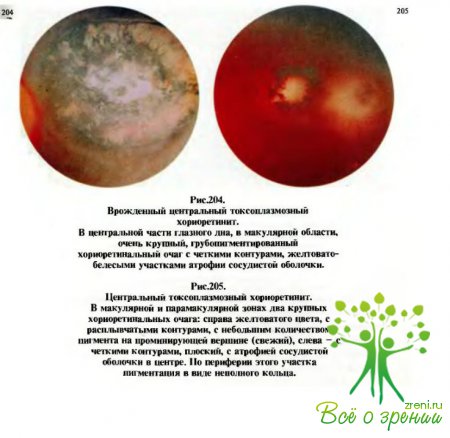
возникает
у детей любого возраста, но чаще у дошкольников, в результате заражения их от
больных домашних животных (кошек, собак), а также от голубей и др. Заражение
может происходить алиментарным путем (через мясо больных животных), а также
передаваться больным человеком. Клиника приобретенного токсоплазмозного увеита
в отличие от врожденного характеризуется чаще картиной панувеита, изредка
явлениями конъюнктивита и кератита. Процесс, как правило, острый,
односторонний, сопровождается подъемом температуры.
Диагноз
токсоплазмозного хориоидита (рис.205) ставится на основании положительных
реакций связывания комплемента у матери и ребенка.
Первая помощь и
дальнейшее лечение в условиях глазного стационара
состоят в общем и местном применении сульфаниламидов, хлоридина, десенсибилизирующей,
витамино- и противовоспалительной терапии. Требуются, как правило, повторные
курсы под контролем иммунологических реакций организма. При затихании процесса
в случае необходимости применяют рассасывающие средства (кислород, лидаза,
дионин и др.). Профилактика врожденного токсоплазмоза заключается в лече-нии
беременной, у которой обнаружены положительные иммунологические реакции на
токсоплазмоз.
Туберкулезные
увеиты, как правило, являются постпервичным процессом; они делятся на передние
и задние.
клинически
проявляются незначительной смешанной инъекцией. Боли в глазах и светобоязнь у
детей чаще отсутствуют и носят умеренный характер. При гранулематозном процессе
в радужке, в области малого артериального круга, на фоне отечной и
гиперемированной ее стромы могут обнаружиться мелкие серовато-розоватые узелки
размером с просяное зерно, окруженные сосудами. По строению узелки являются
истинными туберкулами.
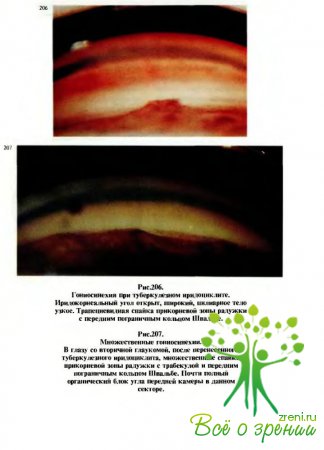
Сливаясь,
они могут образовать так называемый конглобированный туберкул. В дальнейшем реактивное
воспаление в тканях вокруг туберкула приводит к образованию иногда передних
(рис.206— 208), но особенно часто задних синехий (рис.209). При вовлечении в
процесс цилиарного тела может возникать гипотония глаза, появляются боли при
пальпации, на эндотелии роговицы откладываются беловато-желтоватые средней величины
преципитаты.

Нередко
они имеют крупные размеры и „сальный” вид (рис.210). Могут появляться
массивные помутнения в стекловидном теле, возможно также поражение роговицы и
хрусталика (рис.211). Всегда отмечается снижение зрения.
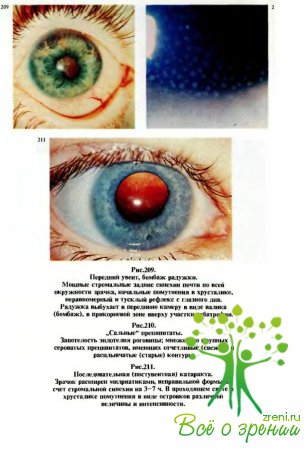
наблюдаются
в виде конглобированного туберкула, милиарного хориоидита, рассеянного хориоидита.
Конглобированный туберкул чаще всего встречается у детей при прогрессирующем течении
первичного туберкулезного процесса в стадии генерализации. На глазном дне
обнаруживается образование серовато-желтоватого цвета, расположенное в
хориоидее, размером иногда до 3 диаметров
диска зрительного нерва. Иногда по периферии очага наблюдаются мелкие
рассеянные бугорки.
Процесс
может сопровождаться экссудативной отслойкой сетчатки. В зависимости от
локализации и величины поражения сосудистой оболочки и сетчатки наступают
различные зрительные расстройства (искажение предметов, скотомы, понижение
центрального зрения, сужение границ поля зрения и др.). Нередко изменение в
зрении является первым признаком болезни.
можно
заподозрить лишь на основании снижения зрения. Внешне глаза спокойны. При офтальмоскопии
видны мелкие, розовато-желтые очажки с нечеткими границами, рассеянные по всему
глазному дну, а также отдельные более крупные (примерно до половины диаметра
диска зрительного нерва) очажки.
Рассеянный
туберкулезный хориоидит по клиническому течению не отличается от милиарного,
однако проявляется при отсутствии активного туберкулезного процесса в легких
или лимфатических узлах. Очажки, расположенные на периферии, могут оставаться
незамеченными.
Наиболее
часта парамакулярная локализация с вовлечением в процесс сетчатки, сопровождающаяся
падением остроты зрения и дефектами в поле зрения. Для диагностики туберкулезных
увеитов собирают подробный анамнез с учетом контактов с больными туберкулезом и
перенесенных в прошлом заболеваний легких (плевриты, бронхиты, пневмонии).
Проводят
объективное разностороннее тщательное обследование глаз (биомикроскопия, офтальмоскопия,
калиброметрия, ангиоскотометрия, исследование зрительных функций), кожно-аллергические
туберкулиновые пробы (градуированная реакция Пирке, реакция Манту), общий
анализ крови (фиксируя внимание на лимфо- и моноцитозе, СОЭ), а также
исследование белковых фракций крови до и после туберкулиновых проб (обращая
внимание на динамику альбуминов, альфа- и гамма- глобулинов), мокроты,
промывных вод желудка, спинномозговой жидкости и др.
Исследуют
очаговую реакцию в глазу в ответ на реакцию Манту и на подкожное введение
туберкулина в разведении 1:100000000.
Первая врачебная помощь и дальнейшее лечение туберкулезных увеитов у детей в условиях глазного
стационара общие и местные. В связи с высокой сенсибилизацией и интоксикацией
организма при острых процессах до специфической терапии и параллельно ей
проводят десенсибилизирующую неспецифическую терапию в виде внутривенных
вливаний 10 % раствора хлорида кальция, подкожных инъекций 0,25
% раствора хлорида кальция, приема глюконата кальция, супрастина,
димедрола и др.
Специфическая терапия состоит в назначении (после консультации с фтизиатром) внутримышечных и
подконъюнктивальных инъекций стрептомицина, приема тубазида или фтивазида, ПАСК
внутрь. Под конъюнктиву вводят также 5 % раствор салюзида. При задних
увеитах препараты вводят в межвлагалищное (теноново) пространство,
ретробульбарно, а иногда в перихориоидальное пространство.
На
фоне специфической терапии, по показаниям, в стадии затихания проводят общее и
местное лечение глюкокортикоидами (кортизон, дексазон), местно — инсталляции
или электро- и фонофорез стрептомицина, хлорида кальция, атропина и др.
Исключительно
большое значение в лечении туберкулезных увеитов имеет рациональное питание с
применением витаминов А, группы В, С, с высоким содержанием белков, жиров;
необходимо употребление в большом количестве овощей и фруктов, но ограничение
поваренной соли и углеводов. Необходимо пребывание больных на свежем воздухе.
Все
дети и взрослые, больные туберкулезом глаз, должны находиться на учете во
фтизиатрическом диспансере.
Лечение назначается окулистом и фтизиатром. Амбулаторное лечение проводится бесплатно
независимо от его длительности. Всем детям, родители которых больны туберкулезом,
осуществляют активную профилактику его путем применения тубазида (фтивазида),
хлорида кальция, витамино- и диетотерапии, а также режима (сухой, теплый и
солнечный климат). Основной мерой профилактики туберкулеза является введение
детям вакцины БЦЖ.
встречается
у детей старшего возраста, но чаще у взрослых. В основном он присущ
приобретенному сифилису.
(иридоциклит)
в подавляющем большинстве случаев протекает без специфических особенностей,
поэтому дифференцировать его от увеитов другой этиологии можно только по
серологическим реакциям.
Однако
существует такая форма болезни, как папулезный ирит, при котором, кроме обычных
признаков ирита, в радужной оболочке появляются высыпания — папулы. Они развиваются
обычно в зрачковом поясе, имеют желтовато-красный цвет, около 1 мм в диаметре, выступают вперед. В
папулах много сосудов, что определяет их цвет.
Следствием
сифилитического ирита является образование широких задних синехий. Прогноз
более благоприятный, чем при туберкулезных иридоциклитах или туберкулах радужки.
при
сифилисе проявляются в виде хориоидитов и хориоретинитов. При этом быстро
возникает диффузное помутнение стекловидного тела и глазное дно видно в густом
тумане, резко снижается зрение. Когда проходит период экссудации и постепенно
рассасываются помутнения, в отдаленные сроки на глазном дне можно обнаружить
атрофические очаги, перемежающиеся со скоплением “пигмента, — диссеминированный
хориоидит. В ряде случаев периферия глазного дна бывает вся усеяна мелкими
черными и белыми точками и напоминает рассыпанную соль с перцем. Острота зрения
в таких случаях бывает почти нормальной, а поле зрения сужено и имеются
микроскотомы.
У
детей хориоидит возникает и развивается чаще как врожденная патология. Наиболее
характерным признаком болезни является желто-оранжевый фон глазного дна.
Обнаруживается этот процесс поздно и нередко только после того, как появляются
выраженные атрофические и пигментные очаги в среднем и хориокапиллярном слоях
сосудистой оболочки.
В
этой терминальной стадии вокруг запустевших сосудов разрастается пигментный
эпителий, в результате чего чаще на периферии глазного дна отмечаются крупные
черные пятна, чередующиеся с белыми участками.
При
исследовании зрительных функций выявляется сужение границ поля зрения на белый и
другие цвета, имеются отдельные выпадения в поле зрения, значительно снижена
темновая адаптация, а нередко снижается и острота зрения.
Лечение сифилитических увеитов осуществляется в венерологических диспансерах. Назначают
общую и местную специфическую и неспецифическую противовоспалительную и
рассасывающую терапию.
Основное
внимание при папулезных иритах обращают на профилактику задних синехий, поэтому
первая помощь состоит в быстром назначении мидриатиков.
возникает
на фоне общего заболевания и протекает быстро, с выраженными субъективными
явлениями и болями; возникает резкая перикорнеальная инъекция, в передней камере
появляется серозный экссудат, откладываются мелкие преципитаты на эндотелии
роговой оболочки. Быстро появляются сращения зрачкового края радужки с передней
капсулой хрусталика в виде отдельных пигментных задних синехий, развиваются
помутнения в стекловидном теле. Исход процесса чаще благоприятный, но возможны
рецидивы. Поражается, как правило, один глаз.
Первая врачебная помощь и последующее лечение в условиях глазного отделения состоят в назначении
антибиотиков широкого спектра действия, внутривенных вливаний уротропина,
хлорида кальция. Необходимы инсталляции анестетиков, сульфаниламидов,
мидриатиков, салицилатов, глюкокортикоидов, витаминов А, В1 В2.
заболевание,
чаще одностороннее, связанное с заносом микробов в сосудистую оболочку или в
сетчатку. Причинами возникновения этого крайне редкого патологического процесса
у детей могут быть цереброспинальный менингит, эндокардит, пневмония, сепсис и
др. При попадании в сосудистый тракт или сетчатку стрептококка развивается, как
правило, эндофтальмит, а иногда и панофтальмит, которые сопровождаются быстрым
снижением зрения на пораженном глазу.
Офтальмологическая
клиника характеризуется резким отеком век, экзофтальмом (из- за реактивного
воспаления клетчатки), смешанной инъекцией глазного яблока, помутнением
внутриглазной жидкости, изменением цвета радужной оболочки, гнойным желтым
экссудатом в стекловидном теле.
Процесс
протекает быстро и поздно диагностируется, так как обычно преобладает тяжелое
общее состояние ребенка. При высокой вирулентности микроба и резком ослаблении
организма может произойти прободение (расплавление гноем) склеры с последующим
сморщиванием глазного яблока.
Первая врачебная помощь и дальнейшее лечение в условиях детской больницы направлены на устранение
основной причины болезни и состоят в проведении антибактериальной и
десенсибилизирующей терапии. Местно также вводят антибиотики и сульфаниламиды,
мидриатики. В стадии затихания применяют глюкокортикоиды, сухое тепло, ТВЧ. При
неблагоприятном течении процесса и атрофии глазного яблока показана энуклеация.
Источник
