Воспаление сосудистой оболочки глаза это

Увеит – общее понятие, обозначающее воспаление различных частей сосудистой оболочки глаза (радужки, цилиарного тела, хориоидеи). Увеит характеризуется покраснением, раздражением и болезненностью глаз, повышенной светочувствительностью, нечеткостью зрения, слезотечением, появлением плавающих пятен перед глазами. Офтальмологическая диагностика увеита включает визометрию и периметрию, биомикроскопию, офтальмоскопию, измерение внутриглазного давления, проведение ретинографии, УЗИ глаза, оптической когерентной томографии, электроретинографии. Лечение увеита проводят с учетом этиологии; общими принципами являются назначение местной (в виде глазных мазей и капель, инъекций) и системной лекарственной терапии, хирургическое лечение осложнений увеита.
Общие сведения
Увеит или воспаление увеального тракта встречается в офтальмологии в 30-57% случаев воспалительных поражений глаза. Увеальная (сосудистая) оболочка глаза анатомически представлена радужной оболочкой (iris), цилиарным или ресничным телом (corpus ciliare) и хориоидеей (chorioidea) – собственно сосудистой оболочкой, лежащей под сетчаткой. Отсюда основными формами увеита являются ирит, циклит, иридоциклит, хориоидит, хориоретинит и др. В 25-30% наблюдений увеиты приводят к слабовидению или слепоте.
Большая распространенность увеитов связана с разветвленной сосудистой сетью глаза и замедленным кровотоком в увеальных путях. Данная особенность в определенной мере способствует задержке в сосудистой оболочке различных микроорганизмов, которые при определенных условиях могут вызывать воспалительные процессы. Другая принципиально важная особенность увеального тракта заключается в раздельном кровоснабжении его переднего отдела, представленного радужкой и ресничным телом, и заднего отдела – хориоидеи. Структуры переднего отдела снабжаются кровью задними длинными и передними ресничными артериями, а хориоидея – задними короткими ресничными артериями. За счет этого поражение переднего и заднего отделов увеального тракта в большинстве случаев происходит раздельно. Иннервация отделов сосудистой оболочки глаза также различна: радужку и ресничное тело обильно иннервируют цилиарные волокна первой ветви тройничного нерва; хориоидея не имеет чувствительной иннервации. Названные особенности влияют на возникновение и развитие увеитов.
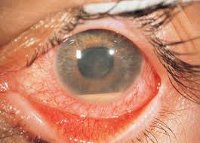
Увеит
Классификация увеитов
По анатомическому принципу увеиты делятся на передние, срединные, задние и генерализованные. Передние увеиты представлены иритом, передним циклитом, иридоциклитом; срединные (промежуточные) – парс-планитом, задним циклитом, периферическим увеитом; задние – хориоидитом, ретинитом, хориоретинитом, нейроувеитом.
В передний увеит вовлекается радужка и цилиарное тело – эта локализация заболевания встречается чаще всего. При срединных увеитах поражается ресничное тело и хориоидея, стекловидное тело и сетчатка. Задние увеиты протекают с вовлечением хориоидеи, сетчатки и зрительного нерва. При вовлечении всех отделов сосудистой оболочки развивается панувеит – генерализованная форма увеита.
Характер воспалительного процесса при увеитах может быть серозным, фибринозно-пластинчатым, гнойным, геморрагическим, смешанным.
В зависимости от этиологии увеиты могут быть первичными и вторичными, экзогенными или эндогенными. Первичные увеиты связаны с общими заболеваниями организма, вторичные – непосредственно с патологией органа зрения.
По особенностям клинического течения увеиты классифицируются на острые, хронические и хронические рецидивирующие; с учетом морфологической картины – на гранулематозные (очаговые метастатические) и негранулематозные (диффузные токсико-аллергические).
Причины увеитов
Причинными и пусковыми факторами увеитов служат инфекции, аллергические реакции, системные и синдромные заболевания, травмы, нарушения обмена и гормональной регуляции.
Самую большую группу составляют инфекционные увеиты – они встречаются в 43,5 % случаев. Инфекционными агентами при увеитах чаще всего выступают микобактерии туберкулеза, стрептококки, токсоплазма, бледная трепонема, цитомегаловирус, герпесвирус, грибки. Такие увеиты обычно связаны с попаданием инфекции в сосудистое русло из любого инфекционного очага и развиваются при туберкулезе, сифилисе, вирусных заболеваниях, синуситах, тонзиллите, кариесе зубов, сепсисе и т. д.
В развитии аллергических увеитов играет роль повышенная специфическая чувствительность к факторам среды – лекарственная и пищевая аллергия, сенная лихорадка и пр. Нередко при введении различных сывороток и вакцин развивается сывороточный увеит.
Увеиты могут быть этиологически связаны с системными и синдромными заболеваниями: ревматизмом, ревматоидным артритом, спондилоартритом, псориазом, саркоидозом, гломерулонефритом, аутоиммунным тиреоидитом, рассеянным склерозом, язвенным колитом, синдромом Рейтера, синдромом Фогта-Коянаги-Харада (увеоменингоэнцефалитом) и др.
Увеиты посттравматического генеза возникают после ожогов глаз, вследствие проникающих или контузионных повреждений глазного яблока, попадания в глаза инородных тел.
Развитию увеита могут способствовать нарушения обмена и гормональная дисфункция (при сахарном диабете, климаксе и т. д.), болезни системы крови, заболевания органа зрения (отслойка сетчатки, кератиты, конъюнктивиты, блефариты, склериты, прободение язвы роговицы) и др. патологические состояния организма.
Симптомы увеита
Проявления увеитов могут различаться в зависимости от локализации воспаления, патогенности микрофлоры и общей реактивности организма.
В острой форме передний увеит протекает с болью, покраснением и раздражением глазных яблок, слезотечением, светобоязнью, сужением зрачка, ухудшением зрения. Перикорнеальная инъекция приобретает фиолетовый оттенок, часто повышается внутриглазное давление. При хроническом переднем увеите течение нередко бессимптомное или со слабо выраженными признаками – незначительным покраснением глаз, «плавающими» точками перед глазами.
Показателем активности передних увеитов служат роговичные преципитаты (скопление клеток на эндотелии роговицы) и клеточная реакция во влаге передней камеры, выявляемая в процессе биомикроскопии. Осложнениями передних увеитов могут являться задние синехии (сращения между радужной оболочкой и капсулой хрусталика), глаукома, катаракта, кератопатия, макулярный отек, воспалительные мембраны глазного яблока.
При периферических увеитах отмечается поражение обоих глаз, плавающие помутнения перед глазами, снижение центрального зрения. Задние увеиты проявляются ощущением затуманивания зрения, искажением предметов и «плавающими» точками перед глазами, снижением остроты зрения. При задних увеитах может возникать макулярный отек, ишемия макулы, окклюзия сосудов сетчатки, отслойка сетчатки, оптическая нейропатия.
Наиболее тяжелой формой заболевания служит распространенный иридоциклохориоидит. Как правило, данная форма увеита возникает на фоне сепсиса и часто сопровождается развитием эндофтальмита или панофтальмита.
При увеите, ассоциированном с синдром Фогта-Коянаги-Харада, наблюдаются головные боли, нейросенсорная тугоухость, психозы, витилиго, алопеция. При саркоидозе, кроме глазных проявлений, как правило, отмечается увеличение лимфоузлов, слезных и слюнных желез, одышка, кашель. На связь увеита с системными заболеваниями может указывать узловатая эритема, васкулиты, кожная сыпь, артриты.
Диагностика увеита
Офтальмологическое обследование при увеитах включает проведение наружного осмотра глаз (состояния кожи век, конъюнктивы), визометрии, периметрии, исследование зрачковой реакции. Поскольку увеиты могут протекать с гипо- или гипертензией, необходимо измерение внутриглазного давления (тонометрия).
С помощью биомикроскопии выявляются участки лентовидной дистрофии, преципитаты, клеточная реакция, задние синехии, задняя капсулярная катаракта и т. д. Гониоскопия при увеитах позволяет выявить экссудат, передние синехии, неоваскуляризацию радужки и угла передней камеры глаза.
В процессе офтальмоскопии устанавливается наличие очаговых изменений глазного дна, отека сетчатки и ДЗН, отслойки сетчатки. При невозможности проведения офтальмоскопии (в случае помутнения оптических сред), а также для оценки площади отслойки сетчатки используется УЗИ глаза.
Для дифференциальной диагностики задних увеитов, определения неоваскуляризации хориоидеи и сетчатки, отека сетчатки и ДЗН показано проведение ангиографии сосудов сетчатки, оптической когерентной томографии макулы и ДЗН, лазерной сканирующей томографии сетчатки.
Важные диагностические сведения при увеитах различной локализации могут давать реоофтальмография, электроретинография. Уточняющая инструментальная диагностика включает парацентез передней камеры, витреальную и хориоретинальную биопсию.
Дополнительно при увеитах различной этиологии может потребоваться консультация фтизиатра с проведением рентгенографии легких и реакции Манту; консультация невролога, КТ или МРТ головного мозга, люмбальная пункция; консультация ревматолога, рентгенография позвоночника и суставов; консультация аллерголога-иммунолога с проведением проб и др.
Из лабораторных исследований при увеитах по показаниям выполняется RPR-тест, определение антител к микоплазме, уреаплазме, хламидиям, токсоплазме, цитомегаловирусу, герпесу и т. д., определение ЦИК, С-реактивного белка, ревматоидного фактора и др.
Лечение увеита
Лечение увеита осуществляется офтальмологом при участии других специалистов. При увеитах необходима ранняя дифференциальная диагностика, своевременное проведение этиотропного и патогенетического лечения, корригирующая и заместительная иммунотерапия. Терапия увеитов направлена на предупреждение осложнений, которые могут привести к потере зрения. Одновременно требуется лечение заболевания, вызвавшего развитие увеита.
Основу лечения увеитов составляет назначение мидриатиков, стероидов, системных иммуносупрессивных препаратов; при увеитах инфекционной этиологии – противомикробных и противовирусных средств, при системных заболеваниях – НПВС, цитостатиков, при аллергических поражениях – антигистаминных препаратов.
Инстилляции мидриатиков (тропикамида, циклопентолата, фенилэфрина, атропина) позволяют устранить спазм цилиарной мышцы, предупредить образование задних синехий или разорвать уже сформировавшиеся сращения.
Главным звеном в лечении увеитов является применение стероидов местно (в виде инстилляций в конъюнктивальный мешок, закладывания мазей, субконъюнктивальных, парабульбарных, субтеноновых и интравитреальных инъекций), а также системно. При увеитах используют преднизолон, бетаметазон, дексаметазон. При отсутствии лечебного эффекта от стероидной терапии показано назначение иммуносупрессивных препаратов.
При повышенном ВГД используются соответствующие глазные капли, проводится гирудотерапия. По мере стихания остроты увеита назначается электрофорез или фонофорез с ферментами.
В случае неблагоприятного исхода увеита и развития осложнений может потребоваться рассечение передних и задних синехий радужки, хирургическое лечение помутнений стекловидного тела, глаукомы, катаракты, отслойки сетчатки. При иридоциклохориоидите нередко прибегают к проведению витреоэктомии, а при невозможности спасти глаз – эвисцерации глазного яблока.
Прогноз и профилактика увеита
Комплексное и своевременное лечение острых передних увеитов, как правило, приводит к выздоровлению через 3-6 недель. Хронические увеиты склонны к рецидивам в связи с обострением ведущего заболевания. Осложненное течение увеита может привести к формированию задних синехий, развитию закрытоугольной глаукомы, катаракты, дистрофии и инфаркта сетчатки, отека ДЗН, отслойки сетчатки. Вследствие центральных хориоретинитов или атрофических изменений сетчатки значительно снижается острота зрения.
Профилактика увеита требует своевременного лечения болезней глаз и общих заболеваний, исключения интраоперационных и бытовых травм глаза, аллергизации организма и т. д.
Источник
Дата публикации 13 ноября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Увеит – это внутриглазное воспаление, вовлекающее в процесс сосудистую оболочку глаза. Часто возникает у молодых пациентов. Заболеванию присущи частые рецидивы, продолжительное лечение. В случае несвоевременного обращения к врачу и развития тяжёлых осложнений, таких как вторичная глаукома и отслойка сетчатки, болезнь приводит к инвалидизации.
По некоторым данным [2], увеит является одной из ведущих причин предотвратимой слепоты во всём мире. Количество заболевших ежегодно составляет около 15-38 человек на 10 тысяч населения, из них 10-35 % в связи с осложнениями и продолжительным воспалительным процессом становятся слабовидящими.
В зависимости от причин увеиты могут быть экзогенными и эндогенными.
Эндогенные увеиты предполагают, что источник воспаления или инфекционного процесса находится в самом организме. Эти увеиты могут быть как метастатическими, так и токсико-аллергическими. Метастатические увеиты возникают после переноса через кровь болезнетворных агентов из основного источника в ткани глаза – попадания туберкулёзной, токсоплазмозной и другой инфекции в сосудистое русло глазного яблока. Токсико-аллергические увеиты развиваются в ходе аллергической реакции и гиперчувствительности организма к чужеродным веществам и токсинам – например, при возникновении аллергического конъюнктивита, крапивницы, приступов бронхиальной астмы, пищевой аллергии, лекарственной непереносимости, в том числе при лекарственной аллергии.
Причиной возникновения эндогенных увеитов могут быть не только инфекции, но и системные заболевания, при которых иммунная система начинает ошибочно реагировать на собственные ткани организма выработкой патологических аутоантител (иммунных клеток).
Экзогенные увеиты являются вторичными, т. е. возникают под воздействием внешних факторов – сквозных ранениях глазного яблока, после операций, язв роговой оболочки и других заболеваний глаз [1].
По некоторым данным, наиболее частой причиной развития увеита является анкилозирующий спондилоартрит, затем – герпетическая инфекция, реже – токсоплазмоз. Доля увеитов, возникших по неустановленной причине, достигает 70 % [2].
Особого внимания требует ревматический увеит. Ключевым звеном в возникновении ревматизма и его осложнений на орган зрения может стать снижение иммунитета, переохлаждение и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы увеита
Когда воспаление вовлекает сосудистую оболочку глаза, развивается задний увеит. В первую очередь он проявляется изменениями на глазном дне, которые можно обнаружить только во время офтальмоскопии: единичные или множественные очаги с признаками воспаления – отёком или покраснением. После изменений в сосудистой оболочке глаза в воспалительный процесс обычно вовлекается сетчатка и диск зрительного нерва.
При заднем увеите пациент может жаловаться на ограничение полей зрения, которое возникает из-за образования скотом – слепых участков в поле зрения. Если воспалительные фокусы расположены в центральной зоне сетчатки, то помимо появления скотом резко снижается центральное зрение, возникают фотопсии – зрительные искажения. Пациенты предъявляют жалобы на искривление изображения, а также тёмные пятна перед глазами при взгляде на белые объекты. При помутнении стекловидного тела в результате воспаления значительно ухудшается зрение.
Болей в глазу при заднем увеите не бывает, т. к. в сосудистой оболочке глаза нет чувствительных нервов. Передний отрезок глаза – конъюнктива, роговица, радужка – не изменён.
Клинической картине увеита, возникшего на фоне ревматоидного артрита, также характерно снижение остроты зрения. Чаще всего поражаются оба глаза. Обычно признаки увеита появляются раньше суставных признаков – поражения мелких суставов кистей и стоп, скованности движений по утрам и т. д.
Токсоплазмозный увеит может быть врождённым и приобретённым. При врождённом токсоплазмозе увеит чаще всего двусторонний (в 79-80 % случаев) [3]. Клинически он появляется вдающимся рыхлым очагом на глазном дне, который постепенно окрашивается. Возможно появление геморрагий – кровоизлияний на сетчатке, а в стекловидном теле могут возникнуть воспалительные клетки.
На фоне гриппа может возникнуть гриппозный увеит. Протекает он, как правило, быстро и диагностируется легко, если есть прямая связь с перенесённой накануне простудной инфекцией.
Для герпесвирусного увеита характерно появление специфических очагов в центральных и периферических отделах сетчатки, которые обнаруживают при проведении офтальмоскопии на широкий зрачок. В самом начале заболевания появляется сосудистая реакция на сетчатке, так называемые “муфты”, далее формируются беловатые фокусы, которые имеют тенденцию к слиянию. Перед появлением симптомов со стороны зрения пациенты обычно отмечают появление слабости, повышение температуры или высыпания на слизистых около носа и губ.
Патогенез увеита
Ведущую роль в развитии воспалительного процесса играет иммунная система. В качестве защитников, не позволяющих вредоносным бактериям достичь глаза, выступают веки и слёзная жидкость с её иммунными клетками, которые поглощают возбудителя.
Сосудистая оболочка глаза является центром иммунных реакций. Во многих учебных пособиях глаз называют частью головного мозга, вынесенной на периферию. Поэтому для патогенных микроорганизмов, которые поражают нервную ткань, глаз является основной мишенью.
Вены и артерии сосудистой оболочки глаза имеют широкую разветвлённость, из-за чего ток крови в них недостаточно высок. Это способствует задержке микробов, вирусов и других патологических агентов.
После перенесённого ранее воспаления в организме остаются так называемые “клетки памяти”, которые находятся в стекловидном теле, радужке и сосудистой оболочке. Эти клетки содержат информацию о предыдущих воспалениях и формируют иммунный ответ – запускают каскад реакций, направленных на уничтожение патологических агентов. Также клетки памяти могут участвовать и в повторном возникновении воспалительного процесса, т. е. в рецидиве увеита.
Большая роль в развитии воспаления отводится аутоиммунным реакциям. Под аутоиммунитетом понимается иммунный ответ, направленный против самого организма. Аутоантитела есть в каждом из нас, это норма. При этом они не вызывают никаких патологических реакций. Однако при нарушениях иммунные клетки оседают на стенке сосудов глаза и могут стать ключевым звеном в развитии воспаления. Другим инициатором увеита в данном случае может стать сама сосудистая оболочка. Она выступает в роли депо иммунноактивных клеток, накапливая в себе клетки памяти и приводя к развитию воспаления [4].
Классификация и стадии развития увеита
Классификация увеитов затрагивает разные стороны патологического процесса. Обычно врачи опираются на классификацию Н. С. Зайцевой. Она наиболее полная и развёрнутая.
По причине возникновения увеиты делят на семь типов:
- Инфекционные увеиты. Сюда можно отнести бактериальных, вирусных и возбудителей увеита: стрептококковые и стафилококковые поражения, вирусы герпеса и гриппа. Из грибковых возбудителей наиболее известен гриб Candida.
- Аллергические увеиты – реакция на пищевые, лекарственные аллергены: коровье молоко, морепродукты, арахис, цитрусовые фрукты, антибактериальные средства, анальгин, витамины и т. д.. Также к причинам таких увеитов относят выраженную реакцию на цветение с развитием сенсибилизации – повышенной чувствительности организма к раздражителям с выработкой антител.
- Увеиты при системных заболеваниях – анкилозирующий спондилоартрит (болезнь Бехтерева), ревматизм, ревматоидный артрит.
- Посттравматические увеиты – ранение глазного яблока, в основном проникающее: травмы на производстве металлическими и стеклянными осколками, травмы в быту столовыми приборами, уличные травмы, военные, криминальные и т. д.
- Увеиты, связанные с нарушениями нейроэндокринной системы, – климактерический синдром и сахарный диабет.
- Токсико-аллергические иридоциклиты – возникают при реакции организма в ответ на распад опухолевого очага или при тяжёлых заболеваниях крови: остром лейкозе и др.
- Увеиты неустановленной этиологии – когда на основании всех проведённых исследований не удаётся найти причину, по которой глаз вовлёкся в воспалительный процесс. В практике врача-офтальмолога такие увеиты встречаются нечасто.
По уровню поражения увеиты делят на четыре типа:
- Передний увеит, или иридоциклит – поражение переднего отрезка глаза, т. е. радужки, цилиарного тела и роговицы. Такое заболевание характеризуется своеобразным изменений роговицы (отложением осадка на задней поверхности роговицы), изменением формы зрачка и его вялой реакцией на свет, помутнением влаги передней камеры и т. д.
- Периферический (средний) увеит – поражение переднего отрезка глаза и стекловидного тела, иногда с постепенным вовлечением периферических отделов сетчатки (переход в задний увеит). Пациенты с этим типом увеита довольно долго не замечают за собой никаких изменений, постепенно появляются жалобы на плавающие точки перед глазами.
- Задний увеит, хорио- или нейроретинит – поражение сосудистой оболочки глаза, сетчатки и зрительного нерва. Обязательно проявляется помутнением стекловидного тела, ограничением полей зрения, снижением центрального зрения. Зачастую также возникает повышение внутриглазного давления из-за нарушения циркуляции внутриглазной жидкости.
- Панувеит – тяжёлый воспалительный процесс с вовлечением всех оболочек глаза. Сопровождается выраженным нарушением центрального и периферического зрения, а также множеством осложнений, вплоть до потери зрения и потери глаза как органа.
По активности процесса увеит бывает двух типов:
- активный увеит – имеется ярко выраженная клиническая картина и лабораторное подтверждение воспалительного процесса;
- неактивный увеит – вялотекущая болезнь, отличается слабо выраженной симптоматикой.
По течению увеит бывает трёх типов:
- острый увеит – развитие симптомов менее чем через 24 часа;
- подострый увеит – развитие симптомов в течение нескольких дней;
- хронический увеит – длится месяцами [5].
Осложнения увеита
В статье Дроздовой Е. А. и соавторов [8] приводятся результаты исследования 382 пациентов с увеитом. Практически у половины обследуемых были выявлены осложнения. Среди них часто встречались:
- Эндофтальмит – серьёзное осложнение увеита с вовлечением стекловидного тела, его помутнением, снижением центрального и периферического зрения.
- Окклюзия зрачка – снижение реакции зрачка на свет в связи с формированием своеобразных сращений между хрусталиком и радужкой.
- Увеальная катаракта – помутнение хрусталика из-за длительной воспалительной реакции. Проявляется нарушением зрения, изменением оттенков цветов, плохим сумеречным зрением, трудностями с выполнением работы на близком расстоянии и зависимостью от света.
- Вторичная глаукома – нарушение циркуляции внутриглазной жидкости, при котором воспалительные элементы закрывают пути её оттока. Характеризуется ограничением периферического зрения. Пациент видит только центральными зонами сетчатки, будто смотрит через узкую трубку. Повышенное внутриглазное давление вызывает специфические изменения на глазном дне, в частности поражение зрительного нерва.
- Лентовидная дегенерация роговицы – специфическое помутнение роговицы, которое обычно наблюдается у маленьких пациентов с болезнью Стилла, которая сопровождается поражением суставов. Это осложнение способно значительно ухудшить центральное зрение, а также вызвать симптомы, характерные для синдрома сухого глаза: ощущение дискомфорта в глазах, сухости, песка и т. д.
- Фиброз стекловидного тела – появление рубцов в результате длительного внутриглазного воспаления. Пациенты отмечают пелену или плёнку перед глазами, значительно снижающую остроту зрения.
- Отслойка сетчатки – связана с поражением стекловидного тела и формированием патологических тяжей к сетчатке, которые при сокращении могут привести к разрывам сетчатки. Отслойка сетчатки может сопровождаться вспышками света перед глазами, а также появлением завесы – ощущением шторки перед глазом, которая мешает смотреть.
- Субатрофия глазного яблока – уменьшение глаза в размере.
Согласно исследованию, осложнения на одном глазу наблюдались в 6,3 % случаев, также были случаи, когда на обоих глазах развивались разные осложнения [8].
Чаще всего из перечисленных осложнений у пациентов с увеитом встречались:
- помутнение хрусталика – 26 %;
- вторичная глаукома – 10,5 %;
- дистрофия роговицы (нарушение её прозрачности) – 4,7 %;
- помутнение поверхностных слоёв роговицы – 5 %.
Любое из вышеуказанных осложнений в первую очередь снижает остроту зрения, вплоть до полной слепоты и инвалидизации [8]. Также значительно снижает зрение кистозный макулярный отёк – болезнь центральных отделов сетчатки. При этом пациент может пожаловаться на появление пятна перед глазом или зрительных искажений.
Диагностика увеита
Иммунологический анализ крови на наличие возбудителя инфекции является ключевыми способом диагностики увеита. Для анализа используют венозную кровь. Она берётся натощак, но только при условии, что пациент не употреблял алкоголь за сутки до сдачи крови и не курил хотя бы за час до исследования.
С помощью метода полимеразной цепной реакции (ПЦР) можно точно диагностировать причину увеита – наличие того или иного возбудителя в сосудистой оболочке глаза. Это позволит начать своевременное и правильное лечение, к которому возбудитель будет чувствителен.
Для изучения эффективности ПЦР учёные провели следующее исследование. Пациентов с увеитами разделили на три группы: часть из них была с передними увеитами, часть – с задними увеитами, часть – с панувеитами. Пациентам всех трёх групп провели ПЦР-диагностику влаги передней камеры, биоптата стекловидного тела и забор материала из места максимального поражения сетчатки. Вирусная причина увеита была выявлена у большинства пациентов во всех трёх группах [6].
Распространённой формой внутриглазного воспаления являются HLA-В27 ассоциированные увеиты. Им свойственно рецидивирующее течение, поражение обоих глаз и инвалидизация пациентов в молодом возрасте. Маркер HLA-В27 есть у пациентов с суставной патологией, артритом или болезнью Бехтерева. Выявить его можно с помощью проточной цитометрии. Для этого натощак берётся венозная кровь. Накануне исследования пациент должен исключить курение, алкоголь, физические и эмоциональные нагрузки.
Важность цитометрии подтверждает исследование, проведённое в ОКБ № 3 г. Челябинска. За два года в больнице было обследовано 597 больных с увеитом, при этом у 38 % из них была обнаружена связь с HLA-B27, преимущественно у мужчин. Развитие увеита на фоне заболеваний суставов было установлено у 55,5 % пациентов [7].
Лечение увеита
Лечение увеита должно быть комплексным, т. е. направленным на все звенья патогенеза – борьбу с возбудителем, улучшение работы иммунной системы, а также проведение специфической терапии для подавления основного заболевания. В некоторых случаях используются физические, лазерные и хирургические методы лечения [9].
Первая помощь при увеитах ревматической природы заключается в назначении антибактериальных и противовоспалительных препаратов, а также специфической терапии. Помимо этого необходимо назначать мидриатики в качестве средства борьбы с осложнениями увеита.
При диагностировании токсаплазмозного увеита лечение проводится, как правило, в стационаре. Требуются консультации инфекциониста, подбирается специфическая антибактериальная терапия. Показано как местное лечение поражения глаза, так и системное – внутривенное вливание растворов, внутримышечные инъекции.
Если у пациента диагностирован туберкулёзный увеит, то его лечением также занимаются в стационаре, проводятся консультации фтизиатра. Эта форма заболевания – очень тяжёлая в плане общего состояния из-за выраженного интоксикационного синдрома: высокой температуры, озноба, слабости, головных болей, кашля и др. Для купирования данного состояния пациентам внутривенно вливают физиологический раствор, назначают приём кальция глюконата и антигистаминных препаратов. Это позволяет снизить выработку в крови веществ, поддерживающих воспалительный процесс.
В дерматовенерологическом диспансере лечат редкие и трудно диагностируемые сифилитические увеиты. Назначается антибактериальная, противовоспалительная и специфическая терапия как местно, так и системно – внутривенно, внутримышечно или перорально.
При гриппозном увеите назначаются противовирусные и антибактериальные препараты. Проводится общая инфузионная и витаминотерапия для устранения интоксикации и повышения иммунитета.
При увеитах на фоне болезни Стилла показаны капли, расширяющие зрачок, чтобы предотвратить появление или разрыв задних синехий – своеобразных сращений между хрусталиком и радужкой. Для рассасывания помутнений показан приём ферментных препаратов, которые ускоряют химические реакции. Для улучшения питания тканей применяется витаминотерапия с глюкозой, для блокирования воспаления глаза – глюкокортикоиды (гормональные противовоспалительные препараты) и антибиотики [1].
Зачастую офтальмолог не может справиться с этим заболеванием в одиночку. Он прибегает к помощи своих коллег:
- ЛОР-врачей – для исключения у пациента острого процесса в околоносовых пазухах или тонзиллита;
- инфекционистов – для исключения общего инфекционного процесса, который мог стать источником дальнейшего распространения вирусов в ткани глаза;
- ревматологов – для исключения системных заболеваний, проблем с суставами и др.;
- стоматологов – для исключения заболеваний ротовой полости и своевременного лечения кариозных зубов[10].
Прогноз. Профилактика
Чем раньше был поставлен правильный диагноз “увеит” и назначено корректное лечение, тем больше шансов у пациента скорее выздороветь и избежать тяжёлых осложнений, которые могут привести к значительному снижению зрения в молодом возрасте.
Диагностировать и лечить проще бактериальные увеиты. Трудно лечатся увеиты при системных заболеваниях, но из-за яркой клинической картины основной болезни они неплохо диагностируются.
Повторное развитие увеита будет зависеть от иммунной системы пациента, а частота рецидивов – от количества клеток памяти, содержащихся и накапливающихся в крови.
В качестве профилактики в первую очередь нужно устранить все неблагоприятные факторы внешней среды. Помимо этого, особая роль отводится восстановлению иммунных резервов.
Бактериальные и вирусные увеиты возникают при наличии первичного очага инфекции в организме, который возникает из-за гриппа, герпеса и др. Эти инфекционные заболевания передаются контактным и воздушно-капельным путём. Поэтому задача врача в том, чтобы предупредить передачу инфекции восприимчивым людям, особенно в период эпидемии вирусных и бактериальных инфекций в детских садах, школах, медучреждениях [10].
В качестве профилактики рецидива увеита рекомендуется не допускать травм и развития аллергии, контролировать общее состояние организма. Также важно не допускать обострений хронических заболеваний, т. к. зачастую именно они вызывают повторное поражение глаз.
Источник
