Воспаление стенок прямой кишки лечение

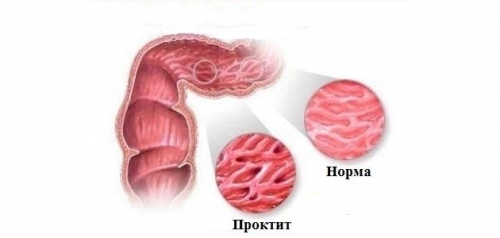
Проктит – воспаление слизистой оболочки прямой кишки, которое возникает в результате изменения баланса в микрофлоре кишечника и при появлении в ней большого количества условно-патогенных микроорганизмов.
Причины развития заболевания
Спровоцировать развитие заболевания могут многочисленные факторы:
- погрешности в питании (преобладание в меню острых блюд и частое употребление алкогольных напитков);
- авитаминозы;
- перенесенные инфекции (ангина, грипп, дизентерия), а также венерические заболевания и пищевые отравления;
- дисбактериоз кишечника после антибиотиков;
- нарушение кислотного баланса желудочного сока, который возникает при некоторых заболеваниях пищеварительной системы;
- патологии печени, поджелудочной железы и желчного пузыря;
- оперативные вмешательства при заболеваниях прямой кишки;
- механические повреждения слизистой прямой кишки инородными телами;
- ошибочное использование химических препаратов при постановке клизм (мышьяка, свинца, хлористого кальция, карболовой кислоты, раствора сулемы);
- температурные раздражители, в результате воздействия которых возникает ожог на слизистой;
- воспалительные процессы в соседних органах (парапроктит, эндометрит, простатит, параметрит, цистит, вульвовагинит и др.);
- застой каловых масс (хронические запоры);
- злоупотребление слабительными препаратами;
- частое использование клизм;
- лучевая терапия;
- аллергическая реакция.
Чаще всего причиной заболевания становится проникновение в стенку прямой кишки какой-либо кишечной инфекции (балантидии, энтерококка, трихомонады, кишечной, дизентерийной или брюшнотифозной палочек) или микрофлоры некоторых специфических инфекций (сифилиса, туберкулеза, гонореи, кокцидиоидоза, актиномикоза или кандидомикоза). При этом развивается острый проктит, который со временем может перейти в хронический процесс.
Хроническое воспаление прямой кишки чаще всего появляется после перенесенного острого проктита или колита. Оно редко бывает первичным заболеванием. Обычно ему предшествует ряд патологий. У большинства пациентов, которые перенесли сеансы лучевой терапии при злокачественных заболеваниях органов малого таза, часто развивается лучевой проктит, протекающий в легкой степени.
Классификация проктита
По характеру течения заболевания различают:
- острый;
- подострый;
- хронический (атрофический, гипертрофический и постлучевой).
По патологоанатомическим особенностям процесса различают:
- катаральный;
- слизистый;
- геморрагический;
- фиброзный;
- гнойный;
- язвенный.
По локализации воспалительного процесса различают:
- криптит – воспаление морганиевых крипт – углублений в стенке заднепроходного канала;
- сфинктерит – воспаление слизистой и кожи анального канала;
- папиллит – воспаление анальных сосочков.
По развитию процесса различают первичный и вторичный проктит.
Симптомы заболевания
Острый проктит развивается быстро и протекает довольно тяжело. Его основные проявления:
- повышение температуры тела;
- сильный озноб;
- резкая боль в прямой кишке, которая становится интенсивной при каждом акте дефекации;
- частые тенезмы при постоянных (хронических) запорах;
- при поносе возможно появление в кале крови и гноя (особенно при гонорейном проктите);
- чувство тяжести в прямой кишке;
- болевые ощущения в промежности;
- тянущая боль в спине;
- сильное жжение в области ануса.

Хроническое воспаление прямой кишки появляется незаметно, при этом общие симптомы практически отсутствуют. Из местных признаков во время обострения процесса пациенты отмечают:
- дискомфорт в прямой кишке;
- зуд;
- мокнутие кожи;
- жжение в анальной области;
- появление в кале небольшого количества слизи.
Эти признаки часто игнорируются пациентами, и они избегают обращаться к врачу, а стараются обходиться домашними средствами для лечения. Но воспалительный процесс при этом прогрессирует, способствуя появлению осложнений, таких как:
- геморрой;
- парапроктит;
- трещина заднего прохода.
Диагностика заболевания
Диагноз ставит врач-проктолог. Для этого, помимо опроса, пациент проходит следующие виды обследований:
- Пальпацию – ощупывание прямой кишки рукой. Это позволит выявить зону болезненности и наличие воспалительного процесса.
- Ректороманоскопию – инструментальный метод обследования прямой кишки, что дает возможность визуально увидеть очаги воспаления, гипертрофические или атрофические изменения слизистой, наличие язв, ложных полипов, состояние подслизистого слоя и многое другое. Во время этого исследования проводится биопсия – забор материала для гистологического исследования. Она нужна для дифференциального диагноза, поскольку похожие симптомы могут появляться при начальных стадиях опухолевых патологий.
- Бактериологический посев кала – лабораторный метод обследования, позволяющий определить тип возбудителя заболевания и его чувствительность к антибактериальным препаратам.
Как лечить проктит
Лечение заболевания заключается в устранении причины, вызвавшей воспаление. При этом создаются все необходимые условия для успешной терапии, в первую очередь – постельный режим, прием антибиотиков, симптоматическая терапия, а также щадящая диета. Из рациона необходимо убрать продукты, содержащие клетчатку, а также острые, пряные, соленые, жареные, жирные блюда и алкоголь. Препараты, которые применяют при лечении проктита:
- антибиотики (Колимицин, Неомицин-сульфат);
- сульфаниламиды (Дисульфан, Фталазол, Сульфодимезин);
- обезболивающие-антисептики (свечи с экстрактом красавки, Бетиол, Анузол).
Помимо препаратов, пациенту назначают ряд процедур:
- теплые клизмы с добавлением перманганата калия, настоя ромашки, рыбьего жира, этакридина, протаргола или колларгола;
- субаквальные ванны – подводное промывание кишечника с помощью специальных инструментов;
- промежностный душ или теплые сидячие ванны с дезинфицирующими средствами (например, Танином);
- при наличии язвенного процесса нанесение антибиотиков или сульфаниламидов в виде порошка непосредственно на поверхность слизистой при помощи ректороманоскопа или ректального зеркала.
При запорах рекомендуется периодически использовать слабительные препараты и клизмы, а также регулировать стул с помощью диеты. В период ремиссии может быть предложено санаторно-курортное лечение.
Добавить комментарий
Источник
При этом заболевании воспаляется слизистая прямой кишки. Больные мучаются от бесконечных, часто безрезультатных позывов в туалет, раздражения кожи и слизистой вокруг заднего прохода, подтекания кала, болей внизу живота.
При острых формах может повышаться температура, появляться озноб, головная боль, ухудшение общего состояния. Болезнь может сопровождаться неприятными ощущениями при мочеиспускании, а у мужчин – нарушением половой функции.
Почему болезнь дает такие неприятные симптомы
Прямая кишка снабжена большим количеством нервных окончаний. Из-за этого боль, раздражение и другие симптомы при проктите выражены достаточно сильно. Благодаря своему расположению боль из прямой кишки отдает в предстательную железу, мочевой пузырь, органы женской половой сферы, крестец, копчик, промежность, низ живота. Иногда болевые ощущения могут захватывать достаточно обширные области, что значительно затрудняет диагностику.
Причины проктита
- Нарушение работы кишечника, вызванное плохим кровоснабжением прямой кишки и венозным застоем в прямокишечных сосудах.
- Инфекции. Проктит может развиваться после сальмонеллеза, дизентерии, брюшного тифа, кишечного гриппа.
- Паразиты, вызывающие воспаление нижней части кишечника. Особенно часто такое состояние возникает при заражении глистами – острицами и аскаридами.
- Переход инфекции с мочевого пузыря, а у женщин – с половых путей. В этом случае воспаление слизистой вызывается гонококками, трихомонадами, хламидиями.
- Постоянные расстройства пищеварения, вызванные неправильной работой поджелудочной железы, печени, кишечника. Прямая кишка постоянно подвергается воздействию жидкого стула, содержащего раздражающие вещества, что приводит к ее воспалению.
- Лучевое воздействие, применяемое при лечении злокачественных опухолей прямой кишки и других органов малого таза.
- Дисбактериоз – состояние, вызванное длительным лечением антибиотиками, приведшим к гибели нормальной флоры и разрастанию патогенной. Чаще всего такая ситуация возникает при приеме клиндамицина, цефалоспоринов и антибиотиков на основе пенициллина.
Провоцируют болезнь злоупотребление клизмами, слабительными препаратами и пристрастие к острой и пряной пище, раздражающей кишечник.
Частая причина проктита – самолечение болезней прямой кишки
В возникновении заболевания очень часто виноваты больные, которые пытаются лечить геморрой, трещины, анальные полипы, другие болезни с помощью народных средств. На кишечник воздействуют холодными растворами, раздражающими составами, самодельными свечками, эфирными маслами. Иногда на слизистой после такой «терапии» появляются язвы.
Заболевание можно заработать, постоянно вправляя выпадающие геморроидальные узлы. Кишка раздражается и повреждается, что приводит к проктиту. В этом случае врачам приходится лечить не только основное заболевание, но и сопутствующий проктит.
Симптомы
Заболевание начинается с острой стадии, сопровождающейся болью в прямой кишке и расстройством дефекации. Возникает болезненность внизу живота, в области крестца, копчика и промежности. Кожа вокруг заднего прохода воспаляется, раздражается и болит.
Наблюдается спазм сфинктера – мышцы, закрывающей анальное отверстие. Может подниматься температура, возникать озноб, воспаление паховых лимфоузлов.
При хроническом течении болезни эти проявления постепенно стихают. Остается склонность к возникновению жидкого стула, который может появиться после даже небольшого употребления раздражающей пищи. Заболевание часто обостряется, и симптомы острого поражения возникают снова.
Формы заболевания
- Катаральная – самая простая и легкая, при которой наблюдается только воспаление слизистой. При раннем обращении к врачу оно довольно быстро вылечивается.
- Эрозивная – характеризуется возникновением на стенках кишки язв различной глубины. Больные жалуются на боль при дефекации и кровь в стуле.
- Катарально-геморрагическая, сопровождающаяся образованием мелких кровоизлияний на кишечной слизистой.
- Катарально-слизистая – воспаленная кишка покрыта толстым слизистым слоем. Слизь обнаруживается в стуле и может вытекать из заднего прохода.
- Катарально-гнойная возникает при присоединении инфекции. Прямокишечная поверхность покрывается гнойным налетом.
- Гнойно-фибринозная возникает при отсутствии лечения легких форм болезни. Кишка покрывается изнутри плотным слоем гноя. Болезнь опасна переходом нагноения на окружающие ткани, развитием абсцессов и свищей.
При отсутствии лечения эти формы переходят в некротическую, при которой на слизистой образуются участки омертвевших тканей. Заболевшие испытывают сильнейшую боль, у них поднимается температура и ухудшается общее состояние.
Болезнь может закончиться проникновением инфекции в кровоток и заражением крови – сепсисом. После лечения некротической формы проктита на поверхности кишки образуются рубцы, которые в дальнейшем мешают нормальному опорожнению.
Болезнь может переходить в хроническую форму:
- Нормотрофическую – наблюдающуюся, как правило, в первое время после хронизации процесса. Кишка воспалена, но полностью выполняет свою функцию.
- Атрофическую, при которой кишечная слизистая уменьшается в размере, становясь тонкой и легкоранимой. Эта форма проктита сопровождается кровотечениями.
- Гипертрофическую – при таком течении болезни слизистый кишечный слой разбухает, опухает, на нем появляются полипы – наросты, которые воспаляются, кровоточат и мешают опорожнению кишечника.
Осложнения
- Присоединение инфекции с переходом гнойного процесса на окружающие ткани. Возле кишки образуются абсцессы (гнойники), при прорыве которых формируются свищевые ходы. В результате содержимое кишечника может выходить в мочевой пузырь, половые пути и на кожу. Такая ситуация значительно улучшает состояние больного и требует оперативного лечения.
- Анальные трещины. Возникают из-за раздражения слизистой кислотами и ферментами, содержащимися в жидких каловых массах.
- Недержание кала. Поскольку жидкий стул достаточно тяжело удержать, он подтекает, пачкая белье и вызывая неприятный запах.
- Выпадение прямой кишки, при котором она выходит за пределы заднего прохода. В этом случае приходится делать операцию.
- Прямокишечные кровотечения. Потеря крови сопровождается снижением уровня гемоглобина и ухудшением снабжения тканей кислородом. У больного возникают головные боли, слабость, разбитость, ухудшение общего состояния, снижение работоспособности.
Диагностика проктита
Диагноз ставится врачом-проктологом при осмотре. Обращается внимание на раздражение кожи вокруг прямой кишки, подтекание слизи и жидкого кала.
Вид поражения и его распространенность уточняются при проведении аноскопии или ректороманоскопии. Во время этих процедур врач осматривает слизистую кишки, на которой видны признаки воспаления, кровоизлияния, изъязвления и кровоточащие участки.
При обнаружении полипов и язвенных поражений с подозрительных участков берутся небольшие фрагменты ткани на клеточный анализ. Это нужно для исключения опухолей.
Назначаются анализы:
- Общий анализ крови, который показывает признаки воспаления и анемию, вызванную кровотечениями.
- Посев кала на патогенную флору. Обследование выявляет болезнетворных микробов и определяет их чувствительность к антибиотикам.
- Анализ кала на дисбактериоз. Исследование проводится при подозрении на гибель здоровой микрофлоры при приеме антибиотиков. Одновременно проводится анализ на активность пробиотиков – веществ, позволяющих восстановить правильный баланс флоры.
- Анализ кала на гельминты (глистов), выявляющий паразитов, провоцирующих воспалительный процесс на слизистой.
Лечение проктита
Для лечения заболевания применяются микроклизмы с противовоспалительными, успокаивающими и ранозаживляющими препаратами. Для избавления от инфекции применяются местные антибактериальные средства и антибиотики. Назначаются лечебные сидячие ванночки с лекарственными травами и составами, снимающими воспаление.
При обнаружении паразитов назначают антигельминтные и другие противопаразитарные препараты. При дисбактериозе показаны пребиотики и пробиотики – вещества, восстанавливающие нормальную микрофлору.
Лечение проктита нужно начинать на самой ранней стадии, пока кишка поражена на небольшую глубину, а инфекция не проникла внутрь тканей. На более поздних стадиях избавиться от болезни будет гораздо сложнее.
Поделиться ссылкой:
Источник
Содержание статьи:
Состояние, при котором воспаляется слизистая оболочка прямой кишки, носит название «проктит».
Воспаление прямой кишки, по клиническому течению, разделяют на острое, подострое и хроническое.
Симптомы острого проктита у мужчин и женщин идентичны. Для клиники острого воспалительного процесса характерно появление симптоматики «на ровном месте», боли и жжение в области ануса, частые непродуктивные позывы на акт дефекации, боли внизу живота, усиливающиеся в момент дефекации, повышенное слизеобразование, подъем температуры тела, общая слабость, иногда кровянистые выделения: от сукровицы до капель алой крови на кале.

Кровотечение из слизистой кишечника
Подострый проктит у мужчин и женщин имеет более сглаженную симптоматику. Как правило, воспаление прямой и сигмовидной кишок протекает сочетанно.
Существует несколько морфологических форм заболевания:
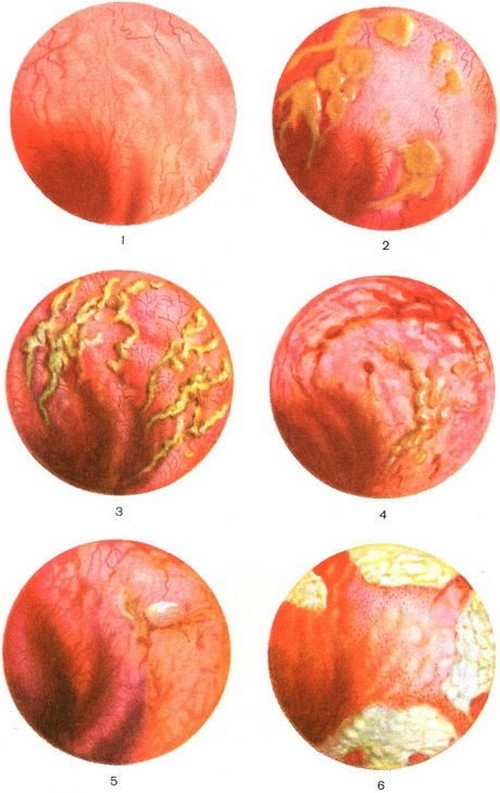
Воспаление слизистой прямой кишки: 1 – катаральное, 2 – слизистое, 3 – гнойное, 4 – язвенное, 5 – язвенно–геморрагическое, 6 – некротическое.
• Катарально–геморрагическое воспаление слизистой оболочки прямой кишки.
При этой форме болезнь проявляет себя точечными участками кровоизлияний на гиперемированной слизистой оболочке.
• Катарально–гнойное воспаление слизистой оболочки прямой кишки.
На фоне гиперемии визуализируется скопление гнойно–некротических масс.
• Катарально–слизистая форма проктита.
Для катарально–слизистой формы характерно продуцирование большого количества слизи на фоне воспаления стенок кишечника
• Полипозная форма.
В этом случае на поверхности слизистой оболочки появляются образования, внешне напоминающие бородавки. Слизистая кишечника напоминает «шагреневую кожу
• Эрозивный острый проктит представляет собой слизистую оболочку с распространенными эрозивными дефектами.
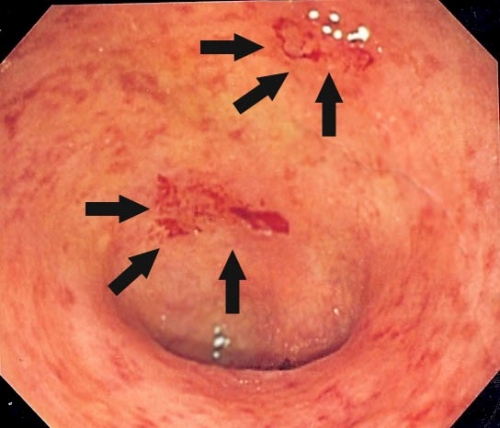
• Самая тяжелая форма – язвенный проктит, который характеризуют множественные язвы на поверхности слизистой прямой кишки, язвенный проктит является разновидностью язвенного колита.
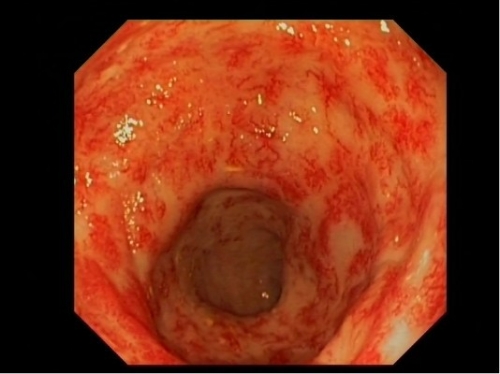
• Постлучевой проктит является осложнением лучевой терапии, например, рака предстательной железы, мочевого пузыря или рака шейки матки. Для него типично постепенное начало, яркая клиническая картина появляется спустя несколько месяцев после облучения.
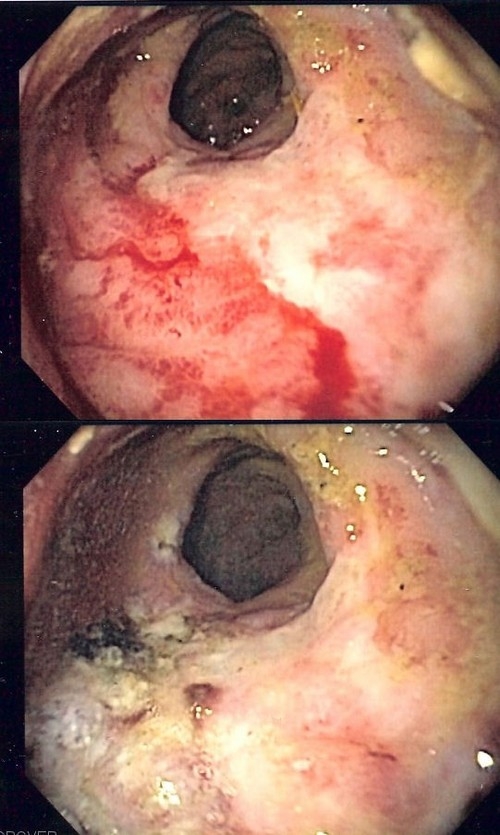
Лучевой проктит
Пути проникновения микробов: восходящий (через анус), либо нисходящий (из желудочно-кишечного тракта).
Острый и подострый проктиты встречаются редко, гораздо чаще проктологи сталкиваются с хроническим течением заболевания.
Воспаление прямой кишки у детей часто развивается на фоне дисбактериоза кишечника и протекает в виде катарально-слизистой формы.
Хронический проктит
Хроническое воспаление слизистой оболочки прямой кишки развивается постепенно. Яркая симптоматика отсутствует, пациента беспокоит мокнутие в области анального отверстия, сопровождаемое зудом. С такими жалобами немногие обращаются к проктологу, иногда пациенты ошибочно попадают на прием к дерматовенерологу. Хотя, необходимо отметить, что длительная мацерация кожи в области анального отверстия может привести к развитию экземы. Признаки проктита усиливаются после погрешности в питании, прием острой пищи, маринованных продуктов приводит к появлению гнойных выделений из прямой кишки.
По морфологическим признакам хронический проктит разделили на гипертрофическую (утолщение слизистой кишки), атрофическую (истонченность) и нормотрофическую (без изменений) форму. Отек и покраснение зависят от выраженности воспалительного процесса.
Почему развивается проктит

Развитие воспаления слизистой прямой кишки может быть спровоцировано целым рядом факторов:
• Погрешности в питании.
При предпочтении острых блюд, особенно, в сочетании с алкогольными напитками, развивается алиментарный проктит.
• Инфицирование гонококками Нейссера.
Гонорейный проктит встречается при запущенной форме гонореи, заражение происходит при анальном сексуальном контакте с инфицированным партнером.
• Частые запоры.
Нерегулярное опорожнение кишечника приводит к развитию застойного проктита, на фоне варикозного расширения вен малого таза и микротравматизации слизистой оболочки.
• Паразитарные инвазии, инфекционные болезни также приводят к развитию воспалительного процесса.
Часто, после перенесенной дизентерии, осложнением развивается воспаление кишечника, в том числе и проктит.
• Сопутствующая патология: простатит, геморрой, анальная трещина, парапроктиты, кольпиты, эндометриты и др.
• Дисбактериоз кишечника.
Нарушение нормальной микрофлоры кишечника на фоне бесконтрольного приема антибактериальных средств провоцирует усиленный рост патогенных микроорганизмов.
• Хронические заболевания желудочно-кишечного тракта (холецистит, панкреатит, гастрит).
• Инородное тело в прямой кишке.
• Разрывы прямой кишки во время родов.
• Введение агрессивных растворов трансректально.
Известны случаи, когда ошибочно, во время постановки клизмы, вводились растворы для дезинфекции (карболовая кислота, хлорид кальция, йодный раствор), что приводило к тяжелому видоизменению слизистой оболочки кишечника.
• Операции на прямой кишке.
• Аутоиммунные заболевания, например, болезнь Крона.
• Опухолевые процессы в кишечнике.
• Отравление ядовитыми веществами.
Криптит, сфинктерит, папиллит – это все разновидности проктита, такое деление обуславливается локальным поражением участков прямой кишки.
Наиболее часто встречается сфинктерит – воспаление сфинктера прямой кишки.
Проктит бывает специфический и неспецифический, в зависимости от состава микрофлоры, приведшей к развитию заболевания.
Диагностические мероприятия
Диагноз устанавливается на основании жалоб, данных осмотра, лабораторной диагностики и данных ректороманоскопии.
Лабораторная диагностика
• общий клинический анализ крови и мочи,
• кал на дисбактериоз,
• посев кала на возбудителя и чувствительности к препаратам,
• цитологическое исследование кишечного содержимого.
Дополнительно, при подозрении на специфический генез заболевания, выполняют исследование отделяемого уретры у мужчин или влагалища у женщин с целью исключения гонорейного или трихомонадного генеза заболевания. Возможно проведение обследования на туберкулез кишечника.
Инструментальная диагностика
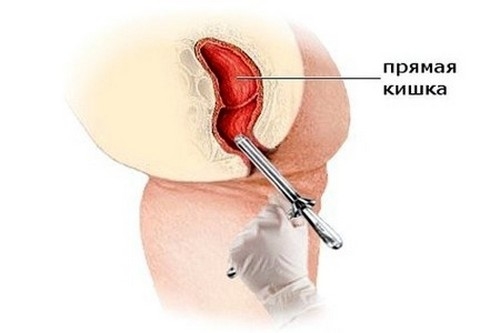
Ректороманоскопия
Этот метод позволяет осмотреть слизистую оболочку прямой кишки и иногда – конечный отдел сигмы. Ректороманоскопия – достаточно точный метод диагностики, при предъявлении характерных жалоб применяется у 100% пациентов. Проктолог во время осмотра оценивает около 35 см кишечника, обращая внимание на следующее:
• состояние стенок,
• структуру,
• цвет,
• патологические образования,
• присутствие слизи, гноя,
• сосудистый рисунок.
Процедура выполняется с помощью специального оптического прибора – ректороманоскопа. В тяжелых случаях, для уточнения диагноза, показано проведение биопсии с последующим гистологическим исследованием. Особенно это актуально для эрозивного, полипозного, катарально-гнойного и язвенного проктита.
Во время ректороманоскопии возможно нанесение антибиотиков на пораженные участки кишки, что позволяет быстрее устранить симптомы проктита.
К дополнительным инструментальным методам для установления причины развития воспаления слизистой прямой кишки относят колоноскопию и ФГДС.
Лечение проктита

Терапию начинают с устранения причин заболевания. С тяжелыми формами проктита показана госпитализация в стационар.
Режим в первые несколько суток постельный, особую роль в терапии проктита отводят правильному питанию.
Препараты, применяемые при воспалениях прямой кишки
До получения результатов посева, возможно проведение эмпирической терапии антибиотиками в случаях с гнойно–катаральным воспалением слизистой прямой кишки и подозрении на инфекционный генез проктита.
Колимицин
Колимицин – антибиотик из группы полимиксинов. Подавляет рост грамотрицательной микрофлоры, включая кишечную и синегнойную палочку. Грамположительные и грамотрицательные кокки, протей, микобактерия туберкулеза устойчивы к действию препарата. Если имеется устойчивость к Левомицетину, Стрептомицину, Тетрациклину – Колимицин будет являться препаратом выбора.
Проходит по желудочно-кишечному тракту в неизмененном виде.
Способ применения и дозировка:
Взрослым назначают перорально по 2-4 млн. ЕД./сутки, 3-4 раза, в зависимости от тяжести состояния. А вообще, от 25-50 тыс. ЕД. на 1 кг веса пациента.
Возможно применение Колимицина в инъекционной форме. Назначают по 1-2 млн. ЕД. 2-4 раза в сутки.
Противопоказания:
• Беременность и лактация.
• Реакции гиперчувствительности.
• Тяжелые заболевания почек и печени.
• Заболевания нервной системы.
Побочные действия:
• Диспепсические расстройства со стороны ЖКТ.
• Нейротоксическое действие при длительном лечении в повышенных дозировках – со стороны нервной системы.
• Нефротоксическое действие.
• Угнетение нормальной микрофлоры кишечника.
Запрещено применять в комбинации с наркотическими анальгетиками, аминогликозидами и миорелаксантами.
В месте внутримышечного введения возможно образование болезненного инфильтрата, покраснение кожного покрова.
Неомицин
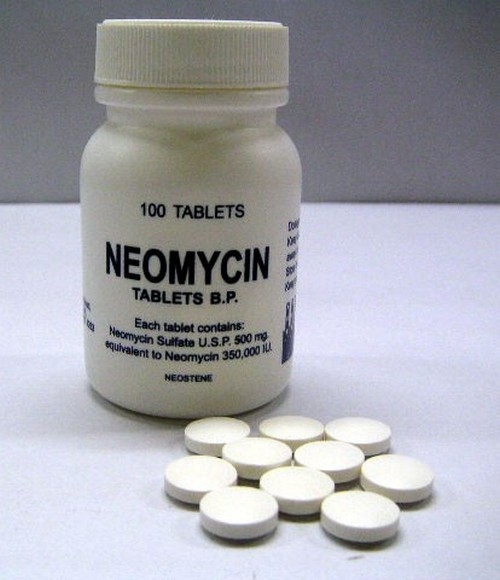
Неомицин – сульфат используется реже, так как обладает выраженной нефро- и ототоксичностью, препарат является бактерицидным антибиотиком широкого спектра действия. Эффективен в отношении грамположительной и грамотрицательной флоры.
Грибы, вирусы, анаэробы, стрептококки устойчивы к действию препарата.
В ЖКТ практически не всасывается, оказывает влияние на патогенную микрофлору кишечника.
Принимают внутрь, при таком способе Неомицин не оказывает отрицательного действия на функцию мочевыделения и органы слуха.
Форма выпуска: таблетки (0.1 и 0.25 г), флаконы (50 000ЕД) для инъекций, мазь.
Способ применения и дозировка:
Принимают внутрь в виде таблеток или растворов. При проктите предпочтительнее таблетированная форма, разовая дозировка 0.1-0.2 г, суточная 0.4 г.
Противопоказания:
• Реакции гиперчувствительности.
• Тяжелые заболевания печени и почек.
• Болезни органов слуха.
Побочные эффекты:
• Снижение слуха.
• Кожный зуд.
• Кандидоз.
• Повышение уровня мочевины и креатинина крови, протеинурия.
Напоминаем, что самостоятельный прием препаратов, без рекомендации врача недопустим.
• Сульфаниламидные средства.
В неосложненных случаях возможно применение сульфаниламидов без дополнительного назначения антибиотиков. Используют Фталазол, Сульфодимезин, Дисульфан.
Фталазол
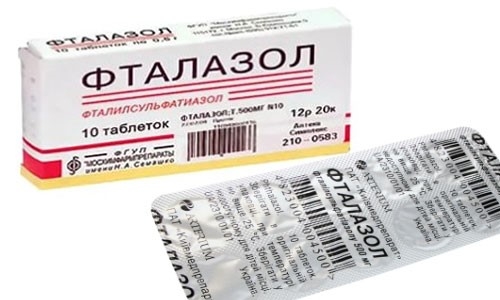
Фталазол – препарат из группы сульфаниламидов. Действующее вещество – фталилсульфатиазол 500 мг.
Активен против следующих патогенов:
• кишечная, дизентерийная, синегнойная палочки,
• протей,
• гонококки Нейссера,
• стрептококк,
• менингококк,
• стафилококк и пр.
Форма выпуска: таблетки по 500 мг.
В желудочно-кишечном тракте практически не всасывается, в кровь поступает не более 10 % от принятой дозы. Фталазол работает в кишечнике, оказывая подавляющее действие на патогенную флору.
Фталазол обладает противовоспалительным и антибактериальным действием, помимо этого препарат стимулирует выработку собственных кортикостероидов.
Способ применения:
Схема при дизентерийном проктите: в первые и вторые сутки принимают по 1000 мг до 6 раз в день, далее постепенно уменьшают кратность приема до 2 раз в сутки по 1000 мг.
Курсовая доза не должна превышать 25-30 мг. Во всех остальных случаях принимают по 1000 мг 4-6 раз в день 5-7 дней.
Если стул нормализовался, и воспалительные явления стихли раньше, Фталазол принимают еще 1 сутки.
Препарат усиливает действие сульфаниламидов, которые всасываются в кровяное русло, Бисептол, Этазол, Этазол – натрий.
Список препаратов, с которыми нельзя одновременно принимать Фталазолом:
• энтеросорбенты,
• слабительные средства,
• все производные парааминосалициловой кислоты,
• салицилаты,
• барбитураты,
• нитрофураны,
• некоторые антибиотики,
• препараты, влияющие на свертываемость крови,
• хлорид кальция и некоторые др.
Побочные эффекты:
Несмотря на то, что Фталазол в целом переносится хорошо и может применяться у детей, у некоторых пациентов случаются нежелательные побочные реакции со стороны ЖКТ, нервной системы, кроветворной системы, почек, проявления аллергии.
Противопоказания к применению Фталазола:
• все виды аллергических проявлений на препараты сульфаниламидного ряда в анамнезе,
• заболевания кроветворной системы,
• диффузный токсический зоб,
• тяжелые заболевания печени и почек,
• острая кишечная непроходимость.
• Кортикостероиды.
Препараты из данной группы используют для лечения эрозивной и язвенной формы проктита.
• Спазмолитики для уменьшения болевого синдрома.
Но-шпа, Спазган, Баралгин.
Местная терапия проктита

Дополнительно к основному лечению назначают микроклизмы с маслами и травами, сидячие ванночки с раствором перманганата калия (слабо–розовый раствор марганцовки).
Хорошо помогают облегчить состояние свечи от воспаления прямой кишки с Красавкой, Метилурацилом, Проктозан, свечи с Преднизолоном, Релиф – Ультра, Ультрапрокт.
Действие суппозиториев:
•
• Заживление микротрещинок, эрозий, язвенных дефектов.
• Подсушивающее.
• Противовоспалительное.
• Послабляющее.
• Противозудное.
• Облегчающее болевую симптоматику.
Хронический проктит хорошо корректируется правильным питанием, курортотерапией.
Минеральные воды, которые хорошо воздействуют на весь желудочно-кишечный тракт в целом и на нижние отделы кишечника, можно пить в Трускавце, Ессентуках и прочих известных здравницах.
Лечение проктита народными средствами

Было бы крайне неразумно пытаться лечить острое или подострое воспаление прямой кишки только одними народными способами. Если заниматься самолечением, то можно дождаться таких осложнений, как прободение кишечника с перитонитом или парапроктита. И в том, и в другом случае без оперативного вмешательства не обойтись, а прогнозы для жизни далеко не благоприятные.
Лечить воспаление прямой кишки с помощью народных рецептов можно только в качестве дополнительной терапии, и после одобрения лечащего врача. Лучше использовать народные средства для профилактики воспаления и борьбы с запорами.
Микроклизмы

Наиболее часто делают микроклизмы с календулой, ромашкой и корой дуба.
Отвар из этих компонентов обладает противовоспалительным и подсушивающим действием, способствует регулярному безболезненному стулу. Ежедневный мягкий стул при проктите – 50 % успеха в лечении, так как для этого заболевания характерны спастические запоры.
Как приготовить:
Взять по 1 столовой ложке измельченного сырья, залить кипятком в объеме 250 мл и томить на медленном огне. После процедить, остудить до комнатной температуры и ввести в прямую кишку 50 мл. Чтобы отвары трав подействовали более эффективно, перед микроклизмой можно поставить обычную очистительную клизму. После того, как полезный отвар всосется в стенки кишечника, а это произойдет минут через 20, можно вставать.
Противопоказания к применению микроклизм – аллергия на какое-либо растение.
Хорошо снимают воспаление введенное в прямую кишку облепиховое масло.
Целебный отвар при проктите

Отвары трав при проктите – хорошая превентивная мера. Приготовим целебный напиток. Для этого возьмем подорожник, пижму, одуванчик, крапиву, череду по 1 чайной ложке, предварительно измельчим, дольем 350 мл воды, оставим минут на 10 на медленном огне, либо оставим на 3 часа настаиваться в термосе.
Далее отвар нужно остудить и процедить. Принимать на тощий желудок за 30 минут до еды или через 1.5 часа после по 50 мл 3 раза в день, можно разбавить водой.
Все перечисленные травы, помимо того, что устранят воспаление в прямой кишке, обладают желчегонным действием. С осторожностью принимать пациентам с мелкими конкрементами в желчном пузыре.
Ванночка с травами при проктите

Можно приготовить ванночку с травами. Подойдут все растения, которые обладают охлаждающим и противовоспалительным действием. Мята, эвкалипт способны уменьшить проявления зуда в анальном отверстии. Помимо этих растений, в отвар для ванночки добавляют кору дуба, шалфей, спорыш в равных пропорциях. Температура воды должна быть приятной для тела, не стоит делать ее слишком горячей или холодной. Длительность процедуры 15 минут. После хорошо смазать анальную область облепиховым маслом.
Диета при воспалении прямой кишки: что можно и что нельзя

Для того чтобы быстрее выздороветь, необходимо придерживаться ряда правил по питанию. Представляем вам список продуктов, которые нельзя употреблять при хроническом, а тем более, при остром проктите:
• свежие овощи и фрукты (при остром исключить совсем, при хроническом воспалении прямой кишки – с осторожностью),
• консервы и маринады,
• жирное,
• соленое,
• острое,
• газированные напитки,
• алкоголь,
• бобовые,
• мягкую выпечку.
От курения стоит отказаться, никотин губительно действует на весь организм, в том числе, и на кишечник.
Что можно и нужно кушать при проктите

Основа питания – кисломолочные продукты, следите только, чтобы они не были с повышенным содержанием жира. Будут полезны:
• творог,
• сметана,
• простокваша,
• ряженка,
• кефир.
Эти продукты способствуют нормализации стула, восстанавливают микрофлору в кишечнике. На ночь полезно выпивать чашку кефира с добавлением 1 столовой ложки оливкового масла. Каши, яйца в виде омлета, печеные яблоки, некрепкий чай, компот – все это можно включать в рацион.
Разрешено употреблять нежирные сорта мяса, рыбы и птицы. Блюда предпочтительней запекать в духовке или готовить на пару. Питание должно быть регулярным, небольшими порциями, но частое. Следует избегать слишком горячей или слишком холодной пищи.
Если имеется склонность к запорам, самое худшее, что вы можете сделать для своего кишечника – это ежедневно употреблять слабительные средства.

Попробуйте приготовить отвар из семян льна. Принимать его надо до еды за 30 минут, регулярный прием отвара поможет избавиться от запоров.
При тяжелых формах острого
