Воспаление сухожилия икроножной мышцы

Икроножная мышца испытывает очень большую нагрузку при различных движениях. Именно поэтому часто случается перенапряжение мышечных волокон, возникает воспалительный процесс – миозит. За этим внешне безобидным названием могут развиться довольно драматичные клинические признаки. О симптомах начинающегося миозита (воспалении) икроножных мышц нужно знать, чтобы во время приступить к лечению и избежать длительного нарушения функции ноги.
Анатомия и функция икроножной мышцы
 Икроножная мышца расположена на задней стороне голени и представляет собой бицепс – двуглавую мышцу, состоящую из 2-х головок: медиальной (внутренней) и латеральной (наружной).
Икроножная мышца расположена на задней стороне голени и представляет собой бицепс – двуглавую мышцу, состоящую из 2-х головок: медиальной (внутренней) и латеральной (наружной).
Вверху головки крепятся к одноименным мыщелкам бедренной кости, идут косо вниз к центру голени, объединяются в общий пучок, который переходит вместе с другими мышцами задней группы в мощное ахиллово (пяточное) сухожилие.
Функция мышцы состоит в обеспечении сгибаний голени, подошвенном сгибании стопы, ее супинации (повороте наружу) и обеспечении устойчивости ног при ходьбе, беге и прыжках.
Причины патологического процесса
Причины возникновения воспаления икроножной мышцы различны, к ним относятся:
- Чрезмерное перенапряжение мышц голени во время занятий спортом, при тяжелом физическом труде;
- Длительное хождение на высоких каблуках, в неудобной обуви;
- Травмы мягких мышц голени – ушибы, растяжения;
- Открытые повреждения ног;
- Переохлаждение конечностей;
- Вирусные и бактериальные инфекции – ОРВИ, грипп, энтеровирус, рожистое воспаление голени, бруцеллез, туберкулез, сифилис, тиф;
- Паразитарные инфекции – трихинеллез, эхинококкоз;
- Хронические и системные заболевания – ревматизм, волчанка;
- Интоксикации – отравление алкоголем, медицинскими препаратами.
В ответ на избыточное перенапряжение мышечных волокон, как защитный механизм, усиливается выработка молочной кислоты. С одной стороны, она снижает сократимость мышцы, как бы изолируя ее, с другой стороны она вызывает побочные явления: чувство жжения, судорог, уплотнение и отек мышцы.
Иммунная система направляет в эту область антитела – развивается воспалительный процесс. Закрытые и открытые повреждения голени приводят к надрыву мышечных волокон, кровоизлияниям, нарушению кровообращения, что является пусковым механизмом воспаления.
При открытых травмах велика опасность попадания патогенных микробов и развития гнойного миозита.
Длительное пребывание ног в условиях низкой температуры, повышенной влажности приводит к нарушению кровообращения, снижению обменных процессов, на этом фоне легко возникает воспаление.
Вирусные инфекции, особенно грипп, очень часто сопровождаются мышечными болями за счет интоксикации организма, в таких случаях обычно развивается двусторонний миозит голеней.
Виды заболевания
Согласно клинической классификации, по характеру течения выделяют 2 формы миозита икроножных мышц:
- Острая с быстрым развитием и выраженной симптоматикой – серозный, гнойный, инфекционный миозит;
- Хроническая, являющаяся следствием острой формы или первично хроническая у лиц с систематическим напряжением мышц, к ней относятся фиброзный и оссифицирующий миозит, являющиеся осложнением длительного воспаления.
По времени заболевания выделяют такие его стадии:
- Острая, когда резко выражены клинические симптомы;
- Подострая, когда уменьшаются острые проявления болезни;
- Хроническая, если острый миозит не вылечен.
По локализации воспалительного процесса выделяют следующие виды:
- Воспаление медиальной головки;
- Воспаление латеральной головки;
- Воспаление сухожилия;
- Тотальный миозит.
Симптомы миозита
Типичным симптомом острого миозита икроножной мышцы являются интенсивная локальная боль, которая усиливается при пальпации, ходьбе, попытке согнуть-разогнуть ногу. На ощупь мышца уплотнена, могут определяться узелки.
Если воспаление гнойное, то характерны следующие признаки:
- Выраженный отек ног;
- Покраснение кожи;
- Высокая температура тела;
- Явления интоксикации — общая слабость, головная боль.
Хроническое течение заболевания характеризуется ноющими болями в икре при ходьбе, приседаниях, поднятии тяжестей, часто по ночам, чувством судорог и слабостью в мышце. При осмотре отмечается гипотрофия мышечной ткани, голень уменьшена в объеме по сравнению со здоровой ногой.
Длительное течение миозита может привести к полной атрофии мышцы.
А также к замещению ее рубцовой тканью– фиброзный миозит, и даже отложению кальцинатов, окостенению – оссифицирующий миозит. Мышца укорачивается, перестает выполнять свои функции. Отдельные виды миозита, в зависимости от локализации, имеют свои клинические особенности.
Воспаление головки икроножной мышцы
При воспалении медиальной головки икроножной мышцы боль локализуется вдоль задневнутренней поверхности голени, отдает в нижнюю треть бедра, пальпаторно определяется уплотнение в виде тяжа.
Боли при воспалении латеральной головки локализуются по наружной поверхности голени, более интенсивны, могут сопровождаться чувством жжения, онемения из-за близкого расположения малоберцового нерва и его ветвей.
Воспаление сухожилия икроножной мышцы
Когда воспаляются сухожилия верхних отделов головок мышцы, боли возникают по внутренней или наружной поверхности нижней трети бедра, коленного сустава, иррадиируют в голень.
Типичным симптомом является крепитация (хруст) в месте воспаления при движениях.
Воспаление общего сухожилия головок проявляется болями в нижней трети голени, отдающими в пятку, сходны с картиной воспаления Ахиллова сухожилия.
Первая помощь при патологии
Если появились боли в икроножной мышце, алгоритм оказания первой помощи следующий:
- Исключить физические нагрузки, ходьбу;
- Обездвижить ногу, захватив 2 сустава – коленный и голеностопный, можно положить лестничную шину Крамера, надеть специальный фиксатор-ортез или использовать подручные материалы;
- Уложить или усадить больного, придать голени горизонтальное положение;
- Дать обезболивающие средства, спазмолитики;
- Обратиться к врачу.
Нельзя применять охлаждение или согревание ноги до осмотра врачом. С симптомов, похожих на миозит, могут начинаться другие заболевания, например, тромбоз сосудов.
Лечение острого миозита
Лечение острого миозита включает себя следующие мероприятия:
- Иммобилизацию – лонгетой, ортезом;
- Обезболивающие и противовоспалительные препараты – диклофенак, индометацин, нурофен, кеторол и другие средства этой группы, при выраженных болях делают новокаиновые блокады;
- Спазмолитики – дротаверин, но-шпа;
- Сосудистые средства, улучшающие кровообращение – трентал, препараты никотиновой кислоты;
- Местно применяют обезболивающие, затем разогревающие мази – кетопрофен, пироксикам, финалгон и аналоги;
- Электропроцедуры – УВЧ, магнитотерапию, ионофорез.
При гнойном миозите лечение хирургическое – вскрывают и дренируют гнойную полость, назначают антибиотики.
После стихания острых явлений назначают восстановительное лечение:
- ЛФК:
- Массаж;
- Ультразвуковую терапию;
- Лазеротерапию.
При хронической форме заболевания хороший эффект дает применение кортикостероидов в виде обкалывания мышцы, санаторное лечение – минеральные ванны и грязи. В случаях, если выявлен фиброзный или оссифицирующий миозит с атрофией мышцы, выполняют пластические операции – пересадка аутотрансплантата или донорского.
В домашних условиях
Прежде, чем применять различные домашние процедуры, их нужно предварительно согласовать с врачом.
Весь перечень процедур не показан в случае острого воспаления, и даже после его устранения применение того или иного домашнего средства должен порекомендовать врач.
Лечение миозита в домашних условиях включает в себя:
- Физические упражнения;
- Самомассаж;
- Применение различных средств народной медицины;
- Различные согревающие процедуры;
- Компрессы;
- Ножные ванны;
- Посещение парной;
- Использование специальных портативных аппаратов (АЛМАГ, витафон).
Народными методами
Среди множества рецептов народной медицины очень важно выбрать те, которые подойдут в конкретном случае, посоветовавшись предварительно с врачом. Примеры наиболее популярных рецептов, помогающих снять боль при миозите:
- Масло с корнем бадяги – 1 чайную ложку порошка бадяги смешать с 2-мя столовыми ложками растопленного сливочного масла, втирают в кожу голени на ночь, покрывают сверху мягкой тканью.
- Картофельные компрессы – размять отваренный в кожуре картофель, в теплом виде (около 50-55°С) выложить на больное место, покрыть тканью, оставит на час, пока не остынет, затем ногу протереть спиртом, укутать шарфом, процедуру делают на ночь.
- Медовые компрессы – на чистую кожу ноги нанести мед, покрыть пленкой, укутать, оставить на 1-2 часа перед сном. Затем снять, очистить ногу, обернуть шерстяной тканью. В мед можно добавить немного натертой редьки, хрена или чеснока – в пропорции 1:4.
Все эти снадобья нельзя рассматривать, как самостоятельное лечение, а лишь дополнение к основному курсу, назначенному специалистом.
Диагностические мероприятия
 Диагноз миозита в типичных случаях не представляет трудностей. Если была травма, или миозит давний, назначают рентгенографию, на которой могут быть видны трещины, переломы малоберцовой кости, надмыщелков бедра, а также кальцинаты в толще мышцы.
Диагноз миозита в типичных случаях не представляет трудностей. Если была травма, или миозит давний, назначают рентгенографию, на которой могут быть видны трещины, переломы малоберцовой кости, надмыщелков бедра, а также кальцинаты в толще мышцы.
Также назначают УЗИ, МРТ, на которых визуализируются уплотнение или атрофия ткани, рубцовые изменения, наличие гематомы, гнойной полости. Электромиография позволяет определить функциональную способность мышцы, ее не делают в острой стадии.
Дают ли больничный лист при заболевании?
Больной в острой стадии миозита с нарушением функции ноги признается нетрудоспособным, независимо от рода занятий на работе. При стандартном течении болезни средние сроки пребывания на больничном листе составляет от 6 до 12 дней, если работа связана с тяжелыми нагрузками — до 3-4 недель.
В каждом отдельном случае вопрос о трудоспособности решается индивидуально. Например, при затяжном и хроническом течении с наличием атрофии, укорочения и оссификации мышцы пациента госпитализируют для обследования и лечения, после чего решают вопрос стойкой утраты трудоспособности, если нет перспектив на его выздоровление. Сроки восстановления также различны – от 1-2 недель до года, в зависимости от его формы и степени функциональных нарушений.
Исход миозита икроножной мышцы во многом зависит от своевременности обращения к врачу, качества выполнения всех его предписаний.
Источник
Воспаление икроножной мышцы, известное как миозит, возникает на фоне травм, инфекционного поражения, физических перегрузок, глистных инвазий, интоксикации организма. Патология сопровождается мышечной слабостью, ноющей болью, отечностью и нарушением двигательной активности. Заболевание может вызывать многие негативные последствия и нуждается в своевременном проведении качественной терапии.
Отказ от лечения и осложнения
При отсутствии адекватного лечения болезнь быстро прогрессирует. Острый миозит нередко принимает хроническую форму, задевая при этом близлежащие ткани.
Возможные осложнения запущенной болезни:
- оссифицирующий миозит (поражение соединительной ткани);
- дерматомиозит (повреждение кожного покрова);
- артромиозит (нарушение, затрагивающее уставы);
- нейромиозит (негативные изменения в нервных волокнах).
Другими последствиями заболевания могут становиться рубцевание мышечной ткани, снижение работоспособности нижних конечностей и всего опорно-двигательного аппарата.
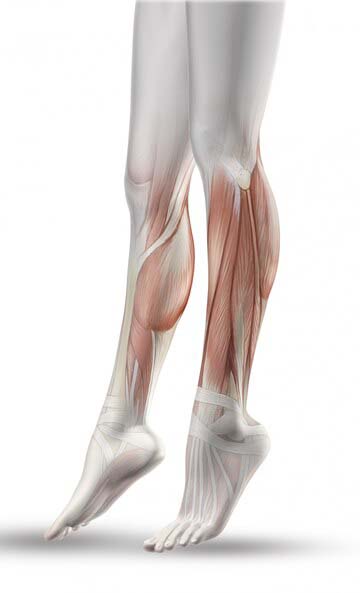
Диагностика области икроножных мышц
Обследуя пациента, специалист знакомится симеющимися жалобами, изучает анамнез, проводит осмотр и пальпацию проблемной области тела. Также больному назначаются:
- общий анализ крови (если патология вызвана инфекцией, результаты покажут увеличение СОЭ и лейкоцитоз);
- анализы на ревмопробы (приобретают актуальность при подозрении на ревматоидный артрит или волчанку);
- биохимическое исследование крови (при повреждении мышечных волокон наблюдается повышение фермента креатинфосфокиназы);
- КТ или МРТ (обе процедуры с высокой точностью определяют состояние сосудов голени и бедра).
При воспалении мышц, поражении соединительной ткани, развитии полимиозита требуется проведение биопсии и морфологического исследования. Эти методы направлены на выявление участков дегенерации, некротических изменений.

Лечение в зависимости от первопричины возникновения боли
При диагнозе «воспаление икроножных мышц» лечение чаще всего требует комплексного подхода. Для снятия негативной симптоматики и предотвращения дальнейшего прогрессирования патологии применяются:
- специальные медикаменты;
- остеопатические техники;
- рефлексотерапия;
- массаж и гимнастика.
При воспалении икроножных мышц следует избегать самолечения. Получить положительные результаты терапии и сохранить здоровье ног удастся только под контролем опытного врача.
Лечение медикаментами
Препараты, приносящие облегчение и обеспечивающие постепенное выздоровление, поступают в организм пациента разными способами (инъекционным, пероральным, при местном нанесении). В числе наиболее эффективных лекарственных средств от воспаления икроножных мышц значатся:
- Кетонал.
- Новокаин.
- Ибупрофен.
- Диклофенак.
- Ализатрон.
- Вольтарен.
При вирусной или бактериальной форме заболевания возникает необходимость в использовании антибиотиков, противовирусных препаратов. Протекание аутоиммунных процессов требует назначения глюкокортикоидов,цитостатиков.В случае поражения гельминтами показан противопаразитарный курс.
Сеансы остеопатии
Остеопатия представляет собой разновидность мануальной терапии, устраняющую отек икроножной мыщцы, воспалительные и застойные явления. Техника считается достаточно мягкой, однако позволяет повышать эффективность других методов борьбы с миозитом.
Пройти безопасные и результативные сеансы остеопатии удастся только под руководством грамотного врача, в совершенстве владеющего всеми нюансами проведения процедуры.
Рефлексотерапия
Использование данной методикипозволяет активизировать процесс восстановления поврежденных тканей. Польза рефлексотерапии состоит в улучшении кровообращения в проблемной зоне, нормализации двигательной способности. Рефлексотерапия значительно усиливает действие остеопатических сеансов и закрепляет результаты основного лечения.
Лечебный массаж и гимнастика
Оба метода применяются при отсутствии противопоказаний. Все лечебные движения и специальные упражнения должны быть одобрены врачом.
К проведению лечебного массажа и гимнастики приступают в период реабилитации, благодаря чему удается значительно снизить вероятность рецидива. Тренировки подбираются индивидуально. Их проведение не требует специальных приспособлений и может осуществляться пациентом в домашних условиях.

Питание при воспалении икроножных мышц
Основные принципы питания во время прохождения лечения:
- Обогащение рациона пищей, содержащей в избытке магний, кальций и калий. К ней принадлежат бананы, куриное мясо, кисломолочные продукты.
- Присутствие в меню продукции, богатой витаминамиB,С, фолиевой кислотой. Наиболее полезными станут шпинат, брокколи, цитрусовые.
- Прием пищи, наполненной салицилатами, жирными кислотами, легкоусвояемыми белками. Таковыми являются свекла, морковь, картофель, рыба, орехи.
- Минимизация употребления крепкого кофе, чая, сахара. Под запрет также попадают алкогольные напитки.
- Соблюдение полноценного питьевого режима. В сутки следует пить не менее 1,5-2 л жидкости.
Обеспечить организм всеми необходимыми веществами также поможет регулярный прием специальных витаминно-минеральных комплексов. Выбор подобных препаратов следует обязательно согласовывать с доктором.

ПОЧЕМУ НЕОБХОДИМО
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ?
При лечении воспаления икроножной мышцы самой большой ошибкой будет попытка избавиться лишь от симптомов при помощи бесполезных обезболивающих. Эти средства — таблетки, мази и гели — лишь заглушают боль, однако воспалительный процесс продолжается. Поэтому крайне важен именно комплексный подход.
ПОЛУЧИТЕ БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Кинезитерапия для лечения воспаления икр
Метод кинезитерапии, основанный на применении лечебной физкультуры, признан идеальным способом борьбы с любыми патологиями опорно-двигательной системы. При воспалении икроножных мышц техника обеспечивает полное выздоровление.
Основными преимуществами лечения в нашем Центре кинезитерапии являются:
- индивидуальный подход к каждому пациенту;
- отсутствие дискомфорта во время занятий;
- 100 % безопасность, отсутствие побочных явлений;
- снижение количества применяемых медикаментов;
- укрепление всего организма.
Кинезитерапия не имеет большого списка противопоказаний и рекомендуется пациентам разного возраста. Наши филиалы успешно функционируют во многих городах РФ – в Твери, Зеленограде, Дубне и Клине.Лечебные принципыприменяются под руководством опытных врачей, благодаря чему гарантируется полное отсутствие рецидивов или осложнений болезни.

ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека. Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Нароваткина Юлия Константиновна
Врач-кинезитерапевт
Источник
Икроножная мышца испытывает очень большую нагрузку при различных движениях. Именно поэтому часто случается перенапряжение мышечных волокон, возникает воспалительный процесс – миозит. За этим внешне безобидным названием могут развиться довольно драматичные клинические признаки. О симптомах начинающегося миозита (воспалении) икроножных мышц нужно знать, чтобы во время приступить к лечению и избежать длительного нарушения функции ноги.
Анатомия и функция икроножной мышцы
 Икроножная мышца расположена на задней стороне голени и представляет собой бицепс – двуглавую мышцу, состоящую из 2-х головок: медиальной (внутренней) и латеральной (наружной).
Икроножная мышца расположена на задней стороне голени и представляет собой бицепс – двуглавую мышцу, состоящую из 2-х головок: медиальной (внутренней) и латеральной (наружной).
Вверху головки крепятся к одноименным мыщелкам бедренной кости, идут косо вниз к центру голени, объединяются в общий пучок, который переходит вместе с другими мышцами задней группы в мощное ахиллово (пяточное) сухожилие.
Функция мышцы состоит в обеспечении сгибаний голени, подошвенном сгибании стопы, ее супинации (повороте наружу) и обеспечении устойчивости ног при ходьбе, беге и прыжках.
Причины патологического процесса
Причины возникновения воспаления икроножной мышцы различны, к ним относятся:
- Чрезмерное перенапряжение мышц голени во время занятий спортом, при тяжелом физическом труде,
- Длительное хождение на высоких каблуках, в неудобной обуви,
- Травмы мягких мышц голени – ушибы, растяжения,
- Открытые повреждения ног,
- Переохлаждение конечностей,
- Вирусные и бактериальные инфекции – ОРВИ, грипп, энтеровирус, рожистое воспаление голени, бруцеллез, туберкулез, сифилис, тиф,
- Паразитарные инфекции – трихинеллез, эхинококкоз,
- Хронические и системные заболевания – ревматизм, волчанка,
- Интоксикации – отравление алкоголем, медицинскими препаратами.
В ответ на избыточное перенапряжение мышечных волокон, как защитный механизм, усиливается выработка молочной кислоты. С одной стороны, она снижает сократимость мышцы, как бы изолируя ее, с другой стороны она вызывает побочные явления: чувство жжения, судорог, уплотнение и отек мышцы.
Иммунная система направляет в эту область антитела – развивается воспалительный процесс. Закрытые и открытые повреждения голени приводят к надрыву мышечных волокон, кровоизлияниям, нарушению кровообращения, что является пусковым механизмом воспаления.
При открытых травмах велика опасность попадания патогенных микробов и развития гнойного миозита.
Длительное пребывание ног в условиях низкой температуры, повышенной влажности приводит к нарушению кровообращения, снижению обменных процессов, на этом фоне легко возникает воспаление.
Вирусные инфекции, особенно грипп, очень часто сопровождаются мышечными болями за счет интоксикации организма, в таких случаях обычно развивается двусторонний миозит голеней.
Виды заболевания
Согласно клинической классификации, по характеру течения выделяют 2 формы миозита икроножных мышц:
- Острая с быстрым развитием и выраженной симптоматикой – серозный, гнойный, инфекционный миозит,
- Хроническая, являющаяся следствием острой формы или первично хроническая у лиц с систематическим напряжением мышц, к ней относятся фиброзный и оссифицирующий миозит, являющиеся осложнением длительного воспаления.
По времени заболевания выделяют такие его стадии:
- Острая, когда резко выражены клинические симптомы,
- Подострая, когда уменьшаются острые проявления болезни,
- Хроническая, если острый миозит не вылечен.
По локализации воспалительного процесса выделяют следующие виды:
- Воспаление медиальной головки,
- Воспаление латеральной головки,
- Воспаление сухожилия,
- Тотальный миозит.
Симптомы миозита
Типичным симптомом острого миозита икроножной мышцы являются интенсивная локальная боль, которая усиливается при пальпации, ходьбе, попытке согнуть-разогнуть ногу. На ощупь мышца уплотнена, могут определяться узелки.
Если воспаление гнойное, то характерны следующие признаки:
- Выраженный отек ног,
- Покраснение кожи,
- Высокая температура тела,
- Явления интоксикации общая слабость, головная боль.
Хроническое течение заболевания характеризуется ноющими болями в икре при ходьбе, приседаниях, поднятии тяжестей, часто по ночам, чувством судорог и слабостью в мышце. При осмотре отмечается гипотрофия мышечной ткани, голень уменьшена в объеме по сравнению со здоровой ногой.
Длительное течение миозита может привести к полной атрофии мышцы.
А также к замещению ее рубцовой тканью– фиброзный миозит, и даже отложению кальцинатов, окостенению – оссифицирующий миозит. Мышца укорачивается, перестает выполнять свои функции. Отдельные виды миозита, в зависимости от локализации, имеют свои клинические особенности.
Воспаление головки икроножной мышцы
При воспалении медиальной головки икроножной мышцы боль локализуется вдоль задневнутренней поверхности голени, отдает в нижнюю треть бедра, пальпаторно определяется уплотнение в виде тяжа.
Боли при воспалении латеральной головки локализуются по наружной поверхности голени, более интенсивны, могут сопровождаться чувством жжения, онемения из-за близкого расположения малоберцового нерва и его ветвей.
Воспаление сухожилия икроножной мышцы
Когда воспаляются сухожилия верхних отделов головок мышцы, боли возникают по внутренней или наружной поверхности нижней трети бедра, коленного сустава, иррадиируют в голень.
Типичным симптомом является крепитация (хруст) в месте воспаления при движениях.
Воспаление общего сухожилия головок проявляется болями в нижней трети голени, отдающими в пятку, сходны с картиной воспаления Ахиллова сухожилия.
Первая помощь при патологии
Если появились боли в икроножной мышце, алгоритм оказания первой помощи следующий:
- Исключить физические нагрузки, ходьбу,
- Обездвижить ногу, захватив 2 сустава – коленный и голеностопный, можно положить лестничную шину Крамера, надеть специальный фиксатор-ортез или использовать подручные материалы,
- Уложить или усадить больного, придать голени горизонтальное положение,
- Дать обезболивающие средства, спазмолитики,
- Обратиться к врачу.
Нельзя применять охлаждение или согревание ноги до осмотра врачом. С симптомов, похожих на миозит, могут начинаться другие заболевания, например, тромбоз сосудов.
Лечение острого миозита
Лечение острого миозита включает себя следующие мероприятия:
- Иммобилизацию – лонгетой, ортезом,
- Обезболивающие и противовоспалительные препараты – диклофенак, индометацин, нурофен, кеторол и другие средства этой группы, при выраженных болях делают новокаиновые блокады,
- Спазмолитики – дротаверин, но-шпа,
- Сосудистые средства, улучшающие кровообращение – трентал, препараты никотиновой кислоты,
- Местно применяют обезболивающие, затем разогревающие мази – кетопрофен, пироксикам, финалгон и аналоги,
- Электропроцедуры – УВЧ, магнитотерапию, ионофорез.
При гнойном миозите лечение хирургическое – вскрывают и дренируют гнойную полость, назначают антибиотики.
После стихания острых явлений назначают восстановительное лечение:
- ЛФК:
- Массаж,
- Ультразвуковую терапию,
- Лазеротерапию.
При хронической форме заболевания хороший эффект дает применение кортикостероидов в виде обкалывания мышцы, санаторное лечение – минеральные ванны и грязи. В случаях, если выявлен фиброзный или оссифицирующий миозит с атрофией мышцы, выполняют пластические операции – пересадка аутотрансплантата или донорского.
В домашних условиях
Прежде, чем применять различные домашние процедуры, их нужно предварительно согласовать с врачом.
Весь перечень процедур не показан в случае острого воспаления, и даже после его устранения применение того или иного домашнего средства должен порекомендовать врач.
Лечение миозита в домашних условиях включает в себя:
- Физические упражнения,
- Самомассаж,
- Применение различных средств народной медицины,
- Различные согревающие процедуры,
- Компрессы,
- Ножные ванны,
- Посещение парной,
- Использование специальных портативных аппаратов (АЛМАГ, витафон).
Народными методами
Среди множества рецептов народной медицины очень важно выбрать те, которые подойдут в конкретном случае, посоветовавшись предварительно с врачом. Примеры наиболее популярных рецептов, помогающих снять боль при миозите:
- Масло с корнем бадяги – 1 чайную ложку порошка бадяги смешать с 2-мя столовыми ложками растопленного сливочного масла, втирают в кожу голени на ночь, покрывают сверху мягкой тканью.
- Картофельные компрессы – размять отваренный в кожуре картофель, в теплом виде (около 50-55°С) выложить на больное место, покрыть тканью, оставит на час, пока не остынет, затем ногу протереть спиртом, укутать шарфом, процедуру делают на ночь.
- Медовые компрессы – на чистую кожу ноги нанести мед, покрыть пленкой, укутать, оставить на 1-2 часа перед сном. Затем снять, очистить ногу, обернуть шерстяной тканью. В мед можно добавить немного натертой редьки, хрена или чеснока – в пропорции 1:4.
Все эти снадобья нельзя рассматривать, как самостоятельное лечение, а лишь дополнение к основному курсу, назначенному специалистом.
Диагностические мероприятия
 Диагноз миозита в типичных случаях не представляет трудностей. Если была травма, или миозит давний, назначают рентгенографию, на которой могут быть видны трещины, переломы малоберцовой кости, надмыщелков бедра, а также кальцинаты в толще мышцы.
Диагноз миозита в типичных случаях не представляет трудностей. Если была травма, или миозит давний, назначают рентгенографию, на которой могут быть видны трещины, переломы малоберцовой кости, надмыщелков бедра, а также кальцинаты в толще мышцы.
Также назначают УЗИ, МРТ, на которых визуализируются уплотнение или атрофия ткани, рубцовые изменения, наличие гематомы, гнойной полости. Электромиография позволяет определить функциональную способность мышцы, ее не делают в острой стадии.
Дают ли больничный лист при заболевании?
Больной в острой стадии миозита с нарушением функции ноги признается нетрудоспособным, независимо от рода занятий на работе. При стандартном течении болезни средние сроки пребывания на больничном листе составляет от 6 до 12 дней, если работа связана с тяжелыми нагрузками до 3-4 недель.
В каждом отдельном случае вопрос о трудоспособности решается индивидуально. Например, при затяжном и хроническом течении с наличием атрофии, укорочения и оссификации мышцы пациента госпитализируют для обследования и лечения, после чего решают вопрос стойкой утраты трудоспособности, если нет перспектив на его выздоровление. Сроки восстановления также различны – от 1-2 недель до года, в зависимости от его формы и степени функциональных нарушений.
Исход миозита икроножной мышцы во многом зависит от своевременности обращения к врачу, качества выполнения всех его предписаний.
Источник
