Воспаление у входа в нос
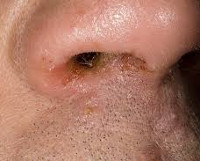
Сикоз преддверия носа – это ограниченное гнойное воспаление, затрагивающее волосяные мешочки в области переднего отдела полости носа. Наиболее характерные симптомы: зуд, жжение, ощущение распирания и боль, образование желтоватых гнойных корочек, скудные гнойные выделения, слабовыраженный интоксикационный синдром. Диагностика базируется на анамнестических данных, жалобах пациента, результатах внешнего осмотра и лабораторных анализов. Лечение представлено топическими антибактериальными, дезинфицирующими и кортикостероидными средствами, системными антибиотиками и физиотерапевтическими процедурами.
Общие сведения
Сикоз, или фолликулит, преддверия носа – относительно распространенное заболевание в отоларингологии и дерматологии, встречающееся повсеместно. Согласно статистическим данным, это наиболее частая форма пиодермии данного участка лица. Чаще всего сикоз встречается среди лиц средней возрастной категории – от 30 до 55 лет. Болеют преимущественно представители мужского пола, что связано с травматизацией кожи во время бритья. Порядка 35-55% случаев заболевания ассоциировано с острыми или хроническими поражениями слизистых оболочек носа и околоносовых пазух. Осложнения наблюдаются редко – менее чем у 5% пациентов.

Сикоз преддверия носа
Причины сикоза преддверия носа
Основной возбудитель вульгарной формы фолликулита – золотистый стафилококк (Staphylococcus aureus). Также выделяют паразитарный вариант, при котором инфицирование гноеродной микрофлорой происходит на фоне уже имеющейся грибковой инфекции. Сикоз развивается вследствие нарушений целостности кожных покровов, снижения местных или общих защитных сил организма. Таким образом, способствовать формированию фолликулита преддверия носа могут следующие состояния и заболевания:
- Воспалительный процесс носовой полости. Сикоз может осложнять течение острых или хронических форм ринитов и синуситов, при которых происходит истончение слизистой оболочки преддверия носа и ее постоянное раздражение гнойным экссудатом.
- Механическое воздействие. Инфицированию кожи данной области способствуют порезы при бритье, микротравмы при очищении полости носа, удалении волос с помощью пинцета при несоблюдении правил асептики и антисептики. Реже патологию вызывают грубые травматические повреждения носа.
- Снижение барьерной функции кожи. Заболевание может спровоцировать недостаточность жирового слоя кожи при чрезмерном использовании обезжиривающих гигиенических средств, постоянная работа в условиях высокой запыленности и/или сухости воздуха.
- Иммунодефицит. К способствующим факторам также относятся сопутствующий сахарный диабет, патологии щитовидной железы, ВИЧ-инфекция, хроническая усталость и психоэмоциональные перегрузки, декомпенсированные поражения внутренних органов.
Патогенез
Механизм развития сикоза досконально не изучен. Изначально происходит проникновение стафилококков внутрь волосяного фолликула, после чего развивается воспаление. Вследствие процессов альтерации и транссудации формируется инфильтрат, который в последующем трансформируется в полость, заполненную гнойными массами. Поражение постепенно распространяется на прилегающие волосяные мешочки, в области преддверия носа формируются пустулы. Рядом расположенные кожные покровы становятся гиперемированными, что при слиянии пустул имитирует клинику экземы.
Симптомы сикоза преддверия носа
Для заболевания характерно хроническое рецидивирующее течение. Первыми признаками обострения выступают зуд и жжение у основания носа. Постепенно к ним присоединяется чувство распирания, напряженности и болевой синдром умеренной интенсивности. Кожные покровы преддверия носа становятся гиперемированными и несколько отечными, на их фоне возвышаются конусообразные гнойнички. Со временем они вскрываются, а на их месте остаются желтоватые корочки, пронизанные волосяными стержнями. Гнойные выделения и скопление большого количества засохших корок приводят к нарушению нормального носового дыхания.
Иногда боль приобретает острый, резкий характер, сопровождается иррадиацией в лобную и скуловую область. У некоторых пациентов течение заболевания сопровождается повышением температуры тела до 37,5-38,5°С и увеличением подбородочных и поднижнечелюстных групп лимфатических узлов. Специфический симптом паразитарной формы сикоза преддверия носа – «медовые соты», представляющие собой формирование глубоких болезненных узлов, при надавливании на которые из пораженных волосяных мешочков происходит выделение гнойных масс.
Осложнения
Осложнения заболевания развиваются на фоне отсутствия или неправильно подобранного лечения. Наиболее распространенным из них является экзематизация. В этом случае к уже имеющимся симптомам воспалительного процесса присоединяется мокнутие, существенно усиливается кожный зуд. Реже патология осложняется формированием фурункулов на прилегающих участках, развитием импетиго. Крайне редко наблюдается проникновение патогенной микрофлоры в венозные сосуды лицевой области, а затем – в полость черепа. Это может становится причиной тромбоза пещеристого синуса, менингитов, энцефалитов и других внутричерепных осложнений.
Диагностика
Как правило, постановка диагноза не вызывает сложностей. Основными диагностическими критериями при сикозе преддверия носа являются особенности клинической симптоматики и анамнестические данные. Лабораторные исследования играют роль вспомогательных и назначаются преимущественно с целью дифференциации с другими заболеваниями. Программа первичного обследования больного отоларингологом состоит из следующих этапов:
- Сбор анамнез. При опросе уточняются жалобы пациента, последовательность возникновения симптомов, наличие подобных эпизодов в прошлом. В обязательном порядке выясняются предшествующие травмы или другие способствующие факторы, сопутствующие патологии.
- Физикальное обследование. Внешний осмотр преддверия носа позволяет выявить покраснение кожных покровов, плохо заживающие и умеренно болезненные трещины. В зависимости от стадии сикоза определяются небольшие красные плотные узелки, диаметром с булавочную головку или большое количество грязно-желтых или грязно-зеленых корочек. При отделении последних остается мокнущая язвенная поверхность.
- Лабораторные тесты. В общем анализе крови отображаются неспецифические признаки воспалительного процесса – повышение уровня лейкоцитов, сдвиг лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, повышение СОЭ. Для точной идентификации патогенной микрофлоры и определения ее чувствительности к антибиотикам выполняется бактериальный посев образца гнойных выделений.
Лечение сикоза преддверия носа
Терапевтическая тактика при заболевании консервативная. Основные цели: эрадикация патогенных стафилококков, купирование кожных симптомов, предотвращение рецидивов и устранение способствующих факторов. Большинство пациентов проходит лечение в амбулаторных условиях. Важную роль играет ограничение контакта рук пациента с пораженной областью. Всю лечебную программу можно разделить на следующие составляющие:
- Местная терапия. Представлена примочками с дезинфицирующими средствами (борная кислота, перманганат калия, камфорный спирт), нанесением готовых антибактериальных аптечных мазей (стрептомициновой, тетрациклиновой) и топических кортикостероидов. Между процедурами проводится удаление пораженных волосков.
- Системное лечение. Применяется при недостаточной эффективности местных средств и подразумевает использование антибактериальных препаратов, подобранных с учетом результатов антибиотикочувствительности высеянной микрофлоры. Дополнительно назначаются витаминные комплексы, при необходимости – жаропонижающие средства, антистафилококковый g-глобулин, аутогемотерапия.
- Физиотерапия. Состоит из сеансов УФ-терапии в эритемных дозах, ионофореза с сульфатом меди, лазерного лечения, прогреваний лампой соллюкс с красным фильтром. В тяжелых случаях назначается лучевая терапия в эпиляционной дозе. Все процедуры проводятся в промежутках между нанесением топических средств и еще некоторое время после окончания основного курса лечения с целью профилактики рецидива.
Прогноз и профилактика
Прогноз при сикозе преддверия носа благоприятный. Соответствующие терапевтические мероприятия и соблюдение правил гигиены позволяют добиться полного излечения. Рубцовых изменений, очагов алопеции и участков пигментации на коже, как правило, не остается. Специфической профилактики заболевания не существует. К неспецифическим мероприятиям относят раннее лечение воспалительных патологий носовой полости и придаточных синусов, соблюдение правил антисептики и асептики в процессе бритья и удаления волос, использование средств индивидуальной защиты при работе в условиях повышенной сухости или запыленности воздуха, коррекцию эндокринных или иммунопатологических нарушений.
Источник
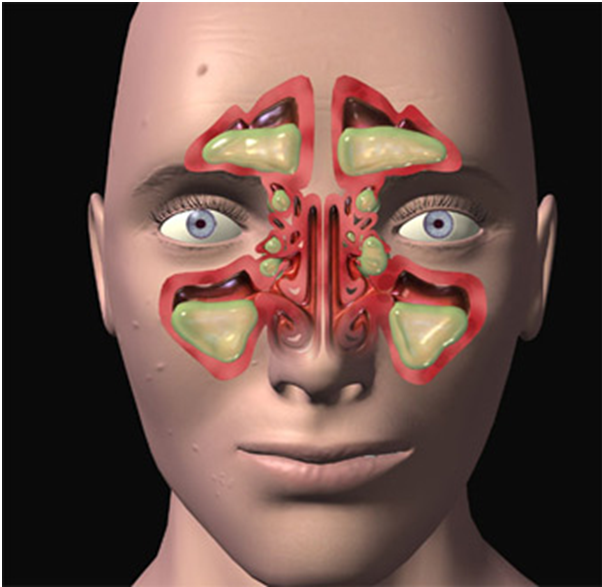
Острые синуситы — это воспаления носовых пазух. В зависимости от локализации воспаления выделяют: верхнечелюстной синусит, или гайморит, этмоидит, фронтит, сфеноидит. Возбудителями болезни являются вирусы или бактерии.
Воспаление пазух носа: диагностика и лечение
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли — от слова много).
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина
Симптомами острого синусита могут быть слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Во всех формах проявляются следующие симптомы:
- Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий носа отеком.
- Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку.
- Головные боли.
При тяжелом течении заболевания возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).
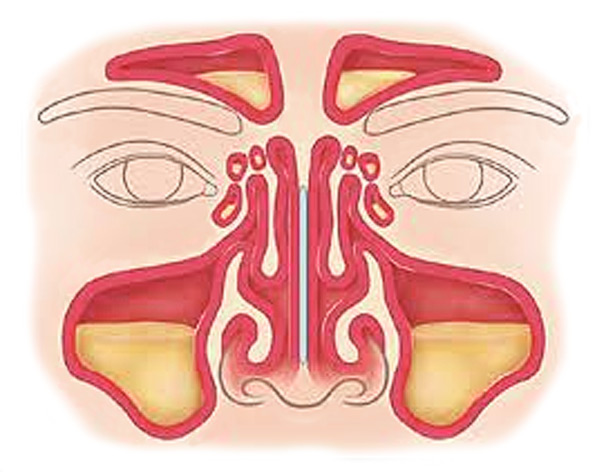
Диагностика
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение
Лечение воспаления пазух носа направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого. Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно лечат заболевание в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание методом перемещения жидкости, ЯМИК-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме, а также при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, также при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют лечить острый синусит в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Источник
Гнойники и потертости, периодически появляющиеся в полости носа, ухудшают качество жизни и внешний вид. Зная, какие бывают болячки в носу, их причины и лечение самых распространенных видов, можно надолго избавиться от дискомфорта и не задумываться, чем замаскировать косметический дефект.
Какие бывают в носу болячки

На крыльях носа и в ходах повреждения бывают нескольких видов — трещины, ранки, гнойники с корочкой на поверхности, долго не заживающие язвочки с красным дном и белесыми краями и пузыри, напоминающие последствия ожога. Самое частое высыпание — «простуда» при внедрении вируса герпеса или его обострении на фоне снижения иммунитета.
Несмотря на то, что проявления идентичные, причины заболеваний, вызвавших повреждения у взрослых, различаются. Значит, и для лечения требуется своя терапевтическая схема.
Причины появления болячек в носу
Многие взрослые с детства не могут избавиться от вредной привычки — ковырять в носу. Слизистая травмируется, на ней появляются ранки. При вазомоторном рините, хронических синуситах, поллинозах и частых ОРЗ увеличивается количество отделяемого назального секрета, из-за чего образуются корочки в носу. При высмаркивании слизистая часто повреждается.
Недолеченный хронический насморк у взрослых часто переходит в озена — атрофический ринит (слизистая в носу постоянно пересохшая, изъязвленная). В этом случае от повреждений в носовых ходах без специфического длительного лечения избавиться практически невозможно.
Иные причины, вызывающие появление болячек в носу:
- Последствия неконтролируемого применения сосудосуживающих капель.
- Фурункулез на фоне снижения иммунитета.
- Агрессивное влияние внешней среды — загрязненный, слишком влажный или пересушенный воздух.
- Хронические риниты и синуситы, независимо от этиологии.
- Специфические инфекции — туберкулез, сифилис (твердый шанкр).
- Сикоз — воспаление волосяных фолликул.
- Герпес в носу и под ним.
- Дерматологические заболевания: пиодермия, стрептодермия, экзема, псориаз, лишаи различного генеза, рожа.
- Распространение акне в носовые ходы.
- Полипы, аденоиды и искривления носовых перегородок.
Часто взрослые, жалуясь, что болячка в носу долго не проходит, не обращаются к врачу и пытаются справиться собственными силами, не подозревая, что так проявляет себя новообразование. Проблемы с периферическими сосудами бывают причиной частых кровотечений носовых, и постоянные повреждения слизистой начинают гноиться.
Какие симптомы сопровождают болячки

Вне зависимости от этиологии повреждений, главным симптомом является боль. Острая при прикосновении и ноющая, напоминающая постоянно о себе в состоянии покоя и вызывающая дискомфорт. Иные проявления:
- отек и гиперемия;
- истонченная слизистая, которая на ощупь становится как папиросная бумага;
- нарушение обоняния;
- увеличение или уменьшение отделения назального секрета.
Из-за скопления слизи, образования гнойников и при атрофическом рините появляется зловоние при дыхании.
Как лечить болячки в носу
Для устранения специфических инфекций пациенту необходимо стационарное лечение и специальная терапия. Но и в остальных случаях, перед тем, как начинать лечить, необходимо понимать, почему в носу появились болячки, особенно, когда они долго не проходят. Иногда требуется дождаться результата микробиологического анализа после посева.
Воспалительные процессы могут вызывать бактериальные инфекции, спровоцированные внедрением стрептококка или золотистого стафилококка, или грибковые — кандидоз, аспергиллез, мукоромикоз, риноспоридиоз. Врачи назначают лекарства общего и местного действия. Терапевтическую схему подбирают каждому пациенту индивидуально.
Мази

Самая удобная форма против внешних повреждений — мази:
- при герпесе — противовирусные (Виферон, Оксолиновая, Герпевир);
- при гнойных воспалительных процессах — Вишневского;
- против бактериальной инфекции — Левомиколь, Тетрациклиновая, Линкомицин, Синтомициновая эмульсия;
- при аллергии и озена — Тридерм, Синофлар, Целестодерм, Гидрокортизоновая.
Для быстрого заживления и смягчения слизистой, вне зависимости от этиологии повреждения — Бепантен, Пантенол, Солкосерил. Чтобы болячки, вызванные грибковой инфекцией, прошли на носу, используют Клотримазол, Миконазол. Средства местного действия подбирают против каждого вида грибковой флоры отдельно.
Ингаляции
Эти процедуры смягчают слизистую носовых проходов и стимулируют регенерацию. Если появление болячек сопровождается высокой температурой и гнойным процессом, от этого способа лечения придется отказаться.
Для паровых ингаляций нужно подготовить емкость с нагретой до +40…+45°С жидкостью, полотенце или простынь. Рекомендуется вдыхать пары настоев лекарственных растений антисептического и противовоспалительного действия: ромашки, шалфея, зверобоя, мяты, мелиссы, календулы, эвкалипта. Пропорции: 4-5 ст. л. на 1 л воды. Можно добавить 8-10 капель эфирных масел — шалфея, чайного дерева, мяты, цитрусовых или деревьев хвойных пород.
При необходимости подавить активность патогенной флоры применяют небулайзеры. Камеру ингалятора заправляют препаратами с антибиотиками, Аквалором и Аквамарисом, физиологическим раствором.
Промывание
Эти процедуры помогают очистить нос от корочек и скоплений слизи, очищают и санируют проходы. Лекарственные средства, используемые при манипуляциях: Мирамистин, Хлоргексидин, Аквамарис, Аквалор, Хьюмер.
Аптечные средства удобны, т.к. флаконы оборудованы специальными насадками. Чтобы прочистить носовой проход, достаточно сесть около раковины (или емкости, в которую будет стекать жидкость), слегка наклонить голову и нажать на крышку флакона со средством для промывания. Кратность процедур — 3-4 раза в сутки, чтобы не пересушить слизистую.
Чем лечить

Терапевтическая схема не ограничивается средствами местного применения. Некоторые формы болезни требуют длительного комплексного лечения. Например, постоянно рецидивирующий атрофический ринит, распространяющийся на хрящевые ткани, без операции устранить невозможно. Если болячки формируются из-за анатомических патологий или роста новообразований, тоже может потребоваться хирургическое вмешательство.
Препараты
Лекарства общего действия, которые используют при поражениях, вызванных внедрением патогенных микроорганизмов или вследствие аллергии:
- Антибиотики — назначает врач, в зависимости от вида болезнетворных штаммов.
- Противовирусные — Валацикловир, Ацикловир, Зовиракс, Виферон, Пенцикловир.
- Антигистаминные — против аллергии, раздражения, зуда и для уменьшения отека: Цетрин, Диазолин, Тавегил, Фенистил.
- Иммуностимуляторы — Циклоферон, Ликопид, настойка эхинацеи.
- Адаптогены — настойка женьшеня, Апилак, Пантокрин, Элеутерококк, Иммунал.
После лечения антибиотиками назначают Линекс, Бифиформ, Бифидумбактерин.
В терапевтическую схему могут вводить: сосудосуживающие капли, муколитические препараты, кортикостероиды в таблетках или в капельной форме для местного применения.
Физиотерапевтические процедуры
Для ускорения заживления повреждений на слизистой носа назначают физиолечение:
- С помощью лазера. Подавляется активность патогенной флоры, стимулируется заживление.
- Ультразвук. Волны глубоко проникают в органические ткани, снимают отечность и гиперемию.
- УФО. Помогает справиться с хроническими ринитами, подсушивает, устраняет гнойные процессы.
- Магнитотерапия. Влияет на кислотно-щелочной баланс, уменьшает проницаемость слизистой на клеточном уровне.
К процедурам для ускорения заживления относятся рефлексотерапия или иглоукалывание. На активные точки воздействуют с помощью электрических импульсов или специальных игл. Длительность лечения и виды манипуляций — только по назначению врача.
Лечение народными средствами

Домашние средства ускоряют эпителизацию слизистой носа, но, если поражение вызвано патогенными микроорганизмами, без противомикробной терапии не обойтись. Рецепты домашних средств против язвенных дефектов в носу:
- Для ускорения регенерации. Снять внутреннюю пленку с яичной скорлупы и налепить на болячку. Как только подсохнет, поменять.
- Для смягчения слизистой. Смазывают маслами — облепиховым или шиповника.
- Противовоспалительное воздействие. Тампоны, смоченные в настое календулы, ромашки, дубовой коры. 1 ст. л. компонента растительного происхождения заливают стаканом кипятка и 15 минут настаивают. Настой дубовой коры дополнительно кипятят 10 минут.
- При гнойных повреждениях. Тампоны, смоченные в антисептическом растворе. Для его приготовления используют соки чеснока, лука, алоэ, каланхоэ. Смешивают в пропорции 1:1 с кипяченой водой.
- Для быстрого заживления. Кипяченое оливковое масло смешивают с 3 ст. л. высушенных цветков календулы и 60 минут выдерживают на водяной бане. Остужают и наносят на рану.
Для повышения иммунитета рекомендуется пить чай из листьев малины и смородины, зверобоя, мелиссы, плодов шиповника.
Особенности лечения болячек в носу у ребенка
Факторы, вызывающие повреждения слизистой носа у детей, такие же, как у взрослых. Исключение — озена, это заболевание диагностируется в единичных случаях. Аналогично и лечение. Но существуют и некоторые особенности, которые учитываются при подборе терапевтической схемы:
- Травмы возникают намного чаще. Дети ковыряются в носу, вводят в ходы инородные тела. Механические повреждения, если они замечены сразу же, достаточно просто смазать зеленкой.
- Бытовые навыки только прививаются. Ребенок не умеет сморкаться, трет нос грязными руками, заносит инфекцию. Задача родителей — вовремя очищать носовые проходы, удалять скопление слизи и корочек. Их размягчают маслами — облепиховым, кипяченным подсолнечным или оливковым, а затем удаляют ватными палочками. Затем проводят промывание с помощью микроклизмы или шприца без иголки. Ребенка укладывают на бок, чтобы не захлебнулся.
- Реакции у детей ускоренные, по сравнению со взрослыми, агрессивное воздействие извне вызывает физиологический насморк — увеличение назальных отделений. Реакция возникает на резкие запахи, пересушенный воздух, аллергены, рассеянные в воздухе или попадающие в организм с пищей. Если не создать благоприятный микроклимат в помещении, где чаще всего находится ребенок, от болезней будет сложно избавиться. Условия для выздоровления — температура +18…+22°С и влажность 56-70%.
Препараты назначают по таким же принципам, как и взрослым, корректируя дозы и учитывая этиологию заболевания. Если родители замечают, что у ребенка постоянно в носу болячки, необходимо обратиться к врачу.
Профилактика
Чтобы не допустить появления в носу болячек, которые долго не заживают, необходимо нормализовать иммунитет. Соблюдать баланс между трудом и отдыхом, придерживаться здорового образа жизни, дополнить рацион витаминно-минеральным комплексом в таблетках или капсулах, в сезон эпидемий принимать иммунные препараты.
Нельзя трогать лицо грязными руками. При контактах с людьми с герпесом стараться избегать рукопожатий. При начале насморка промывать ноздри антисептическими растворами. При пересыхании слизистой смазывать ее специальными масляными средствами.
Вазомоторный ринит и болячки, которые долго не заживают, — достаточная причина обратиться к врачу. Повышенная выработка назального секрета нарушает кислотно-щелочной баланс полости носа, а язвенные дефекты могут быть симптомами специфических заболеваний, требующих специального лечения.
Источник
