Воспаление в илеоцекальном углу
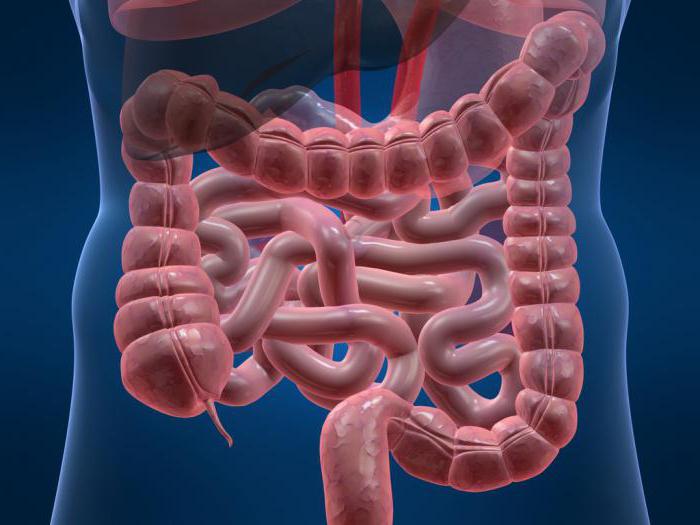
Илеоцекальный угол – это место возникновения весьма обширного количества болезней, что напрямую связано с анатомо-физиологическим строением данного отдела кишечника. Илеоцекальный сфинктер контролирует перемещение содержимого из тонкой кишки в толстую, а также делает невозможным его обратный заброс. Сфинктер можно описать как уплотнение мышц шириной, достигающей четырех сантиметров, которое формирует куполообразный сосок.
В рамках нормы не должны происходить забросы того, что находится в толстой кишке, в подвздошную. В илеоцекальном районе обильно размножаются миллионы микроорганизмов, которые являются главным образом представителями анаэробной флоры, где их содержание достигает девяносто процентов. Утрата замыкательной способности клапана приводит к излишнему обсеменению тонкой кишки бактериями.

Вероятны как комбинированные, так и изолированные вредоносные функции илеоцекального клапана, а кроме того, еще и слепой кишки, терминального отдела и червеобразного отростка. Разберемся, где расположен илеоцекальный угол и на что влияет его патология.
Болезни, свойственные илеоцекальному клапану
Самым известным недугом считается липоматоз. В процессе значительного увеличения объема жира в области подслизистого слоя стенки клапана уплотняются, а его просвет сужается. При проведении рентгенологического исследования в ряде случаев может предсказываться опухоль стенозирующая. При гистологическом исследовании удается обнаружить массивную инфильтрацию жировых тканей с отсутствием характерной для липомы капсулы.
Ретроградный пролапс
Ретроградный пролапс клапана илеоцекального определяется инвагинацией, а проще говоря, выпадением в свободную область слепой кишки ткани, создающей дефект наполнения при рентгенологическом обследовании. Диагноз в таком случае обычно уточняется при колоноскопии. При этом учитывается илеоцекальный угол, анатомия которого подробно рассматривается в нашей статье.

Эндометриоз
Эндометриоз, встречающийся в илеоцекальном клапане, обычно идет в совокупности с поражением слепой и подвздошной кишки. Также бывает, что можно встретить случаи изолированных поражений в таких ситуациях, когда в пределах клапана разрастается ткань, идентичная по своей функции и строению эндометрию. Наиболее часто встречающимися клиническими симптомами бывают поносы, боли, а позже возникает полная кишечная непроходимость. На фоне трансмурального поражения стенок тканей способны возникать кровотечения из прямой кишки в период менструаций. Зачастую проведение биопсии слизистой оболочки не позволяет установить диагноз при илеоскопии. Его удается установить лишь при лапароскопии с применением биопсии пораженной эндометриозом серозной оболочки кишечника, либо это может оказаться возможным при операционной биопсии. Очаги эндометриозной ткани выявляют микроскопически. Часто они образованы железами всевозможных величин и размеров, а иногда бывают чересчур расширенными и способными окружаться цитогенной стромой. Кисты и железы буквально усеяны равномерным цилиндрическим эпителием, который можно отнести к эндометриальному типу. Чем еще знаменит илеоцекальный угол кишечника?
В 1994 г. стал известен случай псевдоопухолевого геморрагического повреждения илеоцекального клапана, который развился после применения лечения амоксициллином. Эндоскопические, равно как и клинические, признаки недуга пропали сразу через несколько дней с момента отмены антибиотика.

Описание болезней илеоцекального угла организма
Самыми распространенными считаются воспалительные болезни, такие как, дизентерийный илеотифлит, иерсениозный и сальмонеллезный туберкулез, а также еще малоизвестный науке недуг, называющийся болезнью Крона или гранулематозным илеоколитом. К наиболее редко встречающимся болезням, при которых страдает илеоцекальный угол толстой кишки, приравнивают рак, актиномикоз и неходжкинскую лимфому.
В наши дни у населения снова довольно часто стал возникать туберкулез, в особенности его внелегочные формы. Во время кишечного туберкулеза страдает прежде всего илеоцекальная область. В сочетании с болью, возникающей в правом подвздошном районе, у большинства страдающих от недуга нарушается стул. На первом этапе заболевания часто встречается запор, который переходит в истощающий и длительный понос, обычно сопровождающийся кровью.
Если страдает илеоцекальный угол, увеличены лимфоузлы.

Трудность при постановке диагноза
Установить диагноз вначале заболевания достаточно трудно. Сначала проводят дифференциальный диагноз с раком слепой кишки, болезнью Крона, а также язвенным колитом. Обследование посредством рентгена дает шанс выявить деформацию слепой кишки, язвы, сужение просветов и псевдополипы. Наиболее информативным способом служит лапароскопия, позволяющая чаще находить туберкулезные бугорки и обызвествленные мезентериальные лимфатические узлы. Грамотной диагностике соответствует определение повышенной чувствительности больных к туберкулину, то есть пробы на Манту, а также лапароскопия и компьютерная томография. Как еще обследуют илеоцекальный угол и червеобразный отросток?
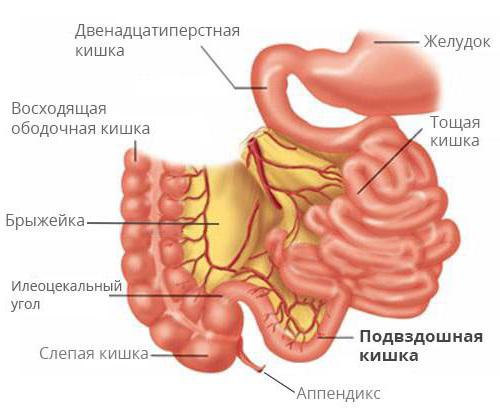
Методы диагностики и исследований указанной области
Для обследования состояния здоровья пациентов используют такие методики, как:
- рентгенологические исследования толстой и тонкой кишки;
- гистологическое исследование;
- колоноскопия;
- илеоскопия.
Илеоскопия с колоноскопией обладают рядом неоспоримых достоинств, потому как с их помощью есть возможность получить биопсионный материал. Гистологическому методу обследования приписывают решающую роль в диагностике большого числа патологий и дефектов илеоцекальной сферы. На данный момент, как и прежде, существенное место занимает рентгенологическая методика по проведению исследований илеоцекального района. Хотя при его применении зачастую проявляются некоторые трудности, которые связаны с тем, что:
- Во-первых, во время ретроградного контрастирования илеоцекальный клапан способен время от времени не раскрываться, а дистальный район кишки при этом остается практически недоступным для исследования.
- Во-вторых, в период перорального приема бариевой взвеси отдел подвздошной кишки обычно наполняется приблизительно спустя четыре часа, поэтому контрастирование слепой кишки часто бывает неудовлетворительным.
Плюс ко всему, при пероральном принятии бариевой взвеси довольно трудно определять недостаточность баугиниевой заслонки. Однако описанные методы оказываются довольно эффективными при их применении для диагностирования болезней терминального района подвздошной кишки.

УЗИ
Не менее важную роль в проведении диагностической оценки болезней, связанных с илеоцекальным углом, играет ультразвуковая методика обследований. Благодаря УЗИ довольно точно отслеживаются стандартные характеристики касательно болезни Крона, а также всяческие патологии, связанные с этим недугом.
В 1997 зарубежные исследователи предложили медицине допплерографию брыжеечной артерии для установления воспалительных процессов в илеоцекальном районе. В этих целях была применена дуплексная допплерультрасонография. Авторы зафиксировали, что количество, равно как и скорость течения, крови в области верхней брыжеечной артерии среди испытуемых с воспалительными процессами и патологиями в илеоцекальной области оказывались намного выше, чем среди пациентов контрольной группы.
Лапароскопия
Огромное значение в проведении диагностических исследований недугов илеоцекальной области имеет лапароскопия. В частности, ее роль становится особенно заметной на фоне распознавания кишечного или, можно сказать, экстрагенитального эндометриоза, кроме того, болезни Крона, эозинофильного илеита, туберкулеза и мезентериальных лимфатических узлов, а также актиномикоза и хронического аппендицита.

Другие болезни этой области
Таким образом, подробное и тщательное изучение литературы последних лет выявило существование еще нескольких десятков болезней илеоцекальной области. Большинство существующих на данный момент научных работ посвящены воспалительным процессам, а именно терминальным илеитам, а также острому хроническому аппендициту и болезни Крона. К сожалению, еще не хватает достаточных сведений о функциональных болезнях илеоцекального угла, в особенности дисфункции и патологичности соответствующего клапана.
Заключение
Отсутствуют работы касательно дифференциальных диагностических болезней данного отдела кишечника. В соответствии с этим, последующее изучение любых вопросов, связанных с изучением болезней, которые проходят с изнуряющими болями в правой подвздошной области, вызывает определенный высоконаучный интерес для всех клиник, осуществляющих свою деятельность по подробному и тщательному изучению внутренних болезней.
Источник
Илеоколит – это одновременное поражение подвздошной и толстой кишки. Воспалительный процесс выявляется преимущественно у молодых мужчин 20-40 лет. Заболевание сложно диагностируется, поскольку тонкий кишечник практически недоступен для эндоскопического исследования. В лечении применяются консервативные методы. К хирургическому вмешательству прибегают только при развитии опасных для жизни состояний.
Симптомы
Течение заболевания может быть острым и хроническим. Острая форма проявляется яркой симптоматикой. Болезнь наступает внезапно на фоне полного благополучия и зачастую связана с проникновением болезнетворных микроорганизмов. Симптоматика хронического илеоколита не всегда выражена. Возможно стертое течение патологии.
Кишечные проявления
Илеоколит редко бывает изолированной патологией. При обследовании обычно выявляется сочетанное поражение дистальных отделов тощей кишки, подвздошной, слепой и ободочной кишки. Симптоматика неспецифична и встречается при других заболеваниях пищеварительного тракта. Течение болезни определяется тем, какая часть кишечника поражена больше.
Признаки острого илеоколита:
- умеренные и выраженные боли в правой подвздошной области и вокруг пупка;
- тяжесть в животе;
- вздутие живота;
- урчание;
- метеоризм;
- жидкий и частый стул;
- возможно повышение температуры тела.
При сочетанном поражении желудка и начальных отделов тонкой кишки появляется тошнота и рвота.
Признаки хронического илеоколита:
- умеренные и слабые боли в правой подвздошной области и у пупка;
- разлитая боль по всему животу;
- дискомфорт справа и вокруг пупка, ощущение тяжести;
- вздутие живота и метеоризм;
- водянистый стул сразу после приема пищи;
- примеси слизи в стуле.
Характерным примером хронического илеоколита является болезнь Крона. При этой патологии поражаются различные отделы пищеварительного тракта – от пищевода до прямой кишки, но чаще процесс локализуется в терминальных отделах тонкого кишечника и начальных толстого. Болезнь сопровождается появлением болей в животе, метеоризмом, диареей. Для болезни Крона характерны и внекишечные проявления. Прогноз благоприятный только при адекватной терапии. Назначенное лечение не приводит к полному выздоровлению, но облегчает жизнь больного и устраняет неприятную симптоматику.
Внекишечные проявления
Общая симптоматика характерна для хронического илеоколита. На фоне заболевания нарушается всасывание пищи. Организм страдает от нехватки питательных веществ, витаминов и минералов. Возникают такие симптомы:
- общая немотивированная слабость;
- головные боли;
- приступы головокружения;
- бледность кожи и слизистых оболочек (на фоне сопутствующей анемии);
- снижение внимания и памяти;
- тревожность и раздражительность;
- слабость мышц;
- снижение веса.
Причины и факторы риска
По причине возникновения илеоколит делится на несколько групп:
- Инфекционный. При обследовании чаще выявляется иерсиниоз, ротавирусная инфекция. Возможно поражение другими бактериями, грибами и вирусами.
- Паразитарный. К развитию илеоколита ведут лямблии и некоторые другие паразиты.
- Медикаментозный. Возникает на фоне нерационального приема лекарственных средств.
- Токсический. Наблюдается при отравлении солями тяжелых металлов, на фоне алкоголизма.
- Послеоперационный. Формируется как осложнение после операции на органах брюшной полости.
Факторы риска:
- снижение иммунитета;
- хронические заболевания пищеварительного тракта;
- перенесенные операции на органах пищеварительного тракта;
- прием медикаментов, проходящих через кишечник;
- работа на вредном производстве;
- контакт с животными – фактор риска глистной инвазии;
- несоблюдение правил личной гигиены.
Методы диагностики
При появлении первых признаков патологии нужно обратиться к терапевту. Врач проведет первичное обследование, после чего направит к гастроэнтерологу. По показаниям привлекаются другие узкие специалисты. Острая форма заболевания с ярко выраженными симптомами – повод для вызова бригады скорой помощи.
Схема обследования:
Лечение
Лечение илеоколита преимущественно консервативное. Хирургическая операция показана при развитии кровотечения, выявлении новообразований или иных состояний, опасных для жизни.
Лечение острого формы заболевания проводится в стационаре. В схему терапии входит:
- Диета. В первые сутки разрешено только питье. Рекомендуются глюкозо-солевые растворы для восполнения запасов жидкости. При улучшении состояния рацион расширяется за счет протертых блюд, супов-пюре. Постепенно вводится отварное мясо, каши. После стихания острого процесса пациент возвращается к привычному режиму питания.
- Терапия, направленная на устранение причины заболевания. Назначаются антибактериальные или противогрибковые средства. После основного курса терапии показаны пробиотики для восстановления микрофлоры.
- Симптоматические средства. Назначаются адсорбенты для выведения токсинов, ферменты для улучшения работы кишечника и другие препараты по показаниям.
Лечение хронического илеоколита проводится в амбулаторных условиях. Госпитализация в стационар показана при тяжелом обострении болезни. В терапии хронической патологии особое внимание уделяется диете. Подбор медикаментов проводится с учетом выявленной причины илеоколита, возраста пациента и наличия сопутствующих заболеваний.
Диета
Общие принципы питания:
- Дробное и частое питание: 5-6 раз в день. Объем порций уменьшается на 1/3-1/2.
- Отказ от блюд, провоцирующих перистальтику кишечника: жареных, острых, жирных. Рекомендуется ограничить употребление пряностей, приправ, соусов.
- Приоритет пище, приготовленной на пару или отваренной.
- Достаточное питье. Если нет патологии почек и сердца, нужно пить до 1,5 литров жидкости в сутки.
Список рекомендованных и запрещенных продуктов представлен в таблице. Он может меняться в зависимости от выявленной причины заболевания и индивидуальной переносимости.
| Рекомендованные продукты | Не рекомендованные продукты |
|
|
Медикаментозная терапия
В лечении хронического илеоколита применяются такие средства:
- Антибиотики и противогрибковые средства. Рекомендованы при обострении процесса и выявлении инфекционного очага.
- Противогельминтные средства. Показаны при обнаружении паразитов. Назначаются курсом с обязательным контролем результата.
- Ферментные препараты. Рекомендованы курсами или пожизненно для восстановления нормальной работы кишечника.
- Адсорбенты. Применяются при обострении для выведения продуктов обмена.
- Пробиотики. Препараты для восстановления микрофлоры назначаются курсами, в том числе после лечения антибиотиками.
- Витамины. Рекомендованы зимой и весной для поддержания иммунитета, улучшения работы пищеварительного тракта. Летом и ранней осенью в рацион добавляются природные источники витаминов – фрукты, овощи, ягоды, зелень.
- Симптоматические средства для устранения диареи, метеоризма и др.
Возможные осложнения и прогноз для жизни
Без лечения болезнь ведет к развитию осложнений:
- изъязвление кишечника на фоне язвенного илеоколита;
- кишечное кровотечение;
- сбой в функционировании других отделов пищеварительного тракта;
- дисбактериоз;
- нарушение работы внутренних органов на фоне гиповитаминоза.
При своевременном выявлении илеоколита прогноз благоприятный. Соблюдение диеты и поддерживающая медикаментозная терапия позволяют избавиться от негативных симптомов болезни и снизить частоту обострений.
Профилактика
Общие рекомендации по предупреждению заболевания:
- Рациональное питание: соблюдение режима, отказ от переедания, ограничение соли, жирной и жареной пищи, острых приправ.
- Питьевой режим: до 1,5 литров жидкости в сутки.
- Двигательная активность. Регулярные физические нагрузки улучшают работу пищеварительного тракта.
- Отказ о курения и злоупотребления алкоголем.
- Рациональное лечение заболеваний желудка, кишечника, печени и желчного пузыря.
Источник
Недостаточность баугиниевой заслонки — это органическая или функциональная несостоятельность илеоцекального клапана, приводящая к забросу содержимого толстой кишки в тонкую. Проявляется болью справа в подвздошной области, усиливающейся после обильного приема тяжелой пищи, диспепсией, сероватым налетом на языке и признаками интоксикации. Диагностируется с помощью копрограммы, бактериального исследования кала, ирригоскопии и капсульной эндоскопии. Для лечения используют препараты магния и антибактериальные средства. При терапевтически резистентных состояниях проводят баугинопластику.
Общие сведения
Илеоцекальный клапан представляет собой горизонтальное сомкнутое губовидное анатомическое образование длиной от 25 до 28 мм в месте соединения подвздошной кишки со слепой. Иногда он бывает полуоткрыто-щелевидным, округлым или представлен возвышением за счет инвагинации тонкого кишечника в толстый. Рефлекторное ритмичное раскрытие и закрытие баугиниевой заслонки обеспечивает пассаж до 4 л тонкокишечного химуса в слепую кишку. В норме клапан является арефлюксным, разделяет тонко- и толстокишечные биотопы, физиологические и экологические характеристики которых существенно отличаются. При недостаточности баугиниевой заслонки возникает клиническая картина цекоилеального рефлюкса.
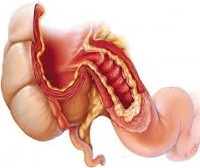
Недостаточность баугиниевой заслонки
Причины
Развитие заболевания может быть обусловлено как анатомическими особенностями илеоцекального перехода (первичное нарушение запирательной функции), так и патологическими процессами в этом участке пищеварительного тракта (вторичное расстройство). Специалисты в сфере клинической проктологии называют следующие основные причины недостаточности баугиниевой заслонки:
- Врожденные аномалии илеоцекального клапана. Анатомический дефект баугиниевой заслонки обычно имеет дизонтогенетическое происхождение. Формирование ее верхней и нижней губ может нарушаться из-за тератогенного воздействия внутриутробных вирусных инфекций, радиации и эмбриотоксических химических веществ в критические периоды созревания кишечника на 8-20 неделях гестации.
- Недифференцированная дисплазия соединительной ткани. Недостаточность запирательной функции баугиниевой заслонки провоцируется наличием в кишечной стенке соединительнотканных волокон с измененной структурой. Коллагенопатии обычно являются наследственными и носят системный характер, также проявляются искривлениями позвоночника, плоскостопием, варикозной болезнью, миопией и др.
- Воспаления тонкого и толстого кишечника. Нарушение сократительной способности илеоцекального перехода ассоциируется с инфекционными и неинфекционными энтеритами, колитами и воспалительным поражением баугиниевой заслонки (баугинитом). При воспалительных процессах недостаточность запирательной заслонки связана с инфильтрацией кишечной стенки клеточными элементами, локальными фиброзными и склеротическими изменениями.
- Растяжение баугиниевой заслонки. Функциональная несостоятельность клапана, разделяющего подвздошную и слепую кишку, отмечается при копростазе и повышении давления в толстом кишечнике. Недостаточность илеоцекальной заслонки из-за механической дилатации возникает внезапно (при острой толстокишечной непроходимости) или нарастает постепенно (при долихоколоне, болезни Гиршпрунга).
- Оперативные вмешательства. Ятрогенные варианты заболевания наблюдаются при повреждении баугиниевого клапана, связанном с нарушениями хирургической техники во время операций на тонкой и толстой кишке. Кроме того, нормальная сократительная способность кишечника в зоне перехода может утрачиваться из-за развития спаечной болезни после аппендицита, правостороннего аднексита и перитонита.
Патогенез
Механизм развития илеоцекальной клапанной недостаточности зависит от причин, спровоцировавших заболевание. При врожденных дефектах и механической дилатации заслонки переход между подвздошной и слепой кишками временно или постоянно зияет. У больных с соединительнотканной дисплазией определяется повышенная эластичность волокнистых структур, что снижает устойчивость клапана к давлению содержимого толстого кишечника. Для воспалительных и послеоперационных расстройств характерно нарушение сократимости кишечной стенки.
Дальнейший патогенез обусловлен забросом толстокишечного содержимого в подвздошную кишку, ее колонизацией чужеродной флорой, бродильными и гнилостными процессами. Избыточный бактериальный рост способствует развитию хронического энтероколита. Под влиянием всасывающихся продуктов жизнедеятельности интенсивно размножающейся кишечной микрофлоры возникает аутоинтоксикация, снижается иммунная реактивность, повышается аллергическая готовность организма. В наиболее тяжелых случаях запускается каскад восходящих рефлюксов ЖКТ.
Симптомы
Чаще всего клиническая картина недостаточности баугиниевой заслонки развивается постепенно на фоне других патологий пищеварительного тракта. Пациенты жалуются на боли в правой подвздошной области, которые могут усиливаться после приема больших количеств тяжелой пищи. Для заболевания характерно появление диспепсических симптомов: отрыжки с неприятным гнилостным запахом, метеоризма, дискомфорта в эпигастральной области. Язык больных обложен сероватым налетом.
Другую группу признаков составляют внекишечные симптомы, возникающие вследствие функциональной недостаточности кишечника. О наличии анемии свидетельствует бледность кожи и видимых слизистых оболочек, частые головные боли и головокружения, одышка при физической нагрузке. При длительном течении болезни отмечается значительная потеря массы тела. Нарушения общего состояния представлены снижением работоспособности, депрессивными состояниями и повышенной утомляемостью.
Осложнения
В 100% случаев при нарушении запирательной способности баугиниевой заслонки наблюдается синдром избыточного бактериального роста (СИБР), который возникает вследствие постоянного заброса толстокишечных каловых масс в полость подвздошной кишки. Это приводит к формированию хронического энтероколита, который отличается высокой резистентностью к проводимой медикаментозной терапии. При этом у пациентов отмечается лиентерея, стеаторея и постоянное вздутие живота.
При недостаточности илеоцекальной заслонки и воспалении слизистой оболочки нарушаются процессы переваривания и всасывания питательных веществ. У больных наблюдается прогрессирующая потеря веса, гипопротеинемические отеки и симптомы гиповитаминоза. Зачастую выявляются различные формы дефицитных анемий. Наиболее тяжелое осложнение патологии — проникновение микробной флоры через ишемизированную стенку кишечника в брюшную полость с формированием перитонита.
Диагностика
Постановка диагноза при возможной недостаточности баугиниевой заслонки зачастую затруднена, что обусловлено редкой встречаемостью заболевания и трудностями при инструментальном обследовании больных. Верификация патологии предполагает проведение полной лабораторно-инструментальной диагностики для установления степени поражения илеоцекального клапана и наличия осложнений. Наиболее информативными являются:
- Исследование кала. В копрограмме обнаруживают непереваренные частицы пищи, большое количество мышечных волокон и зерен крахмала. Кислая реакция каловых масс свидетельствует об остром воспалительном процессе в баугиниевой заслонке. Также необходим бактериологический посев испражнений для определения патогенной бактериальной флоры.
- Ретроградная рентгенография кишечника. Высокую информативность у больных, страдающих недостаточностью илеоцекальной заслонки, имеет ирригоскопия с двойным контрастированием. Во время исследования выявляется рефлюкс контрастного вещества в просвет подвздошной кишки, деформация контуров в месте тонкотолстокишечного перехода.
- Видеоэндоскопическое исследование кишечника. Капсульная эндоскопия используется для изучения состояния труднодоступных участков тонкого кишечника. По результатам выполненных снимков просвета тонкой кишки оценивается состояние слизистой оболочки, наличие деформации баугиниевого клапана, признаки воспалительного процесса.
В общем анализе крови наблюдаются симптомы неспецифического воспаления – повышение уровня лейкоцитов и СОЭ. В биохимическом анализе крови может обнаруживаться снижение уровня общего белка, диспротеинемия. В сложных случаях выполняют посев аспиратов тонкой кишки. Для подтверждения СИБР проводят различные дыхательные тесты с меченными углеродом дисахаридами.
В первую очередь несостоятельность илеоцекальной заслонки дифференцируют с воспалением клапана. Эти заболевания характеризуются сходной клинико-инструментальной картиной, но в случае баугинита при ирригографии не определяются признаки заброса контрастного вещества из слепой кишки. При обострении недостаточности клапана необходимо проводить дифференциальную диагностику с острым аппендицитом. Для обследования пациента кроме проктолога по показаниям привлекают гастроэнтеролога и хирурга.
Лечение недостаточности баугиниевой заслонки
При разработке тактики ведения больного учитывают причины заболевания и выраженность клинической симптоматики. При отсутствии грубых анатомических изменений в области подвздошно-слепокишечного перехода возможна консервативная терапия с назначением медикаментов, влияющих на отдельные звенья патогенеза. Схема лечения может включать такие лекарственные средства, как:
- Оротовая соль магния. Использование препарата показано при первичной несостоятельности заслонки на фоне соединительнотканной дисплазии. Поступление ионов магния в удобной для усвоения форме восполняет магниевый дефицит, характерный для наследственной коллагенопатии, улучшает способность фибробластов к синтезу полноценного коллагена.
- Антибиотики. При дисбиозе, вызванном синдромом избыточного роста толстокишечных бактерий, чаще всего назначают полусинтетические производные рифампицина. Элиминация патогенной микрофлоры способствует уменьшению аутоинтоксикации организма. Пациентам с хроническими кишечными инфекциями антибиотикотерапию проводят с учетом чувствительности микрофлоры.
При терапевтической резистентности функционального расстройства, недостаточности, вызванной грубыми врожденными или приобретенными анатомическими изменениями баугиниевой заслонки, применяют хирургические методы коррекции. Операцией выбора является баугинопластика, в ходе которой арефлюксность илеоцекального перехода обеспечивается за счет формирования новых межкишечных взаимоотношений.
Прогноз и профилактика
Исход зависит от степени органического дефекта баугиниевой заслонки и своевременности выявления патологии. Прогноз относительно благоприятный для пациентов, которым в ранние сроки было проведено хирургическое лечение недостаточности илеоцекального клапана (эффективность операции достигает 87%). Для профилактики болезни необходима ранняя диагностика и адекватная терапия воспалительных заболеваний пищеварительного тракта. Больным рекомендовано следить за режимом питания, включать в рацион блюда, богатые растительной клетчаткой.
Литература 1. Сфинктерно-клапанные аппараты и рефлюксы пищеварительной системы. Учебно-методическое пособие / Мартынов В.Л., Мухин А.С., Рулев В.Н., Колчин Д.Г., Храмов С.В. – 2009/ 2. Рефлюксы пищеварительного тракта и их хирургическая коррекция. Автореферат диссертации / Мартынов В.Л. — 2006. 3. Недостаточность баугиниевой заслонки как причина синдрома избыточного бактериального роста тонкой кишки / Мартынов В.Л,, Хайрдинов А.Х., Казарина Н.В. // Медицинский альманах – 2015 – №1. | Код МКБ-10 K59.8 |
Недостаточность баугиниевой заслонки – лечение в Москве
Источник
