Воспаление в кишечнике может давать температуру

1355 просмотров
15 декабря 2020
Добрый день! Мне 56 лет. Пол женский. Периодически ,1-2р/месяц боли ниже пупка при этом может подыматься температура до 37.
По обследованиям: несколько дивертикулов стенки сигмовидной кишки, гепатоз печени. Анализы крови в норме, кроме С-реактивного белка= 11 (норма 0-5) и мочевой кислоты =0,45 (0,15-0,35). Моча в норме. В кале есть непереваренные волокна, остальное без отклонений, крови нет. Прошу сориентировать, что мне стоит предпринять? Сейчас сложно попасть к кому-то очно. Спасибо
Возраст: 56
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Инфекционист
Здравствуйте! У вас не исключается дивертикулит.Желательно сделать колоноскопию для уточнения состояния толстой кишки.По результатам решать вопрос о лечении.
Пока применяйте Тримедат.
Марина, 15 декабря 2020
Клиент
Нина, спасибо. У меня есть результаты КТ брюшной полости. Колоноскопии я очень боюсь
Инфекционист
Онколог, Хирург
Здравствуйте, дивертикулы могут давать такую клинику. От самих дивертикулов ни одно лекарство вас не спасет, тут очень важно чтобы у вас не было запоров и стараться надо чтобы стул был мягковат, чтобы тугой кал не забивал дивертикклы и не траамировал их, тогда и болей не будет. Можно в моменты приступа пить ношпу или дюспаталин.
Марина, 15 декабря 2020
Клиент
Татьяна, Нина, спасибо. Дюспаталин помогает – я это заметила
Гастроэнтеролог
Здравствуйте. проведите лечение: Цефтриаксон 1,0 2 раза в день внутримышечно -10 дней+ метронидазол 500 мг через 8 часов -10 дней. тримебутин 100-200мг 3 раза в день за 30 минут до еды-1 месяц.Ребагит 100мг 3 раза в день с едой-2 месяца.
Марина, 15 декабря 2020
Клиент
Инесса, такое серьезное лечение. Можно объяснить подробнее почему? У меня есть копрология кала, там ничего страшного
Гастроэнтеролог
Так у вас и серьезное-дивертикулит с температурой.
Марина, 15 декабря 2020
Клиент
Инесса, антибиотики помогут? И там еще препараты, которые я не знаю.
Гастроэнтеролог
Гастроэнтеролог
Сделать надо узи кишечника и посмотреть нет ли инфильтрата. или дивертикулита кишечника.
При дивертикулярной болезни Три месяца подряд по 7 дней необходимо пропить препарат альфа нормикс по 400 мг 2 раза в день до еды+пробиолог срк 1 кап 1 раз в день 1 мес
Марина, 15 декабря 2020
Клиент
Елена, спасибо. У меня есть результаты КТ брюшной полости. Про советуемые вами средства почитаю
Гастроэнтеролог
Гастроэнтеролог
Гастроэнтеролог, Терапевт
Здравствуйте! Дивертикулит может давать подобную симптоматику! Избегайте запоров!
Для начала Проведите узи кишечника, после этого решать вопрос о проведении колоноскопии!
Здоровья вам!
Марина, 15 декабря 2020
Клиент
Татьяна, спасибо. У меня есть результаты КТ брюшной полости. Колоноскопии я очень боюсь
Гастроэнтеролог, Терапевт
Марина, 15 декабря 2020
Клиент
Гастроэнтеролог
Здравствуйте! Проблемы со стулом есть? УЗИ брюшной полости делали?
Марина, 15 декабря 2020
Клиент
Марина, делала КТ. прикрепила. Проблем со стулом сейчас практически нет или очень редко.
Педиатр
Здравствуйте нужно сделать колоноскопию
Гастроэнтеролог
Биохимический (АСТ, АЛТ. ЩФ, ГГТП. амилаза, глюкоза, холестерин, билирубин, о. белок, , СРБ) анализ крови, копрограмму делали?
Марина, 15 декабря 2020
Клиент
Марина, загрузила анализы. Глюкоза 5,4. холестерин общий 5,19, ЛПВП – 1,34, ЛПНП -3,20. Белок общий 76
Гастроэнтеролог
Начните прием Эрсефурила 200мг по 2 табл 2 раза в день после еды 10 дней. Затем – Пробиолог по 1 капс 2 раза в день во время еды 2-3 недели. Здоровья Вам и удачи!
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Алкоголизм
6 января 2018
Татьяна, Бугуруслан
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Кишечник является частью желудочно-кишечного тракта человека. Он состоит из двенадцатиперстной кишки, тонкого и толстого кишечника. Основная его функция – это переваривание пищи с помощью пищеварительных ферментов до более простых соединений и их всасывание в кровь. Различные факторы могут приводить к нарушению функции слизистой оболочки кишечника и ее воспалению.
Воспаление кишечника представляет собой собирательный термин, который характеризует наличие воспалительного процесса в слизистой оболочке одного или нескольких отделов кишечника. По частоте это состояние занимает 2-е место от всех болезней желудочно-кишечного тракта, с одинаковой частотой встречается у людей обоих полов и всех возрастных категорий
Причины возникновения
Воспаление в кишечнике может развиваться в результате воздействия множества различных причин, для удобства все они разделены на несколько основных групп:
• инфекции – воспаление вызывают бактерии (кишечная палочка, сальмонеллы, шигеллы), вирусы (ротавирус) или простейшие (амебная дизентерия);
• паразитирование гельминтов (глистов);
• аутоиммунные процессы – состояние, при котором иммунная система воспринимает клетки слизистой оболочки кишечника как чужеродные и вырабатывает антитела к ним, которые и вызывают воспаление (неспецифический язвенный колит, болезнь Крона);
• генетическая предрасположенность – некоторые воспалительные заболевания кишечника и врожденная недостаточность пищеварительных ферментов передаются наследственно от родителей детям;
• погрешности в диете – переедание, злоупотребление жирной, копченой, жареной, острой пищей может приводить к воспалению любого участка желудочно-кишечного тракта, особенно его верхних отделов – двенадцатиперстной кишки и тонкого кишечника;
• недостаточное кровообращение в сосудах стенок кишечника в результате атеросклеротических изменений и сужения артериального русла;
• нарушение нормальной микрофлоры кишечника – преобладание условно-патогенной флоры приводит к воспалительным процессам в слизистой оболочке.
Механизм развития воспаления связан с тем, что в результате воздействия повреждающего фактора, происходит гибель клеток слизистой оболочки, усиливается кровоснабжение участка (гиперемия), возникает боль и нарушение функции (клетки воспаленного участка не секретируют ферменты, прекращается всасывание питательных веществ).
Классификация
Воспаление кишечника разделяется на несколько видов, в зависимости от локализации воспаления, длительности процесса и причин возникновения.
По локализации процесса воспаление кишечника разделяется на такие виды:
1. воспаление 12-перстной кишки (дуоденит) – процесс развивается в начальном отделе тонкого кишечника, отдельно выделяют воспаление луковицы двенадцатиперстной кишки (место перехода желудка в тонкий кишечник);
2. воспаление тонкого кишечника (энтерит) – может быть воспаление на ограниченном участке, но чаще бывает на протяжении всего тонкого кишечника;
3. воспаление толстого кишечника (колит) – бывает как при инфекциях, так и при аутоиммунных процессах, воспаление обычно возникает на протяжении всего толстого кишечника.
По длительности процесса выделяют:
• острое воспаление – период времени, при котором развивается воспаление, не превышает 1-го месяца;
• хроническое воспаление – процесс длится от полугода и дольше.
По причинному фактору все воспалительные процессы в кишечнике разделяются на 2 группы:
• инфекционные – причиной является любой инфекционный возбудитель (чаще всего бактерии), эти воспалительные процессы еще называются острыми кишечными инфекциями;
• неинфекционные – все остальные причинные факторы (аутоиммунные процессы, наследственные генетические факторы, погрешности в диете, и пр.).
Симптомы воспаления кишечника
Для воспалительных заболеваний кишечника характерны ряд общих симптомов, которые не зависят от локализации процесса и причин возникновения:
• боль в животе – характер давящий или распирающий, без четкой локализации, возникновение боли связано со спазмом гладких мышц стенок кишечника;
• тошнота – указывает на воспаление тонкого кишечника или двенадцатиперстной кишки, возникает после употребления пищи;
• рвота – бывает при воспалении в верхних отделах кишечника после приема пищи, обычно ровота приносит облегчение;
• вздутие живота – обусловлено повышенным образованием газов вследствие недостаточности пищеварительных ферментов при воспалении в тонком кишечнике;
• неустойчивый стул – может быть послабление стула, вплоть до развития диареи (острая кишечная инфекция), воспаление толстого кишечника чаще сопровождается склонностью к запорам;
• похудание – результат недостаточного всасывания питательных веществ из тонкого кишечника;
• анемия (малокровие) – снижение содержания гемоглобина в крови вследствие недостаточного поступления железа в организм из воспаленного кишечника.
Диагностика заболеваний
Диагностика проводится для уточнения диагноза, причины и локализации воспаления. Для этого используются такие дополнительные методы лабораторного и инструментального обследования:
• клинический анализ крови – повышение скорости оседания эритроцитов (СОЭ) и количества лейкоцитов позволяет заподозрить наличие воспалительного процесса в организме;
• копрограмма – лабораторное исследование кала дает возможность оценить функцию кишечника, выявить недостаточность пищеварительных ферментов (по непереваренным остаткам пищевых волокон);
• бактериологическое исследование кала – исследование кала на наличие бактерий, их идентификации и определения чувствительности к антибиотикам для выбора адекватного лечения;
• фиброэзофагогастродуоденоскопия (ФЭГДС) – эндоскопическое обследование слизистой оболочки желудка и двенадцатиперстной кишки с помощью оптоволоконной трубки с камерой и освещением, при необходимости есть возможность взять кусочек слизистой оболочки для гистологического исследования (биопсия);
• колоноскопия – принцип тот же, что и ФЭГДС, только датчик вводится не через рот, а через задний проход, обследуется толстый кишечник, оценивается состояние слизистой оболочки, локализация воспаления;
• видеокапсульная эндоскопия – современный метод обследования кишечника, при котором пациент проглатывает капсулу с освещением и камерой, капсула проходит через все отделы кишечника в течении суток, информация передается посредством радиоволн на компьютер, позволяет оценить состояние слизистой оболочки всего кишечника.
Чем и как лечить воспаление кишечника?
Лечение воспаления кишечника является комплексным и включает несколько направлений в терапии:
• Этиотропная терапия направлена на исключение причины воспаления. Для уничтожения бактерий используются антибиотики. Иммунодепрессанты (препараты, снижающие активность иммунной системы) необходимы при аутоиммунном воспалении. Для уничтожения гельминтов принимаются противоглистные средства – пиперазин, альбендазол.
• Диета при воспалении кишечника является основополагающим фактором в успешном лечении, используется меню, которое максимально снижает нагрузку на воспаленную слизистую оболочку. Рекомендуются такие продукты – нежирные сорта мяса, курица, овощи и фрукты, черный хлеб, нежирные молочные продукты. Все блюда готовятся на пару или варятся, их нельзя жарить, коптить или готовить на открытом огне.
• Патогенетическая терапия используется для того, чтобы снять воспаление, применяются противовоспалительные средства и сорбенты, которые связывают токсины, находящиеся в просвете кишечника. Для уменьшения нагрузки на кишечник и создания функционального покоя, используются ферментные препараты, которые содержат пищеварительные ферменты – панкреатин, мезим.
• Симптоматическая терапия помогает облегчить состояние больного, снять болевые ощущения с помощью спазмолитиков (препараты, снимающие спазм кишечника – но-шпа), обезболивающие. Для уменьшения вздутия принимают пеногасители – эспумизан.
Следует помнить, что в большинстве случаев хроническое воспаление тонкого кишечника может быть вызвано погрешностями в диете, поэтому рекомендации в отношении питания полезны не только для лечения, но и для профилактики воспаления кишечника.
Источник
Под синдромом раздраженного кишечника (СРК, спастическая толстая кишка) понимают тип расстройства работы желудочно-кишечного тракта, проявления и признаки которого включают: боль в животе, учащение позывов к дефекации, увеличение газообразования, вздутие живота, спазмы, пищевую непереносимость.
Что подразумевают под синдромом раздраженного кишечника?
Синдром РК представляет собой функциональное расстройство ЖКТ, характеризующееся изменениями в функционировании группы органов, приводящими к набору симптомов, называемых СРК. Это означает, что это проблема с подвижностью кишечника, а не какое-либо повреждение тканей пищеварительной системы. Патология может возникать как у взрослых, так и у детей.
В прошлом этот синдром также называли: спастической кишкой, функциональным заболеванием кишечника, колитом, нервной кишкой.
СРК относится к группе наиболее распространенных заболеваний, которыми страдают не менее 20% населения всего мира. Патология диагностируется преимущественно у женщин 30-40 лет.
![]() Синдром РК
Синдром РК
Причины развития синдрома раздраженного кишечника
Точная причина развития синдрома раздраженного кишечника неизвестна. Считается, что это заболевание связано с рядом факторов, в том числе:
- с изменением моторики желудочно-кишечного тракта;
- аномальными сигналами нервной системы;
- повышенной чувствительностью к боли;
- пищевой непереносимостью.
Ниже перечислены факторы риска, которые, как считается, вызывают СРК:
- Аномальные движения толстой кишки и тонкой кишки (слишком быстрые или медленные или слишком активные).
- Повышенная чувствительность к боли, вызванной полным кишечником или накопившимися газами.
- Чувствительность к пище, возможно, вызванная плохой абсорбцией сахара или кислот в пище.
- Гастроэнтерит (желудочный грипп) – вирусная или бактериальная инфекция желудка или кишечника.
- Психологические нарушения, к которым относятся тревога или депрессия, наблюдаются у многих с СРК, хотя доказательств, что эти состояния служат прямой причиной синдрома не обнаружено.
Дисбаланс репродуктивных гормонов или нейротрансмиттеров.
Генетика считается возможной причиной СРК, но до сих пор эта наследственная связь не доказана.
Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования. Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита.
- У женщин возможно более тяжелое течение менструации.
Вздутие
Потеря аппетита
Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Диагноз СРК основан на продолжительности не менее шести месяцев и частоте признаков и симптомов – не менее трех раз в месяц.
Синдром раздраженного кишечника с диареей и с запором
К наиболее распространенным проявлениям синдрома РК с диареей относятся:
- частый стул;
- ощущение невозможности опорожнения кишечника во время дефекации;
- тошнота.
Дополнительные признаки и симптомы:
- газообразование;
- боль/дискомфорт в животе;
- внезапные позывы к испражнениям;
- жидкий стул.
К наиболее распространенным проявлениям синдрома РК с запором относятся:
- редкий стул;
- напряжение во время дефекации;
- ощущение неполного опорожнения кишечника во время дефекации;
- ощущение невозможности испражнения;
- боль;
- чрезмерное газообразование.
![]() Синдром раздраженного кишечника с запором
Синдром раздраженного кишечника с запором
В чем отличие между синдромом раздраженного кишечника и воспалением кишечника
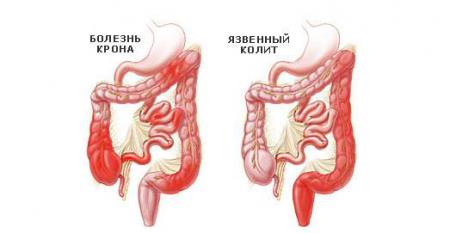
Несмотря на то что синдром РК и ВЗК – воспалительные заболевания кишечника, и они могут иметь сходные проявления: боли в животе, срочные испражнения, диарею, однако это разные патологии.
Воспаление кишечника (ВЗК) – это группа отдельных заболеваний, которая включает такие патологии, как язвенный колит и болезнь Крона, являющиеся более тяжелым состоянием.
Синдром РК считается функциональным расстройством ЖКТ, поскольку присутствует нарушение функции кишечника. Это группа симптомов, а не болезнь сама по себе, поэтому она называется «синдромом» и считается менее серьезной, чем ВЗК.
Синдром раздраженной кишки не вызывает сильного воспаления (в отличие от ВЗК), и не приводит к необратимому повреждению кишечника, кишечному кровотечению, ректальному кровотечению, язве или другим серьезным осложнениям, которые часто наблюдаются при ВЗК.
В чем отличие между СРК и синдромом избыточного роста бактерий в тонкой кишке
Избыточный рост бактерий (SIBO) в тонкой кишке считается одним из факторов, который может вызвать симптомы синдрома РК. Следует отметить, что медицинские данные исследований SIBO противоречивы.
Некоторые исследования показывают увеличение производства газа кишечными бактериями как причину боли и вздутия живота при СРК. Тем не менее другие исследования, проведенные для определения того, является ли SIBO причиной СРК и помогает ли SIBO антибиотикотерапия в снижении или устранении симптомов СРК, не являются окончательными.
Диагностика синдрома раздраженного кишечника
Синдром РК диагностируется путем исключения других нарушений ЖКТ, при наличии которых развиваются сходные симптомы. Для этого требуется консультация квалифицированного гастроэнтеролога или проктолога. Врач собирает полный подробный анамнез и проводит физическое обследование, чтобы определить продолжительность и частоту появления симптомов.
Чтобы поставить диагноз СРК, продолжительность симптомов должна длиться минимум шесть месяцев и должна происходить по крайней мере три раза в месяц.
Дифференциальная диагностика СРК проводится в отношении:
- кишечных инфекций (амебиаза, бактериальных);
- реакций на пищевые продукты (молочные, спиртосодержащие, кофеинсодержащие, трансгенные жиры, фрукты, черный хлеб и др.);
- реакций на чрезмерный прием пищи, на изменение привычек питания;
- реакций на принимаемые лекарственные препараты (антибактериальные, слабительные средства, препараты, содержащие железо или желчные кислоты);
- ВЗК (язвенного колита, болезни Крона);
- наличия нейроэндокринных опухолей (карциноидного синдрома, опухоли, зависимой от вазоинтестинального пептида);
- наличия эндокринных заболеваний (например, гипертиреоза);
- синдрома мальабсорбции (постгастрэктомического, панкреатического, энтерального);
- наличия психопатологических состояний;
- проктоанальных заболеваний, например, диссинергии мышц тазового дна;
- некоторых гинекологических заболеваний, например, эндометриоза;
- женских функциональных состояний – ПМС, беременности, климактерического периода.
Специалист назначит необходимые исследования, которые включают анализы крови, анализ кала, КТ (рентген сейчас назначается редко). Лабораторная диагностика (анализ крови) помогает определить некоторые формы СРК.
- Исследование кала. Проводится на наличие паразитов, чтобы исключить инфекции, и скрытой крови, для исключения других патологий ЖКТ – НЯК, дивертикулез, эрозивные поражения, скрытые кровотечения.
- Биохимическое и клиническое (СОЭ, лейкоциты, гемоглобин, тромбоциты) исследование крови. Необходимо для оценки общего состояния организма и исключения воспалительного или злокачественного процесса.
- Сигмоскопия, колоноскопия. Большинству пациентов назначают сигмоскопию. Если симптомы появляются впервые в более старшем возрасте (около 50 лет), необходима колоноскопия или ирригоскопия, чтобы исключить опухоли кишечника.
- Биопсия. Как последующее или дополнительное исследование, поможет исключить не только онкологию, но и некоторые формы колитов (лимфоцитарного, эозинофильного, коллагенового), а также амилоидоз. Эти патологии встречаются при наличии диареи и нормальном состоянии слизистой оболочки кишечника.
Колоноскопия
Биопсия
Несмотря на то что при помощи этих исследований не получают конкретных данных, которые могли бы подтвердить диагноз СРК, они необходимы, чтобы исключить многие другие проблемы ЖКТ, таким образом, определить наличие синдрома.
Новые исследования крови, позволяющие диагностировать СРК
Для диагностики синдрома разработано два относительно новых анализа крови. Один тест предназначен для синдрома с диареей, другой – для синдрома как с диареей, так и с запором (смешанный СРК). Для диагностики только СРК с запором тестов пока нет.
Оба анализа крови предназначены для определения антител против CdtB и винкулина. Считается, что эти антитела развиваются у некоторых пациентов после острого приступа гастроэнтерита, вызванного несколькими различными, распространенными типами бактерий. Разрастание этих бактерий в кишечнике провоцирует иммунную атаку на собственные кишечные ткани пациентов (аутоиммунитет) с последующим воспалением и повреждением тканей, вызывающими симптомы СРК.
Если обнаружены антитела, с большой вероятностью присутствует СРК. Тем не менее тесты имеют слабую чувствительность, поэтому, если антитела не обнаружены, у пациента все равно может быть СРК. Оба анализа крови не подвергались строгому тестированию и еще не одобрены FDA.
Как проводится лечение СРК?
Этиологического лечения этого состояния не существует, но есть множество вариантов лечения, которые позволяют уменьшить или устранить симптомы. Лечение включает диетические изменения, изменения образа жизни и рецептурные лекарства.
Изменение режима и состава питания – это первые методы лечения, которые следует рекомендовать для лечения синдрома раздраженной кишки. В частности, существует несколько видов продуктов, которые часто вызывают характерные симптомы и признаки. Их следует избегать.
Диета при синдроме раздраженного кишечника
Специальной диеты для СРК не существует, так как пациенты реагируют на разные продукты индивидуально. На симптомы этого состояния очень влияет частота и качество питания. В целом считается полезным увеличить количество клетчатки, пить много воды, избегать газировки и есть меньше пищи. Диету должен подбирать врач.
Для профилактики обострений полезны:
- клетчатка и содержащие ее добавки к пище;
- чистая питьевая вода;
- нежирная пища;
- продукты питания с высоким содержанием углеводов – макароны из цельной пшеницы, коричневый рис и цельнозерновой хлеб;
- пробиотики, содержащие Lactobacillus acidophilus и Bifidobacterium, и пребиотики.
![]() Пробиотики и пребиотики
Пробиотики и пребиотики
Диета с повышенным содержанием клетчатки помогает снять запор при СРК, но также может ухудшить некоторые симптомы, например, усилить вздутие и газообразование. Рекомендуемое ежедневное потребление клетчатки составляет 20-35 г в день. Норму можно превышать, но постепенно увеличивая количество в рационе.
Продукты, которых следует избегать или ограничивать при СРК:
- Молочные продукты, включая молоко и сыр. Симптомы непереносимости лактозы могут быть аналогичны симптомам СРК;
- Некоторые овощи, которые усиливают газообразование, например, цветная капуста, брокколи, белокочанная капуста, брюссельская капуста и бобовые, например, бобы, фасоль;
- Жирная или жареная пища;
- Алкоголь, кофеин и сода;
- Продукты с высоким содержанием сахаров, подсластители, жевательная резинка;
- Орехи.
У многих пациентов позволяет уменьшить проявления синдрома РК режим питания с низким уровнем вызывающих брожение веществ (FODMAP). FODMAP относится к группе углеводов с короткой цепью (сбраживаемых олиго-, ди-, моносахаридов и полиолов), трудно всасывающихся в тонком кишечнике и быстро ферментирующихся бактериями. Эти бактерии производят газ, способствующий развитию симптомов при СРК.
Если диетические изменения и изменения образа жизни не позволяют устранить или уменьшить симптомы и признаки, врач подберет медикаментозную терапию.
Препараты для лечения синдрома РК с диареей
При диарее, сопровождающей синдром РК, врач может назначить антидиарейные препараты, например:
- Лоперамид (Имодиум) или диоктаэдрический смектит (Смекта).
- Элуксадолин Eluxadoline (торговое наименование Viberzi). Рецептурный препарат для терапии СРК с диареей. В России пока недоступен и не разрешен. Но за рубежом рекомендован во многих странах.
- Рифаксимин (Альфа нормикс). Антибиотик для лечения СРК с диареей и вздутием живота.
- Секвестранты желчных кислот, включая холестирамин (Prevalite – Превалит), Колестипол (Колестид) или Колесевелам (Велхол). Но они могут вызвать вздутие живота.
Препараты для лечения синдрома РК с запорами
Лекарственные средства для лечения СРК с запорами – это слабительные средства трех групп: осмотические, стимулирующие моторику, увеличивающие объем и размягчающие каловые массы.
- Осмотические средства. Из осмотических слабительных чаще всего назначается высокомолекулярный полиэтиленгликоль 4000 (макрогол, торговое наименование – Форлакс) и дисахарид лактулоза (Дюфалак, Нормазе). При их приеме замедляется всасывание воды и происходит увеличение объема содержимого кишечника с последующим раздражением рецепторов, что вызывает дефекацию. Привыкания не вызывают, не всасываются и не метаболизируются.
- Стимулирующие моторику средства. Бисакодил (Дульколакс) и пикосульфат натрия (Регулакс) относятся к эффективным средствам, стимулирующим моторику, но более 10 дней не применяются и назначаются, когда другие средства оказались неэффективными.
- Средства, изменяющие консистенцию кала. Семена псиллиума (mucil) и подорожника блошного со сливой (Фитомуцил) относятся к группе слабительных, увеличивающих объем кишечного содержимого. Могут помочь снять запор и поддерживать регулярные движения кишечника. Кроме того, они снижают уровень холестерина и нормализуют липидный состав крови, не раздражают кишечник, не вызывают привыкания.
Два лекарственных препарата, специально используемые для лечения СРК, – слабительные лубипростон (Amitiza) и линаклотид (Linzess) – в России недоступны.
Дополнительные препараты, используемые в комплексной терапии
- Трициклические антидепрессанты, нейролептики в низких дозах. Антидепрессанты СИОЗ – флуоксетин (Прозак), циталопрам, эсциталопрам (Ципралекс), сертралин (Золофт), пароксетин (Паксил). Эффективность этих препаратов для терапии синдрома подтверждена, дозировки и схемы приема разрабатываются индивидуально.
- Антибиотики могут использоваться при подозрении на избыточный бактериальный рост в тонком кишечнике (SIBO).
- Спазмолитики – дротаверин (Но-шпа), гиосцина бутилбромид (Бускопан). Уменьшают боли и спазмы.
- Противорвотные средства – метоклопрамид (Церукал) снимает тошноту.
Средства народной медицины и полезные советы
Помогут облегчить проявления СРК Некоторые изменения в образе жизни:
- ешьте меньше, но чаще;
- откажитесь от курения;
- делайте гимнастику;
- принимайте пробиотики;
- избегайте кофеинсодержащих продуктов;
- попробуйте скандинавскую ходьбу или йогу;
- высыпайтесь;
- попробуйте включить в рацион имбирь или мяту, помогающие пищеварению;
- избегайте слабительных, если они не предписаны врачом.
Отказ от курения
Применение в рационе имбиря
Осложнения синдрома раздраженной кишки
Есть несколько осложнений, связанных с этим функциональным заболеванием:
- При наличии геморроя, диарея и запор, связанные с СРК, вызывают его обострение.
- Строгая диета, ограничивающая содержание питательных веществ, может вызвать нарушение обмена веществ, снижение веса.
- Влияние неприятных симптомов на повседневную деятельность вызывает стресс.
СРК не приводит к раку, ректальному кровотечению, опасному воспалению кишечника.
Прогноз
Синдром раздраженного кишечника считается хроническим заболеванием с симптомами, которые имеют тенденцию приходить и уходить. Общий прогноз для пациентов с СРК зависит от тяжести и частоты появления симптомов, а также от способности пациента их контролировать, будь то диета, изменения образа жизни или лекарства.
Можно ли предотвратить синдром раздраженного кишечника?
Предотвратить развитие СРК невозможно, но можно предпринять шаги для предотвращения появления и облегчения симптомов, изменив питание и образ жизни.
Чтобы определить пищевые триггеры, проктолог предложит вести пищевой дневник и избегать продуктов, вызывающих симптомы. Также нужно избавиться от стресса.
Источник
