Воспаление в слепой кишке по узи
Рекомендации по методике УЗИ кишечника
Значение ультразвукового исследования кишечника недооценивается из-за распространенных представлений о том, что визуализации препятствуют артефакты (главным образом, вызванные наличием газа в просвете кишки). Отсутствие сведений о картине неизмененного и пораженного кишечника, недостаточные технические знания и длительное время исследования-вот некоторые факторы, препятствующие проведению ультразвукового исследования кишечника в отделениях лучевой диагностики. Ультразвуковое исследование-неинвазивный, недорогой метод, не требующий применения ионизирующего излучения.
Получение изображений в режиме реального времени позволяет проводить исследование в динамике. При наличии соответствующих знаний и навыков УЗИ играет важную роль при обследовании пациентов с заподозренными и диагностированными заболеваниями кишечника. При острых заболеваниях живота УЗИ остается методом лучевого исследования первой линии, особенно в Европе, поскольку системный подход и знание УЗ-симптоматики различных заболеваний кишечника имеют крайне важное значение.
а) Анатомические основы лучевой визуализации. Кишка представляет собой длинный извитой непрерывный полый орган, при ультразвуковом исследовании характеризуемый постоянно сохраняющимся слоистым рисунком, получившим название профиля кишки. Образованный чередующимися полосами, профиль кишки соответствует отдельным гистологическим слоям нормальной кишечной стенки.
При ультразвуковом исследовании определяются пять чередующихся гипоэхогенных и гиперэхогенных слоев. Эти слои поочередно перечислены ниже от внутреннего (слой 1) до наружного (слой 5).
• Слой 1: граница просвета и слизистой кишки
• Слой 2: мышечная пластинка слизистой
• Слой 3: подслизистая оболочка
• Слой 4: собственная мышечная оболочка
• Слой 5: серозная оболочка
Обычно определяются три гиперэхогенных слоя (1-й, 3-й и 5-й слои): граница просвета кишки и слизистой оболочки, подслизистая и серозная оболочки. Гипоэхогенные слои (2-й и 4-й) представлены двумя мышечными слоями: мышечной пластинкой слизистой оболочки (внутренний) и собственной мышечной оболочкой (наружный), соответственно.
Количество визуализируемых слоев зависит от:
• Частоты датчика
• Расстояния отдатчика до стенки кишки
Высокая частота датчика обеспечивает высокое разрешение получаемого изображения, но при этом снижается проникающая способность ультразвуковых колебаний. Для получения максимального разрешения следует увеличить частоту датчика, но ограничивающим фактором может стать конституция пациента.
При использовании стандартного конвексного датчика 5 МГц на поперечном УЗ срезе кишки определяется полосчатый мишеневидный рисунок: внутренний гиперэхогенный слой представляет собой подслизистую оболочку, а гипоэхогенное наружное кольцо—собственную мышечную оболочку.
При использовании линейного датчика высокого разрешения (12— 18 МГц) четко определяются пять отдельных слоев. На аксиальном УЗ срезе видны концентрические кольца, образованные чередующимися гипер- и гипоэхогенными полосами.
С развитием техники стало возможным комбинировать УЗ-датчик с эндоскопом, что привело к появлению методики эндоскопического УЗИ, позволяющего одновременно проводить эндоскопическое и ультразвуковое исследование стенки кишки. Непосредственный контакт высокочастотного ультразвукового датчика со стенкой кишки позволяет выполнять прицельное исследование патологического очага и оценить глубину его распространения сквозь слои кишечной стенки и в просвет кишки. Кроме того, во время этого минимально инвазивного исследования также можно выполнить пункционную биопсию с последующим гистологическим исследованием.
В норме максимальная толщина стенки кишки составляет в среднем 3-5 мм в зависимости от степени ее растяжения. Фиксированные участки кишки-С-образную петлю двенадцатиперстной кишки, илеоцекальный угол, прямую кишку и ректосигмоидный отдел-удобнее исследовать при помощи традиционного УЗИ брюшной полости.
Признаками тонкой кишки являются центральная локализация, наличие круговых складок и активная перистальтика. В отличие от нее ободочная кишка характеризуется гетерогенным рисунком, формируемым гаустрами, выраженными линейными дуговыми скоплениями газа и реверберацией.
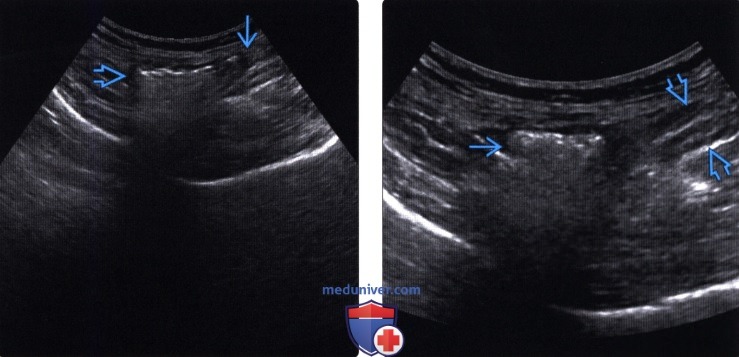
(Левый) При УЗИ отмечается недостаточно высокое разрешение исследуемой кишкиt. Это возникает вследствие излишне широкого поля зрения и плохого контроля глубины, из-за чего ухудшается детализация кишки, лежащей вблизи брюшной стенки и нарушается ориентировка. Ключевым условием ультразвукового исследования кишечника является оптимизация настроек изображения.
(Правый) УЗИ этого же пациента после настройки глубины и поля зрения, определяется неизмененная слепая кишка и характерные признаки кишечных газов. При надавливании терминальный отдел подвздошной кишки нормально сжимается между брюшной стенкой и поясничной мышцей.
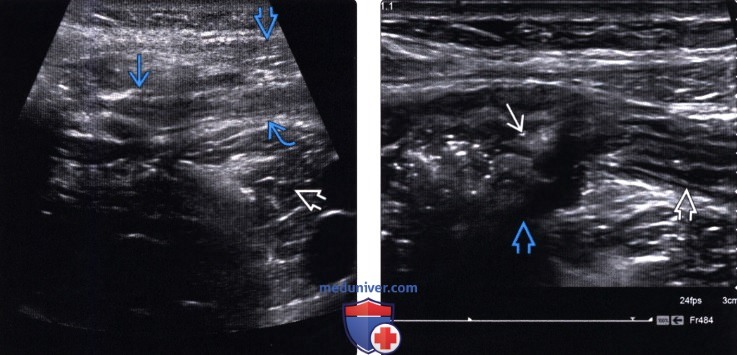
(Левый) В правом нижнем квадранте живота на аксиальном УЗ срезе определяются важные ориентиры полости брюшины. Обратите внимание на плоскость соприкосновения брюшной стенки и брюшины с краем поясничной мышцы. Также визуализируется терминальный отдел подвздошной кишки. Для правильной анатомической ориентировки важно идентифицировать анатомические ориентиры.
(Правый) У этого же пациента с использованием линейного датчика 12 МГц определяется илеоцекальное соустье. Также визуализируется терминальный отдел подвздошной кишки и слепая кишка. Применение датчика высокого разрешения позволяет визуализировать профиль кишки.
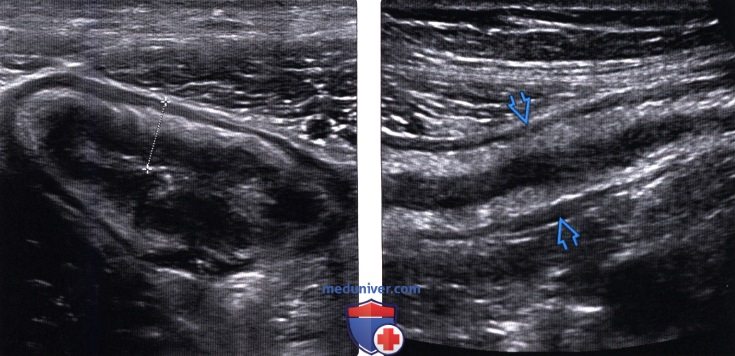
(Левый) Пациент с болезнью Крона. УЗ срез ободочной кишки по короткой оси. Используется линейный датчик высокого разрешения 12 МГц. Измерителем отмечено утолщение одной стенки ободочной кишки. Обратите внимание на утолщенные слои стенки кишки — отличительный признак доброкачественного воспалительного заболевания.
(Правый) Этот же пациент. УЗ срез подлинной оси этого же участка ободочной кишки, определяется тотальное утолщение ее стенок. Профиль кишки сохранен; это является признаком того, что утолщение стенки кишки вызвано доброкачественным воспалительным процессом. Утолщенный сегмент кишки следует исследовать в двух ортогональных плоскостях.
б) Клиническое применение. УЗИ кишечника:
• Может быть частью планового исследования органов брюшной полости по поводу многочисленных различных неспецифических симптомов со стороны живота
• Играет определенную роль при обследовании пациентов с подозрением на острые заболевания желудочно-кишечного тракта, такие, как острый аппендицит, пилорический стеноз и инвагинация кишки, особенно у детей и молодых людей
• Может применяться для прицельного исследования при хронических заболеваниях кишечника
У пациентов с болезнью Крона ультразвуковое исследование играет роль при:
• Диагностике заболевания
• Оценке протяженности поражения
• Диагностике осложнений, например, абсцесса, свища или непроходимости
• Оценке активности и наблюдении за течением заболевания
С учетом все более широкого применения ультразвукового исследования в качестве диагностического метода первой линии, кроме традиционного исследования паренхиматозных органов брюшной полости, крайне важно, чтобы врач-диагност понимал принципы ультразвукового исследования кишечника и не оставил заболевания желудочно-кишечного тракта незамеченными. Значение ультразвукового исследования значительно возрастает при обследовании детей, когда УЗИ гораздо лучше переносится, позволяет значительно снизить лучевую нагрузку и избежать необоснованного назначения компьютерной томографии.
Одним из преимуществ ультразвукового исследования является возможность одновременно с исследованием собрать точный анамнез заболевания и уточнить непосредственно у пациента какие-либо специфические детали. Ультразвуковое исследование, таким образом, превращается в продолжение клинического обследования и способствует диагностическому поиску. При наличии тщательно собранного анамнеза и результатов клинического обследования врач-диагност может индивидуализировать план ультразвукового исследования.
Обратите внимание, что выявляемые вовремя ультразвукового исследования изменения при различной патологии зачастую совпадают, поэтому для точной диагностики крайне важное значение имеет тщательный сбор анамнеза.

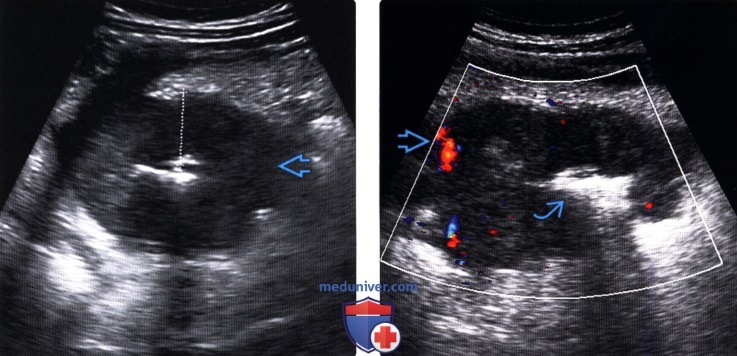
(Левый) Определяется патологическое круговое утолщение правой части ободочной кишки. Измерителем отмечено утолщение одной стенки. Обратите внимание на исчезновение слоев стенки кишки и дольчатые очертания — это является признаком неопластического процесса.
(Правый) При цветной ультразвуковой допплерографии этого же участка определяется относительно слабо развитая сосудистая сеть объемного образования ободочной кишки. Обратите внимание на линейную дугу кишечных газов, вызывающих реверберацию ; эти изменения являются признаком стеноза и изъязвления просвета кишки.
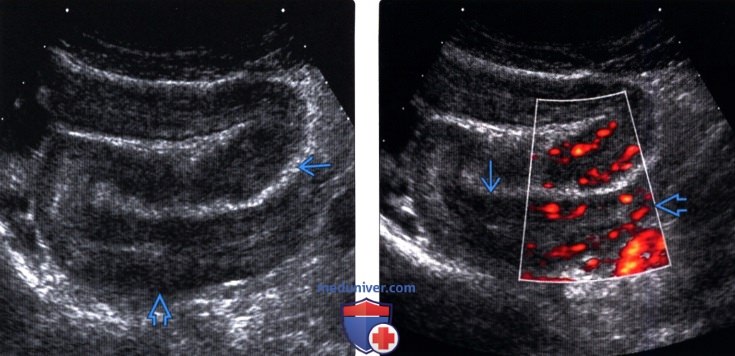
(Левый) У пациента с болезнью Крона на аксиальном УЗ срезе визуализируется длинный непрерывный утолщенный сегмент тонкой кишки, лежащей в центральной части живота. Ригидный круто изогнутый утолщенный сегмент кишки окружен гиперемированной жировой клетчаткой, что делает его более заметным.
(Правый) У этого же пациента при УЗ (допплерографии) этого же сегмента тонкой кишки определяется его усиленная васкуляризация, что указывает на интенсивное активное воспаление. Обратите внимание, что при наличии выраженного воспаления может наблюдаться исчезновение слоев кишечной стенки.
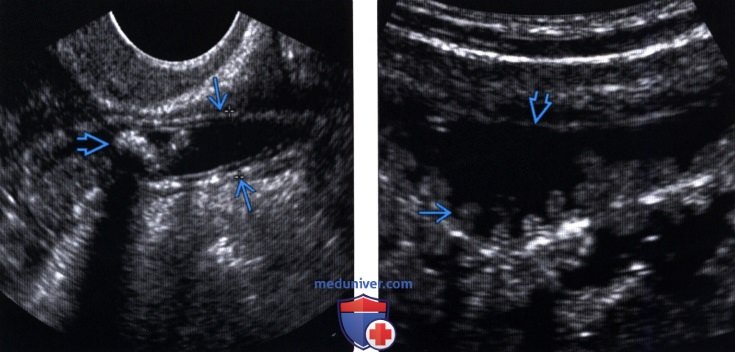
(Левый) При трансвагинальном УЗИ в тазу определяется растянутый червеобразный отросток с кальцинированными аппендиколитами. у его основания, что соответствует картине острого тазового аппендицита. Эти изменения не визуализировались при УЗИ брюшной полости, что иллюстрирует значение трансвагинального УЗИ.
(Правый) У пациента с диагностированным заболеванием слепой кишки определяется утолщение круговых складок в дистальной части подвздошной кишки и расширение заполненной жидкостью подвздошной кишки. Хорошо видны деформация складок и расширение заполненной жидкостью вследствие нарушения моторики тонкой кишки, что характерно для патологии слепой кишки.
в) Методика исследования. Стандартное ультразвуковое исследование кишечника обычно проводится после исследования паренхиматозных органов живота. Исследование кишечника начинают стандартным конвексным датчиком 5 МГц. Во время сканирования для повышения качества изображения необходимо оптимизировать настройки, особенно фокусировку и динамический контраст. Распознавание ценных ориентиров, таких, как поясничные мышцы и плоскость соприкосновения брюшины со стенкой живота позволяет установить глубину исследования и избежать ошибок при интерпретации результатов.
С учетом относительно фиксированного положения ободочной кишки исследование начинают со сканирования слепой кишки в правом нижнем квадранте. Выявляют характерную слепо заканчивающуюся дугу газа толстой кишки, тянущуюся к терминальному сегменту подвздошной кишки. Сначала систематически исследуют ободочную кишку на всем ее протяжении до сигмовидной кишки и прямой кишки в тазу. Прямая кишка визуализируется при заполненном мочевом пузыре, который служит акустическим окном. В некоторых случаях для исследования прямой кишки и лежащих в тазу петель кишечника, при традиционном УЗИ живота скрытых кишечными газами или жировой клетчаткой, применяется трансвагинальный датчик.
Исследование повторяется в обратном порядке. По показаниям выполняется прицельное исследование червеобразного отростка и терминального отдела подвздошной кишки. Затем во всех четырех квадрантах полости живота исследуется тонкая кишка.
При сканировании кишечника оказывают легкое давление датчиком. В норме кишка легко сжимается, наблюдается активная перистальтика и перемещение кишечных газов. Это крайне важные признаки, позволяющие дифференцировать патологически измененную кишку, обычно ригидную, имеющую утолщенную стенку, демонстрирующую ослабленную перистальтику и относительно неподвижную. Этот прием также позволяет выявить местный перитонизм, подкрепляющий подозрения о наличии очаговой патологии.
Для выявления утолщенных сегментов, изменений профиля кишки или очаговых объемных образований требуется пристальное внимание, особенно при исследовании участков местной болезненности. «Кишечный» режим исследования позволяет получить более контрастное изображение, а с помощью регулировки мощности сигнала можно добиться четкого отображения профиля кишки и патологических изменений. Каждый утолщенный сегмент кишки должен исследоваться в двух ортогональных плоскостях. Необходимо тщательно изучить изменения слоев стенки кишки и установить протяженность поражений.
Следует также исследовать прилегающие к утолщенному сегменту кишки слои жировой клетчатки на предмет характерных вторичных изменений, таких, как наличие экстрамурального поражения, свищей, скоплений, увеличенных лимфоузлов и воспаленной гиперэхогенной жировой клетчатки. Наличие воспаленной гиперэхогенной жировой клетчатки является важным симптомом, эти изменения привлекают внимание к прилегающей петле утолщенной кишки. Такие зоны патологических изменений необходимо исследовать повторно более тщательно с помощью высокочастотного линейного датчика 7-12 МГц. Но при построении изображения высокого разрешения обратите внимание на глубину проникновения, зависящую от конституции пациента.
Допплерография позволяет получить дополнительную информацию о васкуляризации стенки кишки и прилегающей жировой клетчатки; однако чувствительность этой методики ограничена артефактами. Повышенная васкуляризация обычно наблюдается при инфекционном или воспалительном утолщении стенки кишки, отсутствие кровотока характерно для ишемии кишки. Эти изменения требуют соотнесения с клинической картиной и результатами стандартного ультразвукового исследования.
УЗИ с контрастным усилением в настоящее время используется для более детального динамического исследования сосудистой сети утолщенных сегментов кишки. УЗИ с контрастным усилением представляет собой традиционное ультразвуковое исследование в черно-белом режиме в сочетании с внутривенным введением контрастного агента. Применяется высокоэхогенное контрастное вещество, содержащее микропузырьки, которые повышают обратное рассеивание и усиливают контрастность сосудистой сети.
Контрастный агент позволяет исследовать внутрисосудистый кровоток, а также наблюдать различные фазы контрастирования органов и кишки, также, как и при КТ и МРТ, и, таким образом, оценивать активность заболевания и состояние гемоперфузии. Эта безопасная методика не требует большого количества времени, исследование можно выполнять у постели больного, риск нефротоксичности отсутствует.
Необходимо оценивать моторику кишки. УЗИ-динамический метод исследования и позволяет получать изображения в режиме реального времени. УЗИ имеет значительное преимущество перед КТ и МРТ, так как при этих исследованиях артефакты, вызванные спазмом кишки, могут симулировать стриктуру.
Последним этапом исследования является сканирование желудка. Желудок и тонкую кишку можно исследовать повторно после приема пациентом жидкости внутрь. Прицельное УЗ-исследование кишечника после растяжения его просвета водой (УЗ-энтерография) обеспечивает контрастирование и позволяет более точно охарактеризовать состояние стенки и просвета кишки. Но в повседневной практике эта методика может оказаться неприменимой из-за временных ограничений.
г) Ограничения. Большие количества подкожной жировой клетчатки препятствуют визуализации:
• Затрудняют прохождение волн и ухудшают качество изображения
• Затрудняют надавливание на брюшную стенку
Газ в просвете вышележащей кишки:
• Может экранировать глубоко локализующиеся патологические изменения, например, ретроцекальный аппендицит
д) Патоморфологические основы ультразвукового исследования. Основу ультразвукового исследования кишечника составляют тщательная оценка толщины стенки кишки, изменений профиля и моторики кишки с учетом анамнеза заболевания.
Доброкачественная патология: воспалительные заболевания:
• Поражение протяженного сегмента
• Равномерная толщина
• Сохранение и усиление рисунка кишки
Новообразования; карцинома кишки:
• Поражение короткого сегмента
• Изменения эксцентричны, асимметричны, неравномерное утолщение стенки
Но это лишь общие положения. Симптоматика некоторых патологических состояний может совпадать; например, изменения при хроническом дивертикулите сигмовидной кишки могут симулировать рак. При инфаркте кишки может наблюдаться деструкция слоев кишечной стенки вследствие ишемии. И при воспалительных заболеваниях, и при новообразованиях моторика кишки, как правило, ослаблена.
Ультразвуковое исследование информативно при исследовании расширенных заполненных жидкостью петель кишки при нижележащей кишечной непроходимости. Расширение петель кишки можно проследить книзу и установить локализацию и причину непроходимости. Изменения моторики расширенных петель позволяют отдифференцировать илеус от механической обструкции.
• Не совершите ошибки: при длительно существующей обструкции наблюдается адинамия расширенных петель
С помощью этих фундаментальных принципов исследования кишечника и учитывая клиническую картину можно постановить точный диагноз.
е) Список использованной литературы:
1. Muradali D et al: US of gastrointestinal tract disease. Radiographics. 35(1):50 68,2015
2. O’Malley ME et al: US of gastrointestinal tract abnormalities with CT correlation. Radiographics. 23(1):59-72, 2003
3. Puylaert JB: Acute appendicitis: US evaluation using graded compression. Radiology. 158(2):355-60, 1986
– Также рекомендуем “УЗИ при аппендиците”
Редактор: Искандер Милевски. Дата публикации: 26.11.2019
Источник
Человеческий кишечник – сложный орган, состоящий из нескольких отделов. Его длина в тоническом (напряженном) состоянии составляет около 4 метров.
Слепая кишка представляет собой начальный отдел толстого кишечника, она соединяет его с тонким кишечником. Средняя длина органа варьируется от 3 до 8 сантиметров.
Слепая кишка и аппендикс: строение и роль в организме
Слепая кишка и аппендикс – разные понятия. Аппендикс – замкнутый с одной стороны отросток, отходящий от купола слепой кишки. Отделен от слепой кишки сфинктером. Его длина колеблется от 2 до 13 сантиметров (см фото ниже).
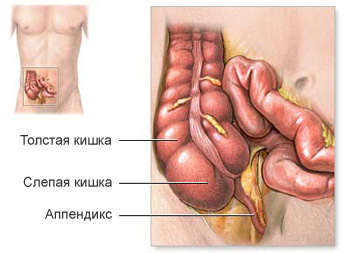
Ранее ученые считали этот орган рудиментарным, то есть доставшимся нам от предков и не выполняющим никакой роли в организме. В настоящее время доказано, что он играет важную роль в организме, а именно участвует в формировании иммунной системы. Люди с удаленным аппендиксом хуже переносят воспаления в кишечнике, у них чаще возникает дисбактериоз и они более склонны к инфекционным заболеваниям.
Слепая кишка находится в области правой подвздошной ямки. Играет важную роль в переработке жидкой составляющей содержимого кишечника и всасывании жидкости. Эти функции она выполняет благодаря своей особой структуре, наличию всасывающих клеток и либеркюновых желез.
Симптомы неполадок в работе слепой кишки
Несмотря на свои незначительные размеры, этот орган подвержен многим заболеваниям. Наиболее часто ее поражают тифлит (воспаление слепой кишки), аппендицит, рак.
При воспалительных процессах болит обычно справа в подвздошной области. Однако болевые ощущения могут иррадиировать в область паха. Боль может быть как резкой, так и тупой в зависимости от формы воспаления.
Острый воспалительный процесс обычно характеризуется:
- сильной болью,
- повышенной температурой, ознобом,
- головной болью,
- тошнотой,
- слабостью,
- диареей.
При хроническом тифлите больной может не испытывать болей. Провоцируют болевой синдром физические нагрузки, погрешности в питании. Болевой синдром в области поясницы, усиливается в вертикальном положении. Пациент жалуется на вздутие живота, урчание, тошноту, плохой аппетит.
Иногда гастроэнтерологами находится и такое грозное заболевание как рак слепой кишки. До постановки окончательного диагноза больной может отмечать у себя резкое снижение веса. Его могут мучить систематические боли в кишечнике, частые запоры, изменение цвета экскрементов, головокружения, метеоризм, общая слабость.
Причины патологий слепой кишки
Наиболее частыми причинами воспалительных процессов в органе являются:
- несбалансированное питание (обилие мучной, жирной пищи, дефицит клетчатки в рационе);
- хронические запоры;
- инфекционные процессы, а именно бактериальные инфекции ЖКТ;
- дисбактериоз;
- пищевые аллергии.
Нередко спровоцировать тифлит могут воспалительные процессы в аппендиксе.
Причины рака тонкой кишки, как и онкологии других органов, до сих пор точно не установлены. По некоторым данным спровоцировать онкологию этого органа могут:
- неправильно питание, богатое мучными и жирными продуктами;
- наследственная предрасположенность;
- работа во вредных условиях;
- стрессы;
- запоры;
- полипы слепой кишки;
- пожилой возраст.
Болезни слепой кишки и аппендикса
Тифлит
Тифлит – воспаление слизистого слоя слепой кишки. Патология обычно носит инфекционный характер. Иногда воспаление может переходить с соседних органов. Наиболее опасные осложнения болезни – паратифлит, некроз тканей. Определение болезни осуществляется на приеме у гастроэнтеролога, где и ставится окончательный диагноз.
Врач проводит пальпацию живота, обращая внимание на наличие уплотнений, шумы плеска. Проводится рентгеновское и копрологическое исследования.
Тифлит бывает:
- острый;
- хронический.
Лечение недуга, как правило, консервативное. При остром тифлите показана госпитализация в стационар. Гастроэнтеролог назначает строгую диету, антибиотики, ферментные и противовоспалительные препараты.
В случае, если хронический тифлит после консервативной терапии регулярно рецидивирует, показано оперативное вмешательство. Если патология имеет грибковую природу, назначают противогрибковые препараты:
- флуконазол;
- пимафуцин и другие.
Аппендицит
Аппендицит – тяжелая патология. Ее возникновение провоцирует патогенная микрофлора: стрептококки, энтерококки, стафилококк, кишечная палочка. Спровоцировать заболевание может застой содержимого кишечника.
При несвоевременном лечении развивает перитонит. Острый аппендицит подлежит срочному хирургическому удалению путем проведения аппендэктомии через разрез в брюшине или с помощью лапароскопии.
При подозрении на перитонит хирург производит срединную лапаротомию с целью удаления аппендикса, ревизии других органов брюшной полости, установки дренажа.
При хроническом аппендиците хирургическое удаление отростка производят только при стойком болевом синдроме. При легкой степени патологии показано консервативное лечение, включающее прием спазмолитиков, антибиотиков, строгое соблюдение диеты. Если болезнь регрессирует в течение нескольких дней, то оперативное лечение не показано.
Рак слепой кишки
Злокачественное новообразование – одна из самых тяжело поддающихся лечению патологий этого органа. Опухоль отличается умеренно агрессивным течением. Риск обнаружения отдаленных метастазов при своевременном выявлении патологии низок.
В зависимости от гистологической структуры все новообразования слепой кишки можно разделить на следующие группы:
- аденокарцинома;
- перстневидноклеточная опухоль;
- плоскоклеточный рак;
- железисто-плоскоклеточный;
- недифференциируемая опухоль (бластома).
Наиболее опасная форма рака – недифференцируемая опухоль, болезнь отличается агрессивным течением. Прогноз при раке слепой кишки зависит от типа опухоли и от стадии заболевания.
Так, на 1 стадии 5-летняя выживаемость составляет почти 94%, при обнаружении болезни на 2 стадии этот показатель составляет 85 %.
На 3 стадии выживаемость в течение 5 лет колеблется от 45 до 65 %, в зависимости от количества пораженных метастазами лимфоузлов.
4 стадия рака – самая опасная. Выживаемость составляет всего 5 % при условии, что отдаленные метастазы имеются только в 1 органе.
Способы лечения рака слепой кишки: оперативное вмешательство, радиотерапия, химиотерапия.
Нередко химиотерапию комбинируют с радиотерапией. Иногда эти методы лечения рекомендуют после оперативного вмешательства для того, чтобы окончательно «убрать» все раковые клетки и предотвратить риск появления метастаз.
В некоторых случаях после химии или радиотерапии назначают повторную операцию.
На 4 стадии развития рака показана только паллиативная помощь, так как избавиться полностью от опухоли уже не представляется возможным.
Главная цель терапии – улучшить качество жизни пациента с помощью симптоматического лечения, приема обезболивающих препаратов.
По согласованию с врачом возможны курсы химии с целью замедления прогрессирования патологического процесса.
Доброкачественные новообразования слепой кишки
Самые распространенные доброкачественные образования – полипы, встречаются преимущественно в нижнем отделе слепой кишки. Они, как правило, не дают специфических симптомов и выявляются в ходе обследования случайно. Основная их опасность в том, что они склонны к онкологическому перерождению.
Ворсинчатые аденомы самые опасные в этом плане. Железистые полипы практически не перерождаются в рак. Полипы больших размеров более склонны к малигнизации. Лечение полипов только оперативное.
Профилактика болезней слепой кишки
Правильное, сбалансированное, регулярное питание качественными продуктами – лучшая профилактика болезней ЖКТ, в том числе и патологий слепой кишки. Здоровый образ жизни, регулярные физические нагрузки, свежий воздух, предотвращение стрессов – залог здорового кишечника.
Предупреждение запоров и своевременное лечение других патологий желудочно-кишечного тракта, полноценный сон, рациональный режим труда и отдыха также снижают риски возникновения заболеваний тонкой кишки.
Несмотря на свои небольшие размеры, слепая кишка, как и любой другой человеческий орган, подвержена развитию некоторых серьезных заболеваний.
Наиболее часто встречающиеся из них – воспаление, аппендицит, новообразования. Для того чтобы не запустить болезнь, при появлении первых тревожных симптомов следует как можно раньше обратиться за врачебной помощью.
Видео запись по теме
Источник
