Воспаление в верху носа
19 декабря 201644120 тыс.
Что такое синусы или придаточные пазухи носа
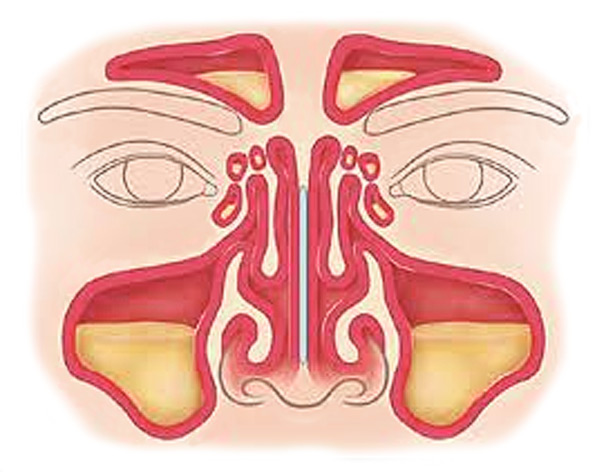
Синусы (они же – придаточные пазухи носа) – это заполненные воздухом пространства, расположенные рядом с носом, внутри лицевых костей: между глазами, внутри лба, щёк, и в глубине носа. Изнутри синусы выстланы специальными эпителиальными клетками, содержащими на своей поверхности крошечные волоски, называемые ресничками. Помимо реснитчатого эпителия, слизистая оболочка синусов содержит и другие клетки, которые вырабатывают слизь. Слизь является естественной ловушкой для микробов и других загрязнений, а реснички постоянно толкают эту слизь к выходу из пазухи, в нос, тем самым непрерывно очищая синусы от всего лишнего. Синусы связаны с полостью носа узкими отверстиями (см. картинку).
Видео: Лобная пазуха.
На видео представлен завершающий этап операции на лобной пазухе – DRAF 2а. Видео предоставлено Клименко Ксенией Эльдаровной
Инфицирование и воспаление пазух приводит к тому, что слизь становится густой и закупоривает отверстия одной или нескольких придаточных пазух носа, препятствуя воздухообмену в них и оттоку слизи. В пазухах происходит накопление вязкого экссудата под высоким давлением. Этот экссудат является благоприятной средой для развития бактерий, они размножаются в нем и поражают слизистую оболочку синусов. Все это и называется синуситом.
Синусит может быть хроническим (длительно текущим, или часто повторяющимся) или острым. Острый синусит длится не более трех недель, и повторяется не более трех раз в год. Острый синусит является чрезвычайно распространенным явлением. Как правило, он вызывается острой респираторной вирусной инфекцией (ОРВИ).
Воспаление и отек слизистой оболочки придаточных пазух носа может быть вызвано:
- Вирусными инфекциями, такими как простуда.
- Аллергией.
- Загрязнением воздуха и сигаретным дымом.
- Стоматологическими инфекциями.
- Сужением или закупоркой отверстий, между пазухой и полостью носа, например носовыми полипами.
Симптомы синуситов
Типичные симптомы острого синусита включают: заложенность носа, густые зеленые выделения из носа, лихорадку, головную боль, общее недомогание и боли в области лица. Некоторые симптомы зависят от того, какой именно синус воспаляется. Например:
- Фронтит (воспаление лобной пазухи) может вызывать боль в области лба, усиливающуюся при наклоне вперед или лежании на спине.
- Этмоидит (воспаление решетчатой пазухи, расположенной за переносицей) может вызывать боль между глазами, отек век, потерю обоняния и боль при нажатии на спинку носа.
- Сфеноидит (воспаление клиновидной пазухи, расположенной за глазами) может вызвать боль в ухе, боль в шее или головную боль в верхней части головы или глубоко позади лба.
- Гайморит (воспаление пазухи, расположенной под щекой) может вызывать боль в области щек, под глазами, или в верхних зубах и верхней челюсти.
Диагностика синуситов
Синусит довольно трудно выявлять на ранних стадиях, поскольку подобные симптомы может иметь и обычная простуда. И синусит и простуда могут вызывать заложенность носа и общее недомогание. Тем не менее, простуда обычно имеет тенденцию к значительному улучшению в течение пяти-семи дней, в то время как синусит без лечения может длиться более трех недель. Кроме того, инфекция синусов обычно вызывает зеленые выделения из носа, лихорадку и боль в области лица.
Ваш врач обычно сможет установить диагноз острого синусита, основываясь на ваших симптомах, анамнезе и обычном физикальном осмотре. Врач спросит о тревожащих вас симптомах и их продолжительности, осмотрит уши, нос и горло, нажмет на определенные точки на вашем лице, чтобы проверить болезненность в проекции синусов.
Если ваш врач не уверен в своем диагнозе, он может использовать дополнительные методы исследования. Например, врач может вставить в нос назофарингоскоп (прибор в виде тонкой трубки с видеокамерой на конце), и осмотреть нос изнутри.
Рентгенография придаточных пазух носа и компьютерная томография (КТ) также могут быть полезны в постановке диагноза синусита.
Общий анализ крови может понадобиться врачу для изучения состояния периферической крови и оценки выраженности воспаления.
Ожидаемая продолжительность болезни
Длительность болезни зависит от множества факторов. Синусит, длящийся менее трех недель, обычно называют острым, более трех недель – хроническим.
Профилактика синуситов
Некоторые профилактические меры позволяют снизить риск развития синуситов. Одним из самых важным факторов риска – является курение, поэтому отказ от курения будет очень полезен. Дым может раздражать носовые проходы и увеличивать вероятность присоединения инфекции. Аллергический насморк может провоцировать инфекции пазух, поэтому элиминация аллергена и своевременное лечение обострений – снижает риск синуситов.
Если у вас есть заложенность носа, и другие симптомы простуды или аллергии, следующие меры помогут вам снизить риск развития синусита:
- Пейте много воды. Это разжижает выделения из носа и способствует качественному увлажнению слизистых оболочек синусов.
- Используйте паровые ингаляции, чтобы снять раздражение и сухость с носовых ходов. Принимая душ – дышите глубоко через нос. Вы также можете использовать горячий пар от кастрюли с кипятком, наклонившись над ней и накрывшись полотенцем. Или вы можете использовать ингаляции через небулайзер с обычным стерильным физраствором.
- Избегайте резкого высмаркивания с большим давлением, это может протолкнуть бактерии из носа в пазухи.
- Некоторые врачи советуют во время ОРВИ часто орошать полость носа солевыми растворами, чтобы увлажнить полость носа и очистить его от слизи. Эта манипуляция помогает как предупреждать, так и лечить синусит.
Лечение синуситов
Многие синуситы проходят самостоятельно, без всякого лечения. Тем не менее, некоторые препараты могут ускорить выздоровление и уменьшить вероятность развития хронического или рецидивирующего синусита. Сосудосуживающие препараты. Заложенность носа часто приводит к инфекциям носовых пазух, а препараты, снимающие заложенность носа – уменьшают этот риск.
К ним относятся назальные капли и спреи на основе оксиметазолина, ксилеметазолина, фенилэфрина и др. Эти препараты отпускаются без рецепта, однако они способны вызывать побочные эффекты и вам следует знать о них. Иногда при применении сосудосуживающих капель может развиться бессонница, повышение артериального давления или частоты пульса. Не используйте эти препараты, если у вас высокое артериальное давление или тяжелая болезнь сердца. Фенилэфрин имеется в аптеках, как в форме носовых капель, так и в составе порошков и шипучих таблеток против простуды. Эти ограничения распространяются на все формы фенилэфрина.
Вторым неприятным эффектом сосудосуживающих капель является синдром рикошета – то есть ухудшение симптомов заложенности носа при длительном использовании препарата. Поэтому эти носовые капли должны применяться не более 3-5 дней.
Антигистаминные препараты. Эти препараты помогают облегчить симптомы аллергического насморка. Тем не менее, некоторые врачи советуют не использовать антигистаминные препараты во время инфекций придаточных пазух носа, так как они могут вызвать чрезмерное высушивание слизистой, и сгущение экссудата, что затрудняет его отток в полость носа и препятствует выздоровлению.
Назальные стероиды. Противовоспалительные спреи на основе мометазона (например, Назонекс) или флутиказона (например, Авамис), уменьшают отек слизистой оболочки носа. Как и антигистаминные препараты, назальные стероиды могут быть наиболее полезны тем, кто имеет назальные проявления аллергии. Эти спреи, как правило, сушат слизистую гораздо меньше, чем антигистаминные препараты. В отличие от сосудосуживающих капель, эти препараты могут быть использованы в течение длительного времени.
Солевые назальные спреи. Применение солевых спреев совершенно безопасно, способствует увлажнению слизистой носа и отхождению носовой слизи.
Противовоспалительные и жаропонижающие препараты, такие как парацетамол, ибупрофен или напроксен – способствуют облегчению симптомов боли и снижению лихорадки.
Антибиотики. Ваш доктор может назначить антибиотик, если он подозревает, что синусит вызван бактериальной инфекцией. Пожалуйста, не прерывайте курс лечения раньше срока, назначенного врачом, даже если почувствовали значительное облегчение, чтобы инфекция была полностью уничтожена и не вернулась с прежней силой в ближайшем будущем.
Не все случаи синусита требуют лечения антибиотиками. Антибиотики способны вызывать побочные реакции: аллергические проявления, диарею и проч. Поэтому ваш врач будет стараться не назначать антибиотик до тех пор, пока это возможно.
Хирургическое вмешательство. Иногда, в самых тяжелых случаях синусита, может потребоваться вымывание носовой слизи через синус-катетер (ЯМИК), через пункцию гайморовой полости, или даже через небольшую хирургическую операцию (например, на лобной пазухе). Хирургическое вмешательство может также потребоваться для удаления причины синусита, если она заключается в анатомических новообразованиях (полипах) или аномалиях (искривление носовой перегородки и проч).
Когда обращаться к врачу
Обратитесь к врачу, если вы испытываете боль в области лица, вместе с головной болью, лихорадкой и симптомами простуды, если они длятся более 7-10 дней, или если у вас имеется хроническое выделение из носа зеленой слизи. Если после посещения врача симптомы продолжают нарастать – обратитесь повторно.
Прогноз. Обычно прогноз болезни вполне благоприятный. В большинстве случаев пациенты выздоравливают в течение 1-2 недель, часто даже без применения антибиотиков.
Источник
Дата публикации:
Дата обновления: 2020-06-19
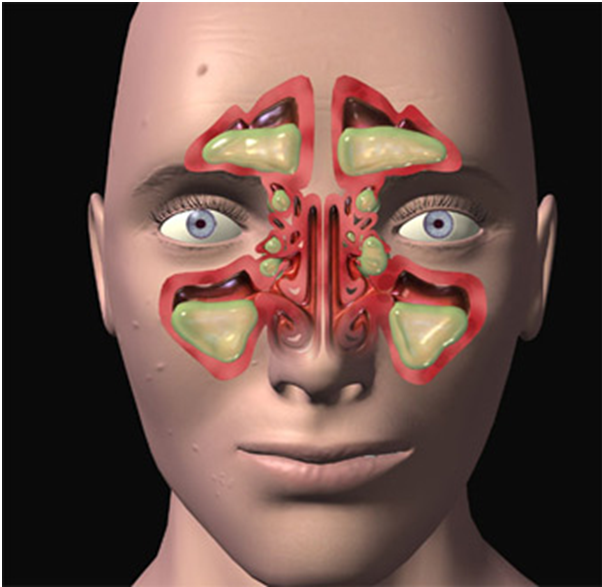
Острые синуситы — это воспаления носовых пазух. В зависимости от локализации воспаления выделяют: верхнечелюстной синусит, или гайморит, этмоидит, фронтит, сфеноидит. Возбудителями болезни являются вирусы или бактерии.
Воспаление пазух носа: диагностика и лечение
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли — от слова много).
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина
Симптомами острого синусита могут быть слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Во всех формах проявляются следующие симптомы:
- Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий носа отеком.
- Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку.
- Головные боли.
При тяжелом течении заболевания возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).

Диагностика
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение
Лечение воспаления пазух носа направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого. Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно лечат заболевание в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание методом перемещения жидкости, ЯМИК-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме, а также при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, также при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют лечить острый синусит в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Источник
 Синуситы — общее название воспалительных процессов, развивающихся в придаточных пазухах носа. Синусит сопровождается насморком, выделением слизи и гноя, высокой температурой, головной болью, отечностью лица в проекции носовых пазух.
Синуситы — общее название воспалительных процессов, развивающихся в придаточных пазухах носа. Синусит сопровождается насморком, выделением слизи и гноя, высокой температурой, головной болью, отечностью лица в проекции носовых пазух.
Синус — латинское слово, которым в медицине называют придаточную пазуху носа — пустую полость в лицевой кости черепа. Синусы расположены попарно с обеих сторон лица, они соединены узкими каналами с носоглоткой. Диаметр каналов — от 1 до 2 мм.
Различают 4 пары синусов:
- верхнечелюстные (гайморовы);
- лобные;
- клиновидные;
- решетчатые.
Придаточные пазухи носа выполняют несколько важных функций:
- согревают холодный воздух при дыхании;
- очищают воздух от бактерий;
- формируют очертания лица;
- «облегчают» кости черепа.
Изнутри синусы выстланы оболочкой, которая выделяет слизь — защитную жидкость, стекающую в носоглотку через каналы. Воспаление слизистой оболочки в одной из пазух вызывает синусит.
Виды и классификация синуситов
В зависимости от того, какие именно пазухи поражены воспалительным процессом, различают такие виды синуситов:
- гайморит;
- фронтит;
- сфеноидит;
- этмоидит.
Гайморит — наиболее распространенный вид воспаления, который образуется в верхнечелюстных (гайморовых) пазухах носа. При фронтите возбудители заболеваний поражают слизистую оболочную лобных пазух, сфеноидит — название воспаления оболочки клиновидного синуса, этмоидитом называют воспалительный процесс, развивающийся в решетчатой кости носа.
По характеру течения заболевания синуситы делятся на острые и хронические: острое заболевание возникает внезапно, имеет ярко выраженные симптомы и может длиться не более 6-8 недель, хронические синуситы имеют менее яркие проявления, их лечение занимает более продолжительное время. Кроме того, хронические заболевания отмечаются частыми рецидивами.
Синусит — заболевание, которому подвержены как взрослые, так и дети. Детские синуситы отмечаются более острыми формами течения болезни и более сложной диагностикой.
По своей форме синуситы бывают:
- экссудативными (с выделениями слизи, гноя);
- продуктивными (с образованием наростов, тканей).
В первую группу входят:
- серозные;
- катаральные;
- гнойные синуситы.
Во вторую:
- пристеночно-гиперпластические;
- полипозные синуситы.
Катаральный и серозный синуситы характеризуются воспалением слизистых оболочек синусов с выделением большого количества прозрачной слизи без образования гноя. При гнойном заболевании в носоглотку выделяется гной зеленого или зелено-желтого оттенка, иногда со сгустками крови.
При развитии гиперпластического синусита в синусе разрастается ткань слизистой оболочки носовой пазухи. Даже если воспалительный процесс стихает, то канал, по которому слизь должна выходить в носоглотку, все равно остается сузившимся или полностью перекрытым. Полипозный синусит характеризуется разрастанием тканей слизистой оболочки в виде полипов, которые также затрудняют отток слизи из пазухи носа.
Существует классификация синуситов в зависимости от причины возникновения заболевания:
- травматический — причиной воспаления является травма костей лица;
- бактериальный — возбудителем воспалительного процесса стали бактерии (стафилококки, стрептококки);
- вирусный — возбудители — вирусы (ОРВИ, грипп);
- грибковый;
- аллергический — воспаление произошло в результате аллергической реакции;
- медикаментозный.
При инфекционной природе синусита имеет значение путь проникновения инфекции. Возбудитель заболевания может проникнуть в синусы с вдыхаемым воздухом, через кровь или корни больных зубов, если речь идет о гайморите.
Воспалительный процесс может одновременно развиваться на слизистых оболочках носовых пазух и в носовой полости — такое воспаление называют риносинуситом. Если поражена группа носовых пазух с одной стороны лица — развивается гемисинусит, в случае, когда воспаление затронуло все синусы — пансинусит, опасное заболевание, характеризующееся тяжелым, нередко осложненным течением.
Причины возникновения синусита
Основной причиной заболевания является проникновение в организм болезнетворных микроорганизмов — вирусов и бактерий. Когда они попадают в организм, железы на слизистой оболочке в носовых пазухах начинают усиленно вырабатывать слизь. Слизистые выделения скапливаются в синусах и постепенно забивают каналы, по которым они выводятся в носоглотку. Скопившаяся в носовых пазухах слизь является отличной питательной средой для размножения болезнетворных бактерий.
Аллергическая реакция организма на какой-либо раздражитель тоже может спровоцировать синусит: при вазомоторном рините вместе со слизистой оболочкой носа отекает слизистая придаточных пазух, это приводит к закупорке каналов и скоплению слизи в придаточных пазухах.
Травмы лица тоже могут привести к воспалению: искривленная перегородка носа, травмы костей лица провоцируют воспаления слизистых оболочек носовых пазух. Также синуситы могут возникать при врожденной деформации костных структур.
Зачастую причиной возникновения гайморита является инфекция, которая попала в гайморову пазуху из корня пораженного зуба — например, при хроническом пародонтите или пульпите, если корень зуба пророс в придаточную пазуху. После удаления корня канал пломбируют, при этом пломбировочный материал попадает в гайморову пазуху, с высокой долей вероятности вызывая воспаление слизистой оболочки.
Симптомы синусита

Основные симптомы синусита — заложенность носа и появление обильных выделений, как правило, слизисто-гнойного характера.
Симптомы гайморита:
- повышение температуры тела свыше 38 С;
- выделение из носа сначала прозрачной слизи, а с развитием болезни — зеленого и желто-зеленого цвета;
- головные боли разной степени интенсивности;
- заложенность носа;
- гнусавый оттенок голоса;
- боль в области верхнечелюстных пазух, в висках и скуле с пораженной стороны;
- слезотечение.
Симптомы фронтита:
- резкое повышение температуры до 38 С и выше;
- сильная головная боль в области лба, особенно по утрам;
- озноб;
- невозможно дышать носом с пораженной стороны;
- из носа со стороны больной пазухи выделяется слизь, иногда с примесью гноя;
- развивается светобоязнь — человеку становится больно смотреть на яркий свет;
- если одновременно развивается грипп — отекает кожа над бровями и веки.
Фронтит — самая тяжелая форма синуситов, тяжело переносимая больным человеком. Запущенное заболевание чревато разрастанием полипов, образованием свищей, тяжелыми осложнениями (воспалением мозговых оболочек и др.).
Человек, заболевший этмоидитом, ощущает:
- нарушение носового дыхания с частичной потерей обоняния;
- боль в области основания носа и переносицы;
- покраснение и отек верхнего и нижнего века;
- повышение температуры тела.
Чаще всего этмоидит сопровождается развитием других видов синусита: если он развивается в переднем отделе решетчатой кости носа, то скорее всего, попутно развивается гайморит или фронтит, заднем — сфеноидит.
Признаки, сопровождающие развитие сфеноидита:
- боли в области глаза, затылка;
- при хроническом сфеноидите возможно ухудшение зрения, так как воспаление может затронуть зрительный нерв;
- болезненные ощущения внутри головы.
Диагностика синусита
Диагностику синусита может выполнить любой квалифицированный врач, основываясь на опросе больного и наружном осмотре, в любом случае при появлении первых симптомов заболевания необходимо сразу обратиться за медицинской помощью.
Методы диагностики
При синуситах назначается ряд лабораторных исследований:
- общий анализ крови;
- бакпосев отделяемого из носа с определением флоры и чувствительности к антибиотикам.
Инструментальные методы применяют для уточнения диагноза и выявления общей картины заболевания:
- рентгенограмма придаточных пазух в трех проекциях;
- компьютерная и магнитно-резонансная томография;
- ультразвуковое исследование околоносовых пазух;
- биопсия;
- пункция;
- фиброоптическая эндоскопия;
- диафаноскопия.
При проведении пункции, содержимое пораженной пазухи забирается при помощи иглы, которой врач прокалывает стенку пораженного синуса — эта процедура позволяет не только произвести отбор содержимого для исследования, но и произвести очистку пазухи от гноя.
Помощь других специалистов
В зависимости от причины возникновения заболевания может понадобиться помощь других профильных специалистов:
- иммунолога;
- аллерголога;
- стоматолога;
- пульмонолога.
Лечение синусита
Успех лечения напрямую зависит от действий самого пациента после появления первых признаков синусита: чем раньше человек обратиться за помощью, тем быстрее будет процесс выздоровления и меньше риск возможных осложнений. Попытки вылечиться самостоятельно дома или перенести болезнь на ногах, принимая болеутоляющие лекарства — прямой путь к хроническим синуситам и тяжелым осложнениям заболевания.
Лечение проводят методами консервативного лечения и хирургического вмешательства.
Основная задача при лечении синусита — избавиться от причин, которые его вызвали: инфекционные заболевания, аллергическая реакция, болезни зубов, травмы, аденоидит. В качестве медикаментозного лечения назначаются, антибактериальные, противовирусные, противогрибковые, антигистаминные и обезболивающие препараты.
Параллельно с применением системных препаратов, назначается местное лечение. Непроходимость каналов и соустий, соединяющих носоглотку и пораженные синусы ликвидируется путем назначения сосудосуживающих лекарств (сроком не более 5 дней). Носовые пазухи промывают антибактериальными растворами.
Для выздоравливающих пациентов применяют физиотерапевтические методы лечения — КУФ-терапию, электрофорез, ультразвуковое воздействие и др.
В крайних случаях, если лечение терапевтическими методами положительного результата не принесло, используют хирургическое вмешательство. Операция обязательном порядке проводится при полипозном гайморите, т.к. это заболевание не поддается лечению консервативным путем.
Самый простой метод — пункция (прокол) придаточной пазухи. Она проводится при помощи специальной иглы для диагностики и очистки синуса от гноя.
В более тяжелых случаях применяют гайротомию — операцию по вскрытию придаточной пазухи для ее очистки, удаления инородных тел или создания дополнительного канала для отвода гноя.
Профилактика
Для профилактики синуситов нужно придерживаться нескольких несложных правил:
- по возможности избегать переохлаждений;
- своевременно лечить кариозные зубы;
- укреплять иммунитет;
- при подозрении на аллергии проконсультироваться с аллергологом: если полностью избежать контакта с раздражающим фактором не получается, принимать назначенные антигистаминные препараты;
- своевременное устранение дефектов носовой перегородки: искривленные кости и хрящи затрудняют отток слизи из придаточных пазух, вызывая ее скопление;
- адекватно и до конца лечить ОРВИ, ОРЗ, простудные заболевания.
Источник
