Воспаление вен на ягодице
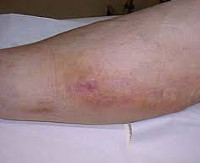
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70–80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.
Постинъекционный флебит
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25–30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
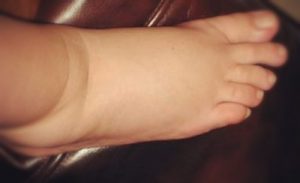
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1–2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5–8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровень D-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений – согревающие компрессы.
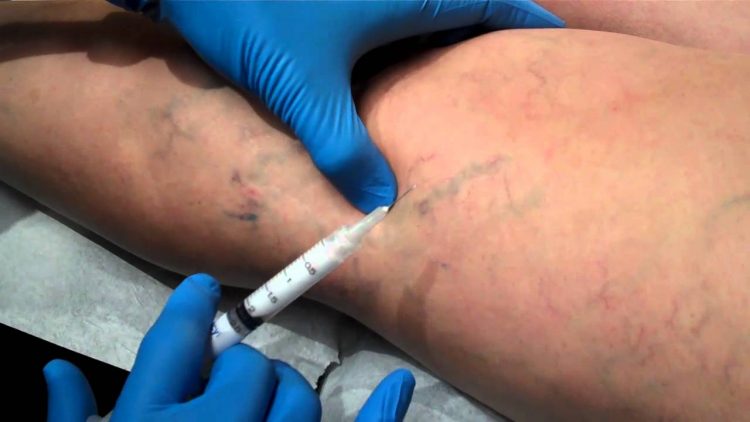
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Источник
Симптомы заболевания
Как уже упоминалось ранее, запущенная форма геморроя может иметь серьезные последствия. Например, велика вероятность образования опухолей прямой кишки (как тех, что не несут вреда организму человека, так и таких, которые ведут к летальному исходу), что представляет немалую опасность для жизни.
Варикозному расширению вен прямой кишки свойственно умеренное и постепенное проявление симптомов, причем на протяжении длительного периода времени.
Среди симптомов выделяют:
- частое возникновение запоров и их продолжительность;
- болевые ощущения во время дефекации;
- кровянистые выделения из ануса и наличие в нем микротрещин;
- зуд и жжение анального отверстия после физической активности.
Симптомы заболевания
 Первое, что вы можете сделать для себя, если страдаете варикозом – это заподозрить его наличие.
Первое, что вы можете сделать для себя, если страдаете варикозом – это заподозрить его наличие.
Это тем более важно, потому что механизм возникновения и течения болезни – это необратимые изменения вен; поэтому крайне важно вовремя заметить несоответствия в работе кровеносной системы. Второе же, что вы можете сделать для себя, если вам уже известно, что вы страдаете названным заболеванием – это ещё раз осознать данный факт, прочитать, как утяжеляются при отсутствии лечения симптомы, и к каким последствиям приводит невнимательное отношение к здоровью сосудов
Второе же, что вы можете сделать для себя, если вам уже известно, что вы страдаете названным заболеванием – это ещё раз осознать данный факт, прочитать, как утяжеляются при отсутствии лечения симптомы, и к каким последствиям приводит невнимательное отношение к здоровью сосудов.
Итак, варикоз: симптомы у женщин. Болезнь – плата за прямохождение человека и чаще поражает нижнюю половину тела, однако её проявления могут быть практически где угодно: на лице, глазах, языке, спине, животе, ягодицах, ногах, во внутренних органах.
Рассмотрим признаки часто встречающихся случаев.
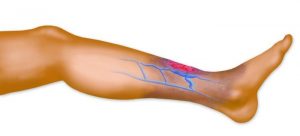
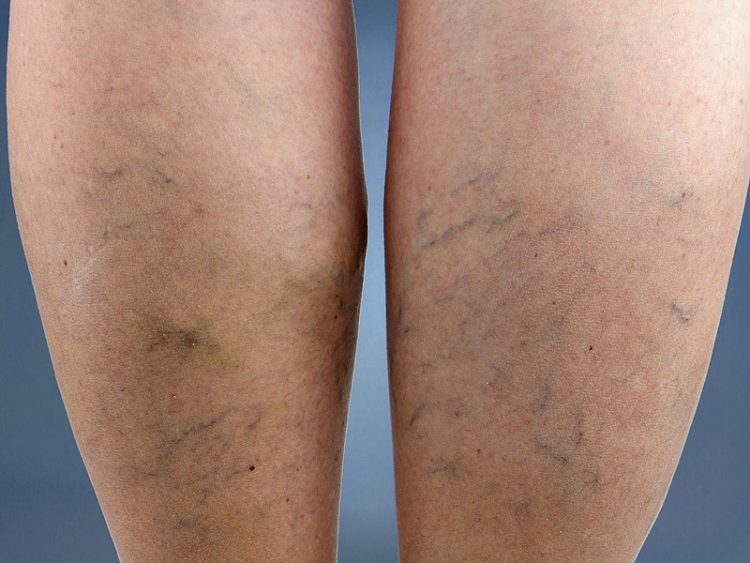
Варикоз ног
- Сосудистая сеточка.
- Онемение и судороги, чаще возникающие в ночное время.
- Жжение, тяжесть, боль в ногах.
- Желание лечь.
- Отёчность.
Последние три симптома усиливаются во второй половине дня, когда ноги устают.
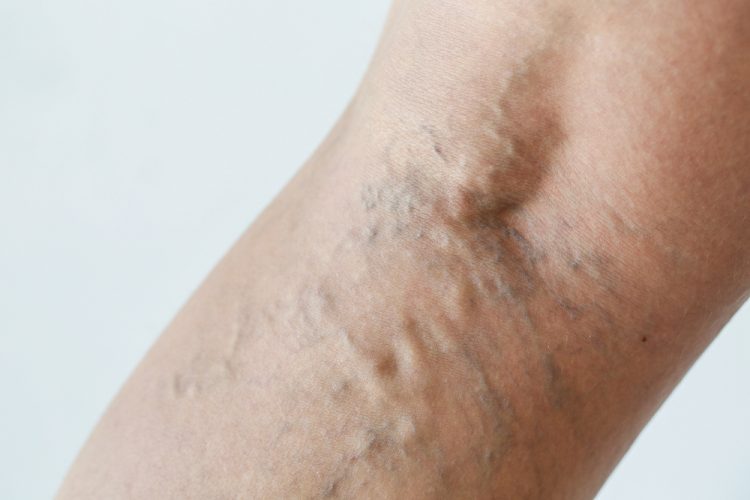
При дальнейшем развитии варикозного расширения вен появляются следующие признаки болезни:

- Отёки быстрее появляются и сложнее проходят.
- Ниже колен вены выступают над поверхностью кожи, появляются узлы.
- На коже проступают пигментные пятна, ухудшается её качество.
- Повреждения ног плохо заживают.
- Вены больно ощупывать.
Отёчность – тревожный сигнал; она означает, что в основной массе сосуды ног не справляются со своими функциями. Также признак того, что заболевание прогрессирует – это более острое проявление симптомов даже после не слишком интенсивных нагрузок.
Красные пятна на ногах и трофические язвы — это признаки крайне запущенного заболевания.
Последствия варикоза – тромбофлебит, кровотечения из лопнувших сосудов, венозная недостаточность, гангрена.
Образование же тромбов, как мы знаем, может привести к их отрыву и закупорке каких-либо сосудов, а это вызывает острое кислородное голодание тканей, в том числе такие страшные заболевания, как тромбоэмболия, инфаркт, инсульт.
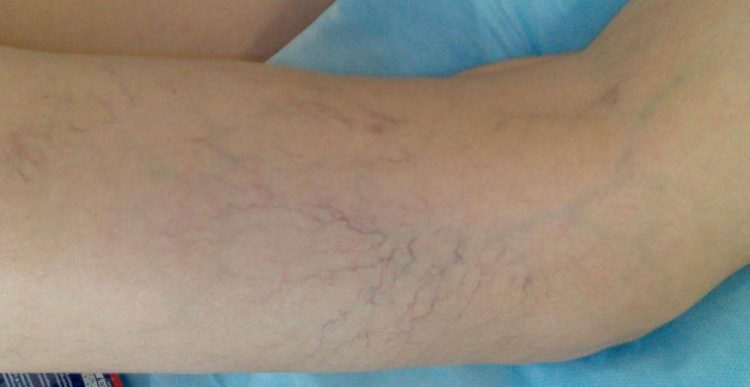
Наглядные симптомы варикоза у женщин, фото ниже:
Он более известен под названием «купероз» и проявляется в основном косметическими дефектами в виде сосудистой сеточки на щеках, возле крыльев носа, в виде мешков под глазами с проступающими звёздочками.
Косметолог-дерматолог Ирина Котова рассказывает о куперозе:

- боль и тяжесть органов промежности;
- на доступных участках можно наблюдать возникновение шишек, вздутых вен;
- отёки;
- трудности, связанные с мочеиспусканием.
Варикоз матки
- Боль в нижней части живота.
- Длительная менструация с малым количеством выделений.
- Дискомфорт и даже боль во время или после полового акта.
Выступы, узлы на коже одной или двух ягодиц.
Варикоз на ягодицах попе
 При наличии варикозного расширения вен на ногах иногда фиолетовые звездочки периодически появляются и на других частях тела. Не исключено, что они могут быть заметными в области промежности или на ягодицах. Варикоз на ягодицах проявляется расширением сосудов и появлением узловатых выступов на кожных покровах, как на одной части попы, так и на обоих. Болезнь может присутствовать как у мужчин, так и у женщин. Отмечены случаи, когда заболевание появлялось у подростков.
При наличии варикозного расширения вен на ногах иногда фиолетовые звездочки периодически появляются и на других частях тела. Не исключено, что они могут быть заметными в области промежности или на ягодицах. Варикоз на ягодицах проявляется расширением сосудов и появлением узловатых выступов на кожных покровах, как на одной части попы, так и на обоих. Болезнь может присутствовать как у мужчин, так и у женщин. Отмечены случаи, когда заболевание появлялось у подростков.
Причинами варикоза на ягодицах становятся:
- вредные привычки;
- подъем тяжестей;
- сидячий образ жизни.
Кроме того спровоцировать болезнь могут расстройства кровообращения, прием гормональных препаратов для предохранения от беременности.
В любом случае при обнаружении на попе просвечивающихся вен, не стоит спешить с выводами. Необходимо посетить флеболога и уточнить диагноз. Если диагностика покажет, что симптомы болезни связаны с варикозным расширением вен, придется пройти курс лечения, чтобы избежать дальнейших осложнений. Ни в коем случае нельзя любой варикоз на теле лечить самостоятельно или с помощью советов знакомых. С венами шутить нельзя. Они несут кровь, которая снабжает организм питанием.
Интересные материалы по этой теме!
Последствия варикоза Болезнь «варикозное расширение вен», как и любой недуг, имеет свои последствия. Они обусловлены…
Профилактика варикоза Расширение вен является очень неприятным заболеванием. Поэтому чтобы с ним не связываться, лучше заранее…
Причины варикоза На сегодняшний день многие люди нашей страны и всего мира страдают от ужасного заболевания под…
Рекомендации к прочтению Вам лично!
Зоя Петровна — 14 окт 2019, 06:20
Год назад я устроилось консультантом в магазин модной женской одежды. Работа мне безумно нравится, так как благодаря мне женщины преображаются, начинают новую жизнь, строят семьи, просто радуются новым покупкам. Вот только после того, как год я с таким энтузиазмом отбегала на ногах, обслуживая своих клиенток, я стала чувствовать, что ноги устают. А ведь мне по дресс-коду без каблуков никак нельзя. На работе сотрудница посоветовала купить гель Вариус. Я ей доверяю, но зашла на форумы и прочитала о нем отзывы. Решила, что это мое спасение. Все так и оказалось. Через две недели использования антиварикозного средства бегаю, как и прежде. Боль ушла, ноги не болят.
Октябрина Иванова — 13 окт 2019, 06:05
Все обычно жалуются на варикозные вены, появляющиеся на ногах, а у меня эта патология появилась на руках. От локтей к кистям сосуды буквально стали вылезать сквозь кожу. Это уродливое состояние конечностей меня крайне раздражало. Вроде и боли нет, но картина неприятная. Уже думала об операции, но знакомый врач посоветовал гель Вариус. Мазала усердно утром и вечером. Первые результаты пришли не сразу. Уже было отчаялась излечиться, но курс не прерывала. В результате болезнь отступила. Боюсь рецидива, поэтому решила купить гель про запас: буду использовать для профилактики.
Галина — 10 июн 2018, 20:53
Как устранить варикоз на верхней части ноги? Очень сильно выраженные набухшие вены.
Лечение герпеса на ягодицах
Перед тем, как начать терапию заболевания врач дерматолог проводит первичный осмотр состояния кожи больного. Эти же манипуляции может выполнить инфекционист или венеролог. После визуального обследования пациент должен сдать кровь с вены на определение наличия антител, которые реагируют на присутствие герпетической инфекции. Имея на руках результаты анализов лечащий врач формирует индивидуальный курс лечения. Для того, чтобы выполнить подавление вирусной активности в области ягодиц и всего организма в целом, всегда используют комплексный терапевтический подход. Больному назначают следующие лекарственные средства:
- Ацикловир, Валацикловир. Эти препараты прерывают цикл деления клеток вируса и оказывают восстанавливающий эффект на уже инфицированные ткани организма. Иммунитет повышает уровень сопротивляемости болезни и процесс выздоровления ускоряется.
- Инозин. Это один из медикаментов противовирусного спектра действия, который эффективен против герпеса 1 и 2 типов. Он не только подавляет вирус, но и имеет иммуномодулирующие свойства.
- Ацикловир, Зовиракс, Герпферон, Целестодерм. Это мази наружного применения, которые наносятся на герпетическую сыпь, чтобы не допустить ее трансформацию в ярко-красные волдыри с жидкостным наполнением. Эти лекарственные средства не только локально подавляют клетки вируса, но еще снимают воспаление и сушат мокнущие образования.
- Кларитин, Дезлоратадин. Данные антигистаминные препараты используют в курсе лечения для снятия сильного чувства зуда и жжения. В большинстве случаев причина повреждения герпетических пузырьков на попе происходит пальцами рук самого больного, так как они очень чешутся.
- Арбидол, сок алоэ, аптечная настойка золотого корня, женьшеня, Кагоцел. Все эти лекарственные средства оказывают на организм иммуномодулирующий эффект. Иммунитет насыщается питательными элементами и более успешно противостоит герпесу. Как правило, препараты данной группы назначают на длительный срок, так как они выступают в роли биологической добавки для поддержания жизненных сил больного и недопущения рецидива вирусных проявлений.
Даже использование барьерных контрацептивов в виде презерватива не дает 100% гарантию того, что удастся избежать инфицирования окружных тканей кожного покрова. Больной должен ежедневно менять нижнее белье. Носить одежду только из натуральных тканей и отказаться от синтетических брюк. Если человек в герпетической сыпью на ягодицах проживает в семье, где есть маленькие дети, то на период терапии его лучше изолировать. Дети еще не обладают крепким иммунитетом и очень подвержены инфицированию вирусом герпеса 1 и 2 генотипа.
Профилактикой возникновения болезни является ведение здорового образа жизни, отказ от сексуальных связей с большим количеством половых партнеров, периодическая сдача венозной крови для определения наличия или отсутствия вируса в организме. Молодые люди, желающие стать родителями, перед созданием семьи должны обязательно сдавать анализы, чтобы исключить рождение инфицированного ребенка. Также нужно понимать, что лечение герпеса на ягодицах в домашних условиях редко приносит положительный терапевтический эффект и может стать причиной серьезных осложнений.
Рекомендуем прочитать
Чем лечить герпес в носу
Дозировки и формы выпуска Ацикловира
Лечение герпеса на руках
Причины герпеса на подбородке и лечение
Варикоз на спине
 В области спины проходит большое количество кровеносных сосудов. Особенностью венозных сосудов, которые расположены рядом со спинным мозгом и в верхней части тела, является то, что они не имеют клапанов, поэтому кровь двигается по ним в двух направлениях, преодолевая гравитацию. Застой крови венах наблюдается у тех, кто долго сидит в одной позе. Чаще всего это люди, имеющие сидячую работу, ведущие малоподвижный образ жизни. При таком состоянии вены могут немного увеличиваться в размерах, в организме ощущается ломота. Врачи не называют это заболевание варикозом спины, однако отмечают, что такие поражения мелких кровеносных сосудов быть опасными. Чтобы избежать подобных состояний, необходимо больше двигаться. Если этого оказывается недостаточно, придется прибегнуть к медикаментозному лечению. Помогут венотонизирующие препараты, действие которых направлено на устранения застоя крови.
В области спины проходит большое количество кровеносных сосудов. Особенностью венозных сосудов, которые расположены рядом со спинным мозгом и в верхней части тела, является то, что они не имеют клапанов, поэтому кровь двигается по ним в двух направлениях, преодолевая гравитацию. Застой крови венах наблюдается у тех, кто долго сидит в одной позе. Чаще всего это люди, имеющие сидячую работу, ведущие малоподвижный образ жизни. При таком состоянии вены могут немного увеличиваться в размерах, в организме ощущается ломота. Врачи не называют это заболевание варикозом спины, однако отмечают, что такие поражения мелких кровеносных сосудов быть опасными. Чтобы избежать подобных состояний, необходимо больше двигаться. Если этого оказывается недостаточно, придется прибегнуть к медикаментозному лечению. Помогут венотонизирующие препараты, действие которых направлено на устранения застоя крови.
Источник
