Воспаление вен после наркоза
Постинъекционный флебит – это воспаление венозной стенки, возникающее как осложнение инъекционного введения препаратов. Патология характеризуется болезненной локальной реакцией с гиперемией, отечностью, утолщением пораженного сосуда, создает опасность инфицирования, эмболии легочной артерии и других осложнений. Заболевание выявляют на основании клинического обследования, подтвержденного методами лабораторно-инструментальной диагностики (анализом крови на D-димер, УЗДС вен и флебографией). Лечебная программа включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные техники).
Общие сведения
Флебит является распространенным локальным осложнением инфузионной терапии, осуществляемой с использованием внутривенных катетеров. По различным оценкам, частота патологии у пациентов стационаров колеблется от 2,3 до 67%. Существенное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. По причине инфузий развивается 70–80% тромботических состояний в венах верхней конечности. Патология встречается у 5,8% потребителей инъекционных наркотиков, составляя 25% всех сосудистых осложнений. Распространенность тромбофлебитов увеличивается с возрастом – половина случаев приходится на людей старше 60 лет. Женщины страдают вдвое чаще мужчин.

Постинъекционный флебит
Причины
Возникновение постинъекционного флебита обусловлено внутривенными манипуляциями, инициирующими эндотелиальное повреждение. Воспалительный процесс с поражением поверхностных или глубоких вен запускается под влиянием нескольких причин:
- Механические. Движение постороннего предмета (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Особенно часто это происходит при использовании широких инъекционных игл, некачественной их фиксации (проксимальной, дистальной), введении рядом с венозными клапанами или суставами. Риск флебита увеличивают повторная катетеризация, частые инъекции (25–30 раз в неделю), длительное нахождение канюли (2 суток и более).
- Химические. На частоту развития патологии существенное влияние оказывают pH (менее 5,0) и осмолярность (более 450 мОсмоль/л) вводимых веществ. Повышенный риск наблюдается при вливании антибиотиков (бета-лактамов, ванкомицина, амфотерицина B), гипертонических растворов (глюкозы, кальция хлорида), химиопрепаратов. Повреждающее действие оказывают бензодиазепины, барбитураты, вазопрессорные амины и другие медикаменты.
- Инфекционные. Хотя воспаление обычно носит асептический характер, нарушение правил и техники инъекционного введения лекарств способствует проникновению инфекционных агентов, поддерживающих и усугубляющих его течение. Отмечено, что катетеры из поливинилхлорида и полиэтилена более подвержены контаминации условно-патогенной микрофлорой (стафилококками, дрожжеподобными грибами).
В дополнение к перечисленному, высокая заболеваемость флебитом связана с постановкой и обслуживанием венозных систем слабо подготовленным персоналом. К патологическим изменениям приводят инвазивные лечебно-диагностические процедуры, проводимые с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства). Отдельной причиной тромбофлебита выступает внутривенное ведение наркотических веществ.
В число факторов риска постинъекционного осложнения входят пожилой возраст, тромботические состояния в анамнезе, курение. Флебит возникает на фоне приема гормональных контрацептивов, при дефектах коагуляции, онкологических процессах и другой патологии (ожирении, сахарном диабете, ВИЧ-инфекции).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозным стазом, усилением коагуляции), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и вводимые растворы раздражают чувствительные нервные окончания в венозной стенке, провоцируя длительный сосудистый спазм.
Инициирующая травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), который приводит к немедленной адгезии тромбоцитов в очаге повреждения. Дальнейшая агрегация кровяных пластинок опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется сначала небольшой кровяной сгусток, направленный на устранение повреждения. Но при высоком риске тромбозов он увеличивается в размерах, приводя к гемодинамическим нарушениям.
Классификация
Постинъекционный флебит относится к ятрогенным заболеваниям. Это вторичное состояние, возникающее в ранее неизмененных венах поверхностного или глубокого русла. Учитывая локализацию воспалительного процесса в сосудистой стенке, клиническая флебология различает несколько форм патологии:
- Эндофлебит. Развивается при поражении внутреннего слоя вены (интимы). Это наиболее частый вариант воспаления, ассоциированного с инъекционным введением лекарств или эндоваскулярными вмешательствами.
- Перифлебит. Проникновение инфузионных растворов в паравазальную клетчатку ведет к химическому повреждению и воспалению наружной оболочки сосуда. Обычно возникает при введении раздражающих лекарств, наркотиков.
- Панфлебит. Наиболее тяжелая разновидность патологического процесса. Характеризуется вовлечением всех слоев венозной стенки, часто осложняет течение эндо- или перифлебита.
Исходя из этиологии, различают механический, химический, инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдается поражение кистевой, кубитальной зоны, а у лиц, страдающих внутривенной формой наркомании, обычно выявляют поверхностный тромбофлебит нижних конечностей.
Симптомы постинъекционного флебита
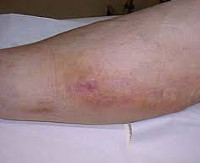
Клиническая картина флебита кисти и локтевой ямки развивается непосредственно после введения медикаментов, сопровождаясь достаточно типичной симптоматикой. Повреждение сосудистой стенки и проникновение лекарственного вещества в мягкие ткани проявляется резкой болезненностью в месте инъекции, которая распространятся по ходу вены и ограничивает двигательную функцию конечности. Общее самочувствие практически не нарушено, иногда бывает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдаются полоса гиперемии с локальным повышением температуры, увеличиваются регионарные лимфоузлы. О тромбировании свидетельствует плотный болезненный шнуровидный тяж, выявляемый при пальпации. Острый период продолжается в течение 3 недель с момента появления клинических признаков, длительность подострого тромбофлебита составляет от 21 суток до месяца. Постоянная травматизация сосуда у инъекционных наркоманов становится причиной рецидивирующего тромбофлебита и облитерации венозного просвета. Тогда в местах введения психоактивных веществ определяется плотный спаянный с тканями линейный инфильтрат, кожа над которым утолщается, становится пигментированной и синюшной.
Тромбофлебит подключичной вены развивается постепенно, на протяжении 1–2 недель. Он начинается у пациентов еще в стационаре, но с учетом интенсивной терапии, проводимой по поводу основного заболевания, часто носит латентный характер. Во время осмотра заметны отек мягких тканей и расширение подкожных вен, распространяющиеся на всю верхнюю конечность. Болевой синдром варьируется от незначительного, усиливающегося при движениях, до интенсивного. Воспаление глубоких сосудистых сегментов протекает по типу пристеночного флеботромбоза.
Осложнения
Осложнения постинъекционного флебита в поверхностном русле достаточно редки. У ослабленных лиц заболевание принимает гнойный характер с абсцедированием и септическим состоянием. Хронический процесс при длительном анамнезе внутривенной наркомании сопровождается глубокими и длительно не заживающими трофическими язвами, склонными к инфицированию и кровотечению. Катетер-ассоциированные флеботромбозы центральных вен осложняются потерей доступа, невозможностью дальнейшей инфузии медикаментов, посттромбофлебитическим синдромом (до 13% пациентов). 5–8% случаев сопряжено с развитием клинически выраженных вариантов ТЭЛА, у 36% пациентов осложнение протекает субклинически.
Диагностика
Выявление поверхностного постинъекционного флебита обычно не вызывает затруднений и осуществляется при врачебном обследовании без необходимости в дополнительных тестах. Инфузионный флеботромбоз, наряду с оценкой клинических данных, нуждается в лабораторно-инструментальном подтверждении с помощью следующих методов:
- Анализ крови на уровень D-димера. Исследование полезно при низком или среднем клиническом риске тромбоза для уточнения коагуляционных изменений. Однако D-димер не позволяет отличить патологический процесс в поверхностных и глубоких сегментах. Обладая высокой чувствительностью, тест имеет низкую специфичность, поэтому в ряде случаев может давать ложные результаты.
- Ультразвуковое ангиосканирование вен. Рекомендуется для подтверждения диагноза и исключения флеботромбоза. УЗДС позволяет оценить состояние внутренней стенки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия лучевой нагрузки или воздействия контрастных веществ, высокую доступность.
- Контрастная флебография пораженных зон. В случаях, когда ультрасонография дает отрицательный результат при высокой вероятности патологии, в качестве «золотого стандарта» могут использовать контрастную флебографию. Исследование показано при воспалении глубоких вен, ассоциировано с рентгеновским облучением и введением контраста.
В диагностически сложных случаях для улучшения визуализации используют компьютерную или магнитно-резонансную ангиографию. Пациенты с тромбофлебитом нуждаются в помощи специалиста-флеболога. Дифференциальная диагностика постинфузионных тромбофлебитов осуществляется с лимфангоитами, панникулитом, целлюлитом, узловой эритемой.
Лечение постъинъекционного флебита
Лечебная тактика определяется характером процесса, его распространенностью и тяжестью, остротой симптоматики, наличием осложнений и сопутствующих состояний. Легкому поверхностному флебиту свойственно самостоятельное исчезновение после извлечения канюли. В остальных случаях необходимо активное лечение:
- Общие мероприятия. Начальные действия при любом флебите заключаются в прекращении инфузии и удалении катетера (или его замене новым, если пациент гемодинамически нестабилен). Пораженной конечности рекомендуют придать возвышенное положение с целью улучшения оттока крови и уменьшения воспалительной реакции. К воспаленному участку прикладывают холод.
- Медикаментозная коррекция. Направлена на предупреждение распространения процесса на глубокие сегменты, ослабление воспаления, улучшение кровотока и купирование болевого синдрома. Используют антикоагулянты, нестероидные противовоспалительные средства, ангиопротекторы. На пораженную область накладывают повязки с гепариновой мазью и НПВС, после стихания острых явлений – согревающие компрессы.
- Хирургические методы. Оперативное лечение необходимо при гнойном тромбофлебите. Оно включает флебэктомию, некрэктомию, постановку дренажа и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, установка кава-фильтра) находят применение в ситуациях с флеботромбозами.
В комплексной коррекции постинъекционного флебита используют физиотерапевтические методы – электрофорез с трипсин-гепариновым комплексом, гальванизацию, свето- и лазеротерапию. Пациентам рекомендуют придерживаться активного режима, что позволит избежать венозного застоя.
Прогноз и профилактика
Поверхностный постинъекционный тромбофлебит успешно разрешается после удаления внутривенных систем. Опасность катетер-ассоциированных флеботромбозов заключается в риске легочной эмболии и прочих неблагоприятных последствий. Но своевременность и полнота терапии делают прогноз благоприятным для большинства пациентов. Профилактические рекомендации включают правильный выбор, соблюдение техники установки и обслуживания катетеров, коррекцию факторов риска. Использовать системные антикоагулянты с превентивной целью не рекомендуют, если нет других показаний для их назначения. Снизить вероятность тромботической окклюзии можно путем промывания катетеров гепарином.
Источник
День добрый
Подскажите пожалуйста,что делать в моем случае,к какому врачу обращаться(да и надо ли?)
Вчера мне сделали гистроскопию под общим наркозом
При установки катетера в районе кисти,по-моему попали “куда надо” не сразу,т.к. прокалывали несколько раз.Когда пошел наркоз,то от места прокола до локтя я почуствовала сильное печение в руке,о коем и успела сообщить медперсоналу до своего отключения.
После того,как от наркоза я отошла ,перед выпиской,мне сняли катетер(под ним оказась сине-красная гематома примерно с 10-копеечную монету) и из прокола тут же сильно пошла кровь.Протерли спиртом несколько раз-с чем и отпустили домой.
Дискомфорта вчера я не чуствовала(только болело в районе гематомы) поскольку проспала весь остаток дня.
Сегодня с утра от места прокола и по-ходу вены(к локтю) я обнаружила сине-красный сдед шириной примерно 1 см и длиной около 10 см,и легкую припухлость.С утра болело(скорее пекло) и тянуло часть руки до локтя,а сейчас перешло уже и на участок от локтя до плеча(и в состоянии покоя , и при пальпации,а особенно при поднятии руки вверх)
По месту операции я пробовала звонить за советом,но там уже рабочий день завершился,врачи будут только в четверг.
Прошу совета и помощи!
Как снять боль и отек и что вообще следует делать в моей ситуации?
Спасибо всем заранее!
Дозвонилась сейчас оперировавшему врачу
он сказал мазать руку Гепариновой мазью,типа ничего страшного 🙁
Как думаете,поможет,или всетки к врачу очно надо бежать?
воспользовавшись рекомендациями,побежала по врачам
в поликлинике хирург в отпуске-отправили в травмапункт
в травмапункте сначала вообще принимать отказались(и даже перенаправляли к терапевту или инфекционисту,мол там у вас наверное инфекция ) ,но потом всетки перенаправили в больничный покой на прием-консультацию с предварительным диагнозом “Постинвекционный флебит”
В больнице было еще веселее-там принимать тоже не хотели(у них карантин ввели,прием только по скорой) но потом всеже хирург меня посмотрел(окинукл взглядом руку в течении пары секунд) и назначил делать компрессы с Йодинолом(1 раз в день и бинтиком замотать)
Сейчас я вернулась домой,но все равно мне что-то неспокойно
Рука болит по-прежнему(хотя уже 2 раза мазала Гепарином) и кажется отекла еще больше 🙁
:bc:
Нужно попасть на осмотр к адекватному хирургу, лучше – к сосудистому. Прогрессирующий отек – нехороший симптом. В идеале нужно сделать ультразвуковое исследование.
До осмотра – руку на косыночную повязку, местно лиотон-1000 2 раза в день и/или средство на основе нестероидных противовспалительных (например, на основе кетопрофена) в том же режиме.
К врачу надо попасть безотлагательно.
уважаемый Евгений Аркадьевич
Подскажите,а пока у меня нет в наличии рекомендуемых Вами лекарств,могу ли я использовать Гепариновую мазь или Йодинол ?
Или они бесполезны?
А в качестве сосудистого хирурга подойдет ли врач-флеболог (я просто в этом вопросе не разбираюсь и к томуже сильно нервничаю сейчас) ?
и на счет узи,какое делать:допплерографическое или дуплексное ?Посмотрела,какие бывают УЗИ на сайтах клиник ,но разницы между ними не поняла.
Еще раз СПАСИБО Вам!
могу ли я использовать Гепариновую мазь или Йодинол ?
иодинол – бессмысленно, гепариновая – аналог предложенного мной “Лиотона”, но с меньшей концентрацией гепарина и немного другого типа. Но в принципе – подойдет.
А в качестве сосудистого хирурга подойдет ли врач-флеболог коечно, флеболог подойдет 🙂
и на счет узи,какое делать:допплерографическое или дуплексное ?
только дуплекс
Евгений Аркадьевич,еще раз спасибо Вам!
Все сейчас запишу,и завтра прямо с утра буду обзванивать клиники,на предмет их работы в праздник(вот уж “повезло” мне 🙁 )
И еще:
только сейчас заметила,что от места гематомы сине красного цвета(размер 1х10 см) ,как я раньше и писала,так вот от нее вверх руки (по направлению к сгибу) появилась ярко -красная полоса,такая,как ручеёк.У кисти она шире(2 см),и постепенно,к сгибу локтя,сужается (до примерно 5 мм).И эта полоса уже почти дошла до локтевого сгиба.Кожа под ней печёт и тянет 🙁
До завтра ситуация потерпит,не надо предпринимать ничего экстренного?
Спасибо Вам за быстрые ответы :ax:
К сожалению, я затрудняюсь заочно оценить, насколько срочно надо действовать.
К сожалению, я затрудняюсь заочно оценить, насколько срочно надо действовать.
В таком случае,Вас не затруднит подсказать,где могут работать(и вести прием пациентов) врачи-флебологи по-ночам.
Я даже не могу себе представить,в какого рода медзаведение можно будет обратиться,если вдруг ночью мне резко станет хуже.
Еще раз спасибо Вам!
Все экстренные вопросы решаются через неотложную или скорую помощь.
утренний обзвон работающих клиник показал,что обращаться-то мне в общем и некуда:mad:
Мне все отказали 😡 говорят они занимаются только ногами,а мой случай-только по скорой
Что делать не знаю :confused:
Спасибо огромное всем,кто мне написал ! (в том числе и в личку,извините,но я почему-то не могу вам ответить 🙁 )
Вчера я всетки нашла клинику,где мне сделали дуплекс-узи.Во всяком случае,я просила именно его , и вот протокол исследования:
УЗАС Верхней левой конечности:
ЗАКЛЮЧЕНИЕ
Подмышечные,подшеечные,плечевые ,(слово неразборчево) и лучевые вены слева проходимы на всем протяжении,просвет их свободный,стенки не изменены,кровоток (слово неразборчиво), (слово неразборчиво).
(Слово неразборчиво) подкожная вена проходима.
Латер…(дальше слово неразборчиво) подкожная в области дис…(дальше слово неразборчиво) /3 предплечья :просвет неоднородной эхогенности,при комрессии сжимается неполностью,стенки утолщены,пониженной эхогенности,кровоток снижен.
После этого пошла в этой же клинике к Флебологу,он назначил лиотон-1000 и согревающие компрессы.Сказал,что если через 3-4 дня не станет получше,то погда надо подключать физиотерапию.Полный покой не назначали,сказали только уменьшить нагрузки на руку.
Я немного успокоилась,вот только пока доехали домой,рука еще немного отекла в области гематомы.Но сегодня с утра вроде немного получше(т-т-т!)мазала лиотоном и теперь все время хожу с согревающей повязкой до локтя.
у меня вопросы к Евгению Аркадьевичу (еще раз Вам спасибо,что так помогли мне советами в решении моей проблемы! ) :
Может ли моя ситуация както влиять на работу сердца?
Просто вчера вечером (уже после возвращения из клиники) у меня стало сильно давить слева под лопаткой,отдавало в левую руку и сама рука немного немела.
Проблем вроде раньше не было,да и перед операцией делала ЭКГ-хорошее.
Или это все из-за проблемы с сосудами?
И еще подскажите пожалуйста,какие-то исследования или анализы (например на свертываемость,общий анализ крови и т.д.) имеет смысл делать после лечения,и когда?Не хотелось бы повторения этой ситуации в будущем,как максимально её исключить?
Могли ли на мой случай повлиять принимаемые сейчас мной лекарства:Париет,Тримедат,Персен ?
И еще мне предстоит гастроскопия и надо сдать кровь на биохимию и инфекции перед гастроскопией -это можно делать уже сейчас или стоит немного отложить?
Спасибо.
Я не владею достаточной информацией для ответа на столь частные вопросы. Тромбофлебит у Вас был спровоцирован инъекцией и введением лекарственных средств, ситуация эта ординарна, сама по себе дополнительного обследования не требует.
Я против согревания при острых воспалительных процессах.
Принципы лечения тромбофлебита: холод, покой конечности, местно противовоспалительные и/или средства на основе гепарина, в некоторых случаях можно рассматривать применение антикоагулянтной терапии.
Заключение по УЗИ неперевариваемо. Если хотите – покажите фото заключения, однако большого смысла в этом нет. Следуйте советам врача в реале.
Кровь сдавать можно из другой руки.
спасибо Вам большое за ответ,Евгений Аркадьевич !
Конечно же я понимаю,что дистанционно лечить практически невозможно.
Но тем не менее Ваши ответы очень помогают справиться мне с тяжелой ситуацией и весьма благотворно действуют на нервную систему :rolleyes:
Больше всего в моей ситуации сейчас меня беспокоят боли под лопаткой с левой стороны отдающие в руку.Но если в этом нет ничего страшного(может нервное?) буду ждать,когда само пройдет,и лечиться рекомендуемыми Вами,а также очного флеболога,методами.
Вот разве ,как только я снимаю согревающую повязку,рука у меня тут же начинает тянуть и ныть,даже в состоянии покоя 😡
Фото заключения по узи всетки попробую сейчас выложить.
[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
Тромбофлебит коснулся только дистальной трети предплечья. Это хорошо. Оснований для волнений не вижу.
Спасибо Вам!
Буду теперь лечиться спокойно и поменьше нервничать :ab:
Насколько я поняла,лечение -дело неспешное и долгое
И снова всем здравствуйте 🙂
На данный момент гематома на левой руке практически сошла,но вену как-бы тянет и чуть печёт все время,поэтому приходится ходить в компрессионном бинте до локтя круглосуточно (с ним заметно легче).И от кисти(там где был вколот наркоз) и примерно до половины расстояния от локтя по ходу вены нащупывается как уплотнение под кожей,хотя визуально кожа там не отличается по цвету .Продолжаю мазать руку Лиатоном и стараюсь не нагружать её.
Поднимаю свою темку очередным возникшим вопросом:
У меня тут возникло осложнение после гистроскопии(а может и не после нее,но не суть) ,и врач прописал ежедневные капельницы.Задача осложняется тем,что “рабочая” у меня только правая рука.
Я не знаю,можно ли уже “использовать ” левую?
Это нормально,что рука до сих пор болит,есть ли повод повторно обращаться к флебологу очно?
И еще я никак не могу понять,то ,что случилось-это говорит о том,что у меня впринципе плохие вены ,и не стоит больше ничего колоть в область кисти,или это просто “случайность” и мне не повезло?
Понимаю,что путанно все написала,но надеюсь общий смысл ясен 😀
Всем заранее СПАСИБО БОЛЬШОЕ за ответы!
Особо буду благодарна Евгению Аркадьевичу ,если он ответит мне :ax:
У меня тут возникло осложнение после гистроскопии(а может и не после нее,но не суть) ,и врач прописал ежедневные капельницы.Задача осложняется тем,что “рабочая” у меня только правая рука.
Я не знаю,можно ли уже “использовать ” левую?
Мне кажется, что “использовать” левую руку для внутривенных вливаний не стоит. Хотел бы обратить Ваше внимание на необходимость таких вливаний вообще. Мне представляется целесообразным чтобы Вы пояснили, что у Вас за осложнение, какой поставлен диагноз, что назначено и с какой целью. Можеть быть эти капельницы и не столь необходимы?
Это нормально,что рука до сих пор болит,есть ли повод повторно обращаться к флебологу очно?
Ненормально. Не уверен, что с этим можно что-то быстро сделать, не уверен, что это в компетенции флеболога, но факт сохраняющихся болей – повод повторно проконсультироваться очно.
И еще я никак не могу понять,то ,что случилось-это говорит о том,что у меня впринципе плохие вены ,и не стоит больше ничего колоть в область кисти,или это просто “случайность” и мне не повезло?
Вены не созданы для капельниц. Любое насилие над веной может привести к тромбофлебиту. Вероятность этого невысока, но время от времени реализуется. Считайте, что Вам не повезло. Делать из этого глобальные выводы не стоит.
Евгений Аркадьевич ,и еще раз спасибо Вам!
Осложнение (уж не знаю после ли гистероскопии,но сказали,что возможно и после неё,а так просто упал иммунитет 😡 ) это какоето левостороннее воспаление в области промежности ,очень болезненное при пальпации.Воспаляться начало в субботу вечером (мне опять “повезло” 🙁 ) ,как средство “протянуть до понедельника” прикладывала компрессы с левомеколем.Температура все время нормальная,иногда даже было 35.8-35.9.В понедельник поехала к врачу,и в метро уже поняла,что даже сидеть не могу-больно.
Сначала думали бартоленит,но после осмотра гиниколог (сам врач- оперирующий гиниколог-эндокринолог) его исключила,сказала вообще это не гиникология,возможно даже воспаление надкосницы или мягких тканей 😮
Поскольку желудок у меня потравлен в ходе лечения гормонами нещадно-я заработала рефлюкс и сначала сидела на Омезе,а теперь на Париете (все в ожидании возможности сделать гастроскопию,найдя “просвет” в остальном своем лечении).Подробно моя история тут
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
но там все гиникологически и видимо настолько подробно,что никто не ответил,и я прекратила писать.
В общем,врач сказал,что таблетки мне пить в моей ситуации крайне нежелательно,поэтому назначил (все курсом на 5 дней) :
-капельницы с метронидазолом ежедневно
-свечи Индометацин-100 2 раза в сутки ректально
-ежедневно на-ночь тампоны с Мазью Вишневского вагинально.
На данный момент сидеть мне уже не так больно,но сильного улучшения пока нет.Что делать дальше я не знаю,пока жду хоть какихто результатов от лечения.
А на счет болей в левой руке-это сейчас скорей не боли,а как бы чуство натяжения.Мне немного дискомфортно и я чуствую лебя лучше в компрессионном бинте(тогда я вообще забываю про свою проблему).
И как долго можно еще мазаться Лиотоном?
По-возможности постараюсь показаться флебологу очно еще раз,но пока что мои проблемы переместились в другую область 🙁
Спасибо.
Я Вашу тему в непрофильном для меня разделе не осилил.
В общем,врач сказал,что таблетки мне пить в моей ситуации крайне нежелательно,поэтому назначил (все курсом на 5 дней) :
-капельницы с метронидазолом ежедневно
-свечи Индометацин-100 2 раза в сутки ректально
-ежедневно на-ночь тампоны с Мазью Вишневского вагинально.
Тем не менее вышенаписанное кажется во многом сомнительным. Нет желания проконсультироваться у проктолога или хирурга в другом учреждении?
Тем не менее вышенаписанное кажется во многом сомнительным. Нет желания проконсультироваться у проктолога или хирурга в другом учреждении?
Евгений Аркадьевич ,спасибо Вам за поддержку!
Всетаки у меня оказался острый левосторонний бартоленит 🙁
Абцесс сам вскрылся в среду днем,теперь я прикладываю компрессы с левомеколем.Сказали,что именно выписаное лечение помогло самовскрытию,и,что если бы до конца недели не помогло,то пришлось бы вскрывать хирургически 🙁
Для меня еще очень важно именно Ваше мнение вот по какому вопросу:
Мне назначили в качестве продолжения лечения бартоленита (к тому же особо подчеркнули,что и для вен это будет весьма полезно) лечение прибором ВЛОК ( внутривенное лазерное облучение крови).Как вы относитесь к этой процедуре и считаете ли ее целесообразной?
Что-то я вся в сомнениях..
Спасибо!
Я Вашу тему в непрофильном для меня разделе не осилил.
Да эту тему никто не может осилить,даже мои лечащие врачи 😀 наверно я уж слишком подробно описала ситуацию.
Спасибо Вам,что всетки посмотрели :ax:
Мне назначили в качестве продолжения лечения бартоленита (к тому же особо подчеркнули,что и для вен это будет весьма полезно) лечение прибором ВЛОК ( внутривенное лазерное облучение крови).Как вы относитесь к этой процедуре и считаете ли ее целесообразной?
Считаю это фикцией.
Не могу, также, нормально воспринимать лечение в виде “прикладывания компрессов с левомеколем”. При самопроизвольном вскрытии абсцесса отток редко бывает адекватным – надо под местной анестезией создавать нармальные условия для очищения раны, проводить ее нормальную санацию. Перевязки, в первое время, в таком случае должен делать врач, причем, иногда, ежедневно.
И еще. “Самовскрытию” помогло не назначенное лечение, а отсутствие правильного лечения хирургом. Если абсцесс вскрылся сам – значит хирург это прозевал.
Я уже высказывал выше мысль о целесообразности дополнительной консультации в другом месте.
Евгений Аркадьевич ,и еще раз благодарю Вас!
Дело в том,что это уже мнение другова врача (оба в платных медцентрах).Третий ,”бесплатный” из местной консультации вообще предложил мне принимать массу “неизвестных науке” общеукрепляющих препаратов-оттуда я вообще сбежала 😀
Про ВЛОК полностью солидарна с Вашим мнением,хоть я и не врач.Почитала про него информацию в интернете ,и сразу закрались сомнения.
.. надо под местной анестезией создавать нармальные условия для очищения раны, проводить ее нормальную санацию. Перевязки, в первое время, в таком случае должен делать врач, причем, иногда, ежедневно…
то есть ,Вы считаете,что несмотря на самовскрытие ,целесообразно все равно вскрывать и санировать?
Насколько я поняла,мне со временем все равно предстоит операция( и чем раньше,тем лучше) по удалению(выщелушиванию) бартолиновой железы.Так как,как утверждает большинство врачей,если эта железа воспаляется хоть раз(а у меня уже повторно 🙁 и все на фоне хирургических вмешательств) ,то надо удалять :sorry:
Простите, ничего не могу рекомендовать заочно в Вашем случае. Обычно санация очага через свищ от самопроизвольного вскрытия абсцесса не может быть адекватной.
Евгений Аркадьевич,спасибо!:ax:
Я поняла,что мне стоит со своими вопросами перемещаться уже в профильную темку по гиникологии.
По теме: левая рука у меня как будто уже пришла в норму.Хотела еще поинтересоваться:если вдруг возникнет необходимость наркоза(в ввиду сложившейся ситуации) или внутривенных вливаний или т.п. ,то через какое время можно ужу “пользоваться” венами на конечности,перенесшей тромбофлебит?
И имеет ли смысл делать какие либо исследование( какие и через сколько времени),чтоб убедиться,что ситуация с венами на руке нормализовалась?
Поскольку “болящая” конечность у меня выглядит уже вполне пристойно(опухлость прошла и гематомы тоже,только иногда немного “потягивает”) ,то медперсонал так и стремиться задействовать эту мою руку во всяких манипуляциях,а я пока не даюсь.:D
Спасибо Вам за все еще раз! :ax:
через какое время можно ужу “пользоваться” венами на конечности,перенесшей тромбофлебит?
неизвестно
имеет ли смысл делать какие либо исследование( какие и через сколько времени),чтоб убедиться,что ситуация с венами на руке нормализовалась?
нет
неизвестно
очень жалко,что нельзя никак это проверить и предупредить 🙁
Спасибо Вам БОЛЬШОЕ!
Источник
