Воспаление верхнечелюстных околоносовых пазух это
- Что такое верхнечелюстной синусит?
- Симптомы
- Осложнения
- Типы и виды верхнечелюстного синусита
- Как проводится диагностика верхнечелюстного синусита
- Лечение
- Этиотропная терапия
- Пункция
- «ЯМиК»-катетеризация
- Лечение симптомов верхнечелюстного синусита
- Хирургическое вмешательство
- Лечение дома
- Профилактика
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») – это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
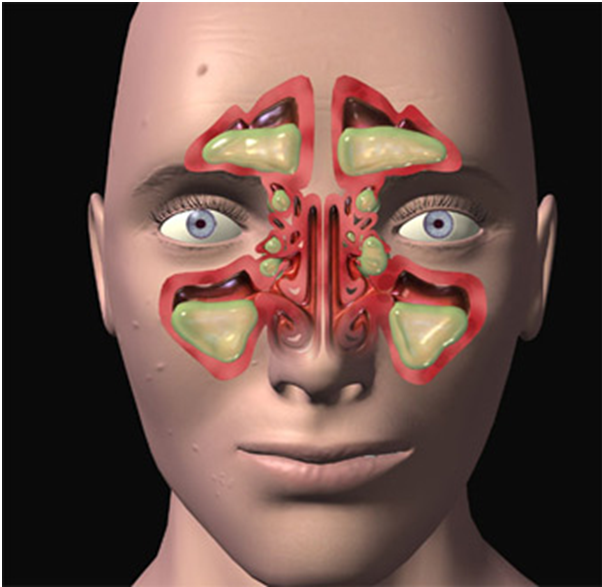
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор – британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Симптомы
Симптомов заболевания довольно много: головная, височная боли, течение из носа, боль в области носа, повышенная температура (до 38 °C), утомление, слабость, отсутствие аппетита, бессонницы, озноб, кашель, потеря обоняния, заложенность носа, обильное потоотделение, слезящиеся глаза.
Осложнения
Внутричерепные осложнения: закупорка сосудов, нагноения в оболочке мозга, орбитальные осложнения (до остеомиелита).
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка – главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
- острый (меньше 3 месяцев);
- рецидивирующий острый (может повторяться до четырех раз в год);
- хронический (больше 3 месяцев);
- обострение хронического гайморита (добавление новых симптомов к уже существующим).
По степени тяжести симптомов синуситы бывают:
- легкие
- средней тяжести
- тяжелые.
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Лечение
1. Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
- β-лактамы: амоксициллин, клавуланат, цефаклор, цефуроксима аксетил, сульбактам;
- фторхинолоны: левофлоксацин, гатифлоксацин, моксифлоксацин;
- макролиды: азитромицин, кларитромицин.
2. Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
3. «ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты – парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс – неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Профилактика
Среди профилактических мероприятий, которые помогут значительно снизить риск развития заболевания, можно выделить следующие:
- закаливание;
- профилактику гриппа и носовых заболеваний;
- регулярную проверку зубов у стоматолога;
- операцию по устранению физических дефектов носа.
Опубликовано при поддержке RENEWAL. АО ПФК Обновление.
Была статья полезна? Оцените:
Источник
Дата публикации: 2015-04-01
Дата обновления: 2021-04-20

Острые синуситы – это воспаления носовых пазух. В зависимости от локализации воспаления выделяют: верхнечелюстной синусит, или гайморит, этмоидит, фронтит, сфеноидит. Возбудителями болезни являются вирусы или бактерии.
Воспаление пазух носа: диагностика и лечение
В зависимости от локализации синусит бывает:
- верхнечелюстной;
- этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта);
- фронтит (воспаление лобной пазухи);
- сфеноидит (воспаление клиновидной пазухи)
Если воспалительный процесс затронул всё, то он диагностируется как острый пансинусит. Если воспаление захватило одну половину головы (правая или левая лобная и верхнечелюстная пазухи), то данное состояние называется гемисинусит. Если воспалены более одной, но при этом ни все околоносовые пазухи, то данный процесс называется полисинусит (поли – от слова много).
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому – гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным – гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Клиническая картина
Симптомами острого синусита могут быть слабость, головная боль, недомогание. Может возникнуть лихорадочное состояние, имеются воспалительные изменения в общем анализе крови. Наибольшее значение в диагностике этого заболевания имеют местные проявления воспаления.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Во всех формах проявляются следующие симптомы:
- Затруднение носового дыхания. Бывает постоянным или периодическим, одно или двухсторонним, может возникнуть из-за обструкции (перекрытия просвета) отверстий носа отеком.
- Выделения из носа. Бывают постоянными и временными, с двух или одной стороны. Из-за отека слизистой оболочки полости носа или соустья выделения могут отсутствовать. Часто отмечается затекание секрета в носоглотку.
- Головные боли.
При тяжелом течении заболевания возможна отечность мягких тканей лица в проекции гайморовых и лобных пазух. В некоторых случаях возникает периостит (воспаление надкостницы).
Диагностика
При диагностике симптомов острых синуситов проводится риноскопия (осмотр носовой полости), эндоскопия полости носа, рентгенологическое исследование и при необходимости диагностическая пункция верхнечелюстной пазухи с бактериологическим исследованием отмытого содержимого. В случае необходимости назначают исследования с помощью импульсного ультразвука, тепловидения, компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Необходимо обязательно проводить дифференциальную диагностику острого синусита и отличать его от невралгии первой и второй ветви тройничного нерва.
Лечение
Лечение воспаления пазух носа направлено на элиминацию очага инфекции, явлений воспалительного процесса и эвакуацию отделяемого. Кроме того, необходимо добиться восстановления вентиляционной и дренажной функций. Это важно с точки зрения предупреждения рецидивов (повторов) данного заболевания.
Обычно лечат заболевание в амбулаторных условиях. При катаральных риносинуситах назначается местное антибактериальное и противовоспалительное лечение. Необходимо проведение так называемой «разгрузочной» терапии (промывание методом перемещения жидкости, ЯМИК-катетеризация, промывание носа по Пройду, пункция верхнечелюстной пазухи). Назначать секретомоторные (отхаркивающие) и секретолитические (разжижающие вязкую слизь) лекарственные препараты необходимо с осторожностью и по показаниям.
При тяжелой форме, а также при подозрении на развитие возможных осложнений острого синусита (чаще это риногенный менингит), при наличии сопутствующей тяжелой патологии, также при невозможности провести специализированные ЛОР манипуляции амбулаторно, пациента направляют лечить острый синусит в ЛОР-отделение стационара.
При гнойных синуситах обязательно назначаются антибактериальные препараты одновременно с противовоспалительными препаратами. Обязательно проведение одного из способов промывания. При затрудненной эвакуации слизисто-гнойного отделяемого из гайморовой пазухи, а это случается при блокировании верхнечелюстного соустья, проводится пункция. Иногда ее проводят несколько раз, до так называемых «чистых промывных вод».
Источник
Дата публикации: 2015-04-01
Дата обновления: 2021-04-20

Хронический верхнечелюстной синусит (гайморит) может протекать в разных формах. В период обострения заболевания пациенты жалуются на затруднённое дыхание и выделения из носа, которые могут быть слизистыми или гнойными. При своевременном обращении к ЛОР-врачу и назначении грамотной терапии, прогноз на выздоровление благоприятный.
Причины возникновения и течение болезни
Верхнечелюстной синусит пазухи бывает:
- катаральным;
- гнойным;
- пристеночно-гиперпластическим;
- полипозным;
- фиброзным;
- кистозным;
- аллергическим.
В качестве возбудителя заболевания выступает кокковая флора, чаще всего стрептококк. В последнее время в качестве возбудителей стала выступать грибковая микрофлора, анаэробы, вирусы. Отмечают также рост различного вида агрессивных ассоциаций, которые повышают степень болезнетворности возбудителей. Из-за перехода воспалительного процесса в хроническую форму происходит обструкция (закрытие) выводного отверстия (соустья) и нарушается дренажно-вентиляционная функция, что приводит к накоплению экссудата и воспалительный процесс обостряется.
Развитию заболевания способствуют:
- деформации перегородки носа;
- синехии (патологические сращения в полости носа);
- аденоиды;
- агрессия патогенных микроорганизмов, а также формирование их ассоциаций.
Предрасполагают к развитию этого заболевания следующие факторы:
- неполное излечение острого ринита;
- аллергия;
- снижение местного и общего иммунитета;
- нарушение микроциркуляции слизистой оболочки и проницаемости сосудов и тканей.
Клиническая картина
В основном в период обострения пациенты жалуются на затруднения при дыхании носом и выделения из носовой полости, которые могут быть слизистыми, слизисто-гнойными или гнойными.
Гнойная форма заболевания сопровождается жалобами на неприятные ощущения в области клыковой ямки и корня носа со стороны воспаленной верхнечелюстной пазухи. В некоторых случаях боль может отдавать в надбровную или височную область. Головная боль в период обострения чаще всего носит разлитой характер, напоминая невралгию тройничного нерва. Нередко отмечается гипосмия или аносмия (снижение или потеря обоняния). Довольно редко бывают случаи закрытия носослезного канала, и тогда наблюдается слезотечение из глаза.
Встречается гиперпластический двусторонний верхнечелюстной синусит. В период обострения наряду со всеми признаками этого заболевания отмечается общая слабость, недомогание, высокая (фебрильная) температура (38-390С).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Диагностика
Физикально-инструментальные обследования вместе с лучевой диагностикой (компьютерная и магнитно-резонансная томография) и тщательным анализом жалоб ЛОР пациента позволяют поставить правильный диагноз. Отличать верхнечелюстной синусит нужно в первую очередь от невралгии тройничного нерва, при которой боль появляется внезапно и носит «жгучий» характер. В пользу синусита свидетельствует появление полоски гноя под средней раковиной, после введения на зонде сосудосуживающих препаратов или преобладание боли в области пазухи без выделений из носа.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Лечение
В процессе лечения хронического верхнечелюстного синусита необходимо восстановить дренажно-вентиляционную функцию, удалить болезнетворное отделяемое и стимулировать восстановительные процессы. Для достижения успеха назначается антибиотики широкого спектра действия (амоксициллин, аугментин, панклав и др), противовоспалительный препараты, сосудосуживающие капли в нос, антигистаминные препараты, пункции верхнечелюстной(ных) пазух до чистых промывных вод, либо промывания околоносовых пазух методом перемещения жидкости (вакуум-дренаж). Если эффект от назначенного лечения не наступает в течение недели, следует продолжить лечение вплоть до хирургического в ЛОР-отделении больницы.
Если промывные воды при пункции верхнечелюстной пазухи имеют белый, темно-коричневый или черный цвет, можно заподозрить грибковое поражение. В этом случае необходимо отменить антибиотики и провести противогрибковое лечение. При подозрении на анаэробную природу процесса, который характеризуется неприятным запахом отделяемого, отрицательным результатом при бактериологическом исследовании содержимого, следует проводить оксигенацию (метод лечения кислородом под высоким давлением) просвета пазухи.
В случае необходимости длительного дренирования нужно установить дренаж в пазуху и через него ежедневно (до 3-х раз в день) ее промывать. В случае сильной локальной боли, которая подтверждена рентгенологическим исследованием, и неэффективностью консервативного лечения в течение 3-х суток, а также при появлении признаков осложнений показано немедленное направление в ЛОР-стационар, чтобы провести хирургическую санацию.
Прогноз
При соблюдении рекомендаций врача и вовремя начатом лечении прогноз благоприятный.
Источник
