Воспаление всех оболочек глаза это

Конъюнктивит острый.
Возбудители: палочка Коха-Уикса, пневмо-, гоно-.
стрепто- и стафилококки и др. Как правило, происходит экзогенное
заражение конъюнктивы. Возможна аутоинфекция. Предрасполагающие
факторы-охлаждение или перегревание организма, общее ослабление,
микротравмы конъюнктивы.
Конъюнктивит Коха-Уикса (острый эпидемический
конъюнктивит) передается через загрязненные руки больного
и инфицированные предметы, обусловливает эпидемические вспышки
и наблюдается в основном летом среди детей в странах жаркого
климата. Конъюнктивит бленнорейный, вызываемый гонококком,
возникает у новорожденных при прохождении головки через родовые
пути матери, страдающей гонореей.
Симптомы, течение. Острое начало: резь
в глазах, светобоязнь, слезотечение, отек век, отек и гиперемия
конъюнктивы, слизисто-гнойное или гнойное отделяемое. Для
бленнорейного конъюнктивита характерно вначале серозно-кровянистое,
а спустя 3-4 дня обильное гнойное отделяемое. Возможно образование
инфильтратов, язв роговицы.
При конъюнктивите Коха -Уикса часты множественные
мелкие кровоизлияния в конъюнктиве склеры и ее отек в виде
треугольных возвышений в пределах глазной щели. В отличие
от острых конъюнктивитов конъюнктивит, вызываемый палочкой
Моракса – Аксенфельда, отличается подострым или хроническим
течением и преимущественной локализацией в углах глазной щели.
Для выяснения этиологии заболевания необходимо бактериологическое
исследование конъюнктивального отделяемого.
Лечение. Частые промывания конъюнктивального
мешка раствором оксицианида ртути 1:3000-1:5000. Впускание
капель 30% раствора сульфацил-натрия, 10% раствора сульфапиридазина
натрия, раствора пенициллина или эритромицина (5000-10 000
ЕД/мл) через каждые 2-3 ч, закладывание за веки 30-50% этазоловой
мази или 30% мази сульфацил-натрия 4-6 раз в сутки. При тяжелых
формах заболевания прием сульфаниламидов внутрь. При конъюнктивите,
вызванном папочкой Моракса-Аксенфельда, 0,3-0,5-1% раствор
сульфата цинка в виде капель 4-6 раз в день в конъюнктивальный
мешок. В случае развития роговичных осложнений-лечение, как
при кератитах.
Прогноз при своевременном лечении благоприятный.
Профилактика. Для предупреждения эпидемических
вспышек конъюнктивита Коха -Уикса – борьба с бациллоносительством
путем санации конъюнктивы детей в детских учреждениях в апреле
– мае. Надежным методом предупреждения бленнореи у новорожденных
является закапывание в глаза по одной капле 2% раствора нитрата
серебра, у взрослых-соблюдение больными гонореей правил личной
гигиены.
Конъюнктивит хронический.
Этиология, патогенез: длительно действующие
раздражения конъюнктивы (пыль, дым, химические примеси в воздухе
и др. ), авитаминоз, расстройства обмена веществ, хронические
поражения носа и слезных пуей, аметропии.
Симптомы: зуд, жжение, ощущение “песка за веками”,
светобоязнь, усталость глаз. Разрыхленность, легкая отечность,
гиперемия конъюнктивы, скудное слизистое или слизисто-гнойное
отделяемое. Течение очень длительное.
Лечение. Устранение вредностей, которые могли
обусловить заболевание. Общеукрепляющее лечение. Местно- вяжущие
препараты в виде капель: 0,25-0,33% раствор сульфата цинка
с адреналином идикаином, 1% раствор резорцина. При обострении
процесса – 30% раствор сульфацил-натрия, 0,3% раствор синтомицина,
10% раствор сульфапиридазина натрия.
Конъюнктивит аденовирусный (фарингоконъюнктивальная
лихорадка).
Вирус передается воздушно-капельным путем. Заболевание
возникает спорадически и в виде эпидемических вспышек, преимущественно
в детских коллективах.
Симптомы. Начало заболевания острое. Поражению
глаз, как правило, предшествуют и сопутствуют поражения верхних
дыхательных путей, повышение температуры тела, увеличение
предушных лимфатических узлов (чаще у детей). Отмечаются слезотечение,
светобоязнь, отек и покраснение кожи век, умеренный блефароспазм,
гиперемия конъюнктивы, скудное негнойное отделяемое (катаральная
форма). Нередко заболевание сопровождается появлением фолликулов
(фолликулярная форма) или пленок.
Пленчатая форма наблюдается главным образом
у детей. Поражение роговицы встречается редко, в виде эпителиального
точечного кератита, который вскоре бесследно рассасывается.
Диагноз ставят на основании сочетания конъюнктивита с катаром
верхних дыхательных путей и регионарной аденопатией, а также
данных цитологических, серологических и вирусологических исследований.
Лечение. Гамма-глобулин в/м по 2-3 мл или под
конъюнктиву по 0,5 мл – 3-5 инъекций через 2- 3 дня, местно
инстилляции 0,1-0,5% раствора ДНК-азы, интерферона и его индуцентов,
0,1 % раствора амантадина по 4-6 раз в день, закладывание
за веки 0,5% теброфеновой мази 3-4 раза в день. Прогноз благоприятный:
через 2-4 нед наступает полное выздоровление.
Профилактика заключается в своевременном выявлении
и изоляции больных, тщательном соблюдении больными и окружающими
их лицами правил личной гигиены и асептики
Эндофтальмит
Эндофтальмит – гнойное воспаление внутренних
оболочек глаза с образованием абсцесса в стекловидном теле.
Этиология, патогенез: инфицирование внутриглазных
тканей после проникающего ранения глаза, полостных операций
на глазном яблоке, при прободных язвах роговицы или вследствие
метастазирования инфекта при гнойных септических процессах.
Симптомы. Боль в глазу, отек век и конъюнктивы,
выраженная смешанная инъекция глазного яблока, резкое понижение
остроты зрения. Роговица отечна. В передней камере нередко
экссудат. При исследовании в проходящем свете выявляется желто-серый
или желто-зеленоватый рефлекс либо его отсутствие.
Лечение. Инъекции бензилпенициллина под конъюнктиву
ежедневно по 300 000 ЕД, стрептомицина по 200 000 ЕД или мономицина
по 50 000 ЕД. Введение антибиотиков ретробульбарно (мономицин
по 25 000 ЕД в 0,5 мл 0,5% раствора новокаина). Инстилляции
трипсина 1:5000, ванночки с трипсином. В тяжелых случаях введение
бензилпенициллина в стекловидное тело по 1500-2000 ЕД или
трипсина по 0,2 мл в разведении 1:5000.
Общее – применение антибиотиков и сульфаниламидов.
При начальных признаках эндофтальмита – парацентез с промыванием
передней камеры растворами антибиотиков и трипсина. Прогноз
серьезный: только в части случаев удается сохранить глаз и
зрение.
Хориоидит
Хориоидит – воспаление сосудистой оболочки,
обычно в сочетании с воспалением сетчатки (хориоретинит).
Этиология: хронические и острые инфекционные
заболевания, травмы глаз, осложненная близорукость. Патогенез:
экзогенный (при травме) или эндогенный занос возбудителя в
сосуды сетчатки и затем в сосудистую оболочку; определенную
роль играют токсины микробов, аллергия, иммуноагрессия.
Симптомы. Понижение зрения, мерцание перед глазами
(фотопсия), искажение предметов (метаморфопсия), скотомы в
поле зрения, при периферической локализации процесса – гемералопия.
На глазном дне сероватые или желтоватые очаги с нечеткими
контурами, проминирующие в стекловидное тело. Сосуды сетчатой
оболочки проходят над ними не прерываясь. В исходе заболевания,
которое обычно отличается длительным рецидивирующим течением,
наступает атрофия сосудистой оболочки – очаг приобретает белый
или слегка желтоватый цвет, четкие контуры, в нем появляется
пигментация.
Лечение. При выраженной воспалительной реакции
– мидриатические средства (1% раствор атропина сульфата, 0,2%
раствор гидробромида скополамина и др. ). В остром периоде
– инстилляции 1 % эмульсии гидрокортизона 4-5 раз вдень, закладывание
0,5% гидрокортизоновой мази 3-4 раза в день, субконъюнктивальные
и ретробульбарные инъекции 0,2 мл 0,5-1% эмульсии кортизона
или гидрокортизона 1-2 раза в неделю.
Общая противоаллергическая и противовоспалительная
терапия-бутадион, салициламид, препараты кальция, димедрол,
дипразин (пипольфен), антибиотики и сульфаниламиды. Прогноз:
при центральных хориоретинитах и атрофических изменениях в
сетчатке острота зрения значительно снижается.
Панофтальмит
Панофтальмит – острое гнойное воспаление всех
тканей и оболочек глаза.
Этиология, патогенез. Экзогенное инфицирование
глаза стафило-, пневмо- и стрептококками и другими микробами
при проникающих ранениях глаза и при прободении язвы роговицы.
Крайне редко – занос инфекта в глаз при сепсисе и других инфекционных
заболеваниях. Может быть исходом эндофтальмита.
Симптомы. Сильная боль в глазу и в голове. Резкая
гиперемия, отек век и конъюнктивы глазного яблока. Роговица
отечная, мутная, в передней камере гной, частицы некротизированной
ткани. В стекловидном теле гнойный экссудат. Характерно быстрое
и значительное снижение зрения. При прогрессировании процесса
происходит перфорация склеры, обычно у лимба. Нередки явления
общей интоксикации, повышение температуры тела.
Лечение максимально интенсивное, принципы те
же, что при эндофтальмите (см. ). При раннем распознавании
заболевания и своевременном активном лечении иногда удается
сохранить глаз и остаточное зрение. Чаще, однако, приходится
прибегать к эвисцерации глаза, так как наступает его гибель
и последующая атрофия.
Профилактика: своевременное и правильное лечение
проникающих ранений глаза и других заболеваний, которые могут
вызвать панофтальмит.
Кератит
Кератит – воспаление роговой оболочки глаза.
Этиология, патогенез. Возникает под влиянием
экзогенных (пневмококк, гонококк, стафилококк, стрептококк,
вирус герпеса, аденовирус, грибы и др. ) или эндогенных (туберкулез,
сифилис и др. ) инфекционных факторов. Экзогенные кератиты
могут развиваться при конъюнктивитах вследствие нарушения
питания роговицы из-за сдавления краевой сосудистой сети отечной
конъюнктивой, токсического действия конъюнктивального секрета
на роговицу и проникновения в ее ткань возбудителя заболевания.
При мелких дефектах роговицы возбудителем кератита
могут быть микробы, выделяющиеся из слезного мешка при дакриоциститах,
или микробы нормальной конъюнктивы. Особую и редкую форму
экзогенного кератита представляет высыхание и вторичное инфицирование
роговицы в случае лагофтальма. Эндогенные кератиты обусловлены
попаданием в глаз гематогенным путем самого возбудителя, токсических
продуктов его жизнедеятельности и распада или возникают вследствие
аллергических реакций, нарушения обмена и трофики роговицы
при поражении тройничного (гассерова) узла или первой ветви
тройничного нерва и при авитаминозах.
Симптомы. Светобоязнь, слезотечение, блефароспазм,
выраженная перикорнеальная или смешанная инъекция, нарушение
прозрачности роговицы. В ней возникают инфильтраты: точечные,
узелковые, линейные, полиморфные, изолированные или слившиеся,
ограниченные или диффузные, поверхностные или глубокие. Роговица
становится тусклой, матовой, шероховатой. В ее ткани часто
развиваются сосуды – поверхностные, идущие из конъюнктивы,
и глубокие, эписклерального или склерального происхождения.
Чувствительность роговицы снижена либо отсутствует. Инфильтраты
бесследно рассасываются или на их месте формируются стойкие
помутнения различной интенсивности. Возможно образование язвы
роговицы.
При нейропаралитическом кератите раздражения
глаза нет, или оно слабо выражено. Отмечается резкое понижение,
иногда полная потеря тактильной чувствительности роговицы.
Нередко присоединяются невралгические боли. Туберкулезно-аллергическое
воспаление роговицы обычно протекает в виде фликтенулезного
кератита: у лимба появляются сероватые, полупрозрачные возвышения-фликтены,
к которым подходит пучок сосудов.
При диссеминации туберкулезной инфекции наблюдается
глубокий диффузный кератит- на фоне распространенного гомогенного
помутнения в глубоких слоях роговицы имеются желтовато-серые
небольшие очаги густой инфильтрации, глубокие сосуды. Часты
явления ирита. Клиническим многообразием отличаются герпетические
заболевания роговицы. Они разделяются на поверхностные и глубокие
и могут протекать в виде точечного, везикулезного, древовидного,
краевого, язвенного, дисковидного, буллезного и полиморфного
кератита.
Нередко процесс имеет вид тяжелого вялотекущего
кератоиридоциклита. Регенерация роговицы замедлена. При паренхиматозном
сифилитическом кератите на периферии роговой оболочки в средних
и глубоких слоях образуется серовато-белый диффузный инфильтрат,
который медленно распространяется и захватывает всю роговицу
или большую ее часть. В ткань роговицы врастают глубокие сосуды.
Лечение. При экзогенных кератитах – местное
применение сульфаниламидов и антибиотиков в виде капель и
мази (20-30% раствор или 10% мазь сульфацил-натрия: 0,25%
раствор, 1% эмульсия или 5% мазь синтомицина; 0,5% раствор
и 0,5% мазь левомицетина, раствор пенициллина 20 000 ЕД/мл
и др. ). При тяжелом течении процесса и отсутствии эффекта
– частые инстилляции 10-20% раствора сульфапиридазина натрия
и использование антибиотиков широкого спектра действия – 1
% мази или 1 % раствора тетрациклина, олететрина, неомицина,
эритромицина. Показано общее применение антибиотиков и сульфаниламидов.
При туберкулезных и сифилитических поражениях
роговицы – специфическая терапия. По показаниям -мидриатики,
миотики, в период заживления – рассасывающие препараты: 0,05-0,1
% раствор дексаметазона в виде капель 2-3 раза в день, кортизоновая
мазь, желтая ртутная мазь, раствор рибофлавина, физиотерапевтические
процедуры, ультразвуки др. , рентгенотерапия. Прогноз. При
своевременном и правильном лечении поверхностные инфильтраты,
как правило, рассасываются полностью или оставляют легкие
помутнения. Глубокие кератиты приводят к более или менее интенсивным
помутнениям роговицы и снижению зрения, особенно значительному
при центральном расположении очага.
Ирит
Ирит – воспаление радужной оболочки или радужной
оболочки и цилиарного тела (иридоциклит).
Этиология: туберкулез, токсоплазмоз, ревматизм,
грипп, сифилис, лептоспироз, бруцеллез, гонококковая инфекция,
болезни обмена веществ, фокальные инфекции, ранения глаз,
операции на глазном яблоке, гнойные процессы в роговой оболочке.
Патогенез: воздействие возбудителя или его токсинов
на передний отдел увеального тракта; реакция радужной оболочки
и цилиарного тела, находящихся в состоянии сенсибилизации,
на действие микробного или аутоиммунного антигена. Заболевание,
как правило, протекает в виде иридоциклита. Изолированное
поражение радужной оболочки встречается крайне редко.
Симптомы. Боль, усиливающаяся при пальпации
глаза; перикорнеальная или смешанная инъекция глазного яблока.
Радужная оболочка отечна, зеленоватого или ржавого цвета,
ее рисунок нечеткий. Зрачок сужен, реакция на свет замедлена.
На поверхности радужной оболочки и на задней поверхности роговицы
отложения экссудата – преципитаты. Влага передней камеры нередко
мутнеет, на ее дне образуется скопление гнойных клеток (гипопион-ирит).
Иногда бывают кровоизлияния на поверхности радужной оболочки
и осаждение крови на дно камеры в виде гифемы. Между зрачковым
краем радужной оболочки и передней капсулой хрусталика образуются
спайки – синехии.
Течение иридоциклита может быть острым и хроническим.
Продолжительность острых форм обычно 3-6 нед, хронических
– несколько месяцев со склонностью к рецидивам, особенно в
холодное время года. При изменениях в преломляющих средах
глаза острота зрения снижается. Дифференциальный диагноз.
Острый иридоцикпит отличается от острого конъюнктивита
отсутствием отделяемого, наличием перикорнеальной инъекции
глазного яблока, изменением радужной оболочки, зрачка. Важно
отличать острый иридоциклитот острого приступа глаукомы, при
котором внутриглазное давление повышено, роговица мутна, отечна,
имеется застойная, а не воспалительная, инъекция сосудов,
зрачок (до применения мистических средств) расширен, передняя
камера мелковата, боль локализуется не в самом глазу, а в
соответствующей половине головы.
Лечение направлено на основное заболевание,
вызвавшее иридоцикпит. Раннее назначение мидриатических средств
– инсталляции 1 % раствора сульфата атропина 4- 6 раз в день,
на ночь 1 % атропиновая мазь. Для лучшего расширения зрачка
за нижнее веко закладывают тампон, смоченный 0,1% раствором
адреналина гидрохлорида и 1% раствором кокаина гидрохлорида,
на 15-20 мин, 1-2 раза в день; применяют электрофорез атропина
или закладывают за нижнее веко 1-2 кристаллика(!) сухого атропина.
На глаз рекомендуется тепло, на кожу виска ставят пиявки.
В остром периоде – инстилляции 1 % эмульсии гидрокортизона
4-5 раз вдень, закладывание 0,5% гидрокортизоновой мази 3-4
раза в день, субконъюнктивальные инъекции 0,2 мл 0,5-1 % эмульсии
кортизона или гидрокортизона 1-2 раза в неделю.
Для уменьшения воспалительных явлений, рассасывания
экссудата, устранения свежих синехий – папаин в виде субконъкзнктивальных
инъекций (1-2 мг препарата в изотоническом растворе хлорида
натрия, от 2 до 15 инъекций) или электрофореза. Проводят общее
противоаллергическое и противовоспалительное лечение. Внутрь
бутадион по0,15 гили реопирин по 0,25 г 3 раза в день в течение
10 дней с исследованием крови через 5 дней, салициламид по
0,5-1 г 6-8 раз в день после еды; препараты кальция внутрь,
в/м и в/в; димедрол по 0,03 г 2-3 раза в день, пипольфен по
0,025 г 2-3 раза в день. При токсико-аллергических процессах
внутрь кортикостероиды.
В случаях острых гнойных иридоциклитов – антибиотики
и сульфаниламиды, витамины С, В1, В2, B6, PP. При иридоциклитах
туберкулезной, токсоплазмозной, сифилитической, ревматической
этиологии – специфическое лечение.
Прогноз. Острые формы заканчиваются обычно в
течение 3-6 нед, хронические продолжаются несколько месяцев,
склонны к рецидивам, особенно в холодное время года. Степень
понижения зрения зависит от тяжести процесса и изменений в
преломляющих средах глаза.
Ирина
Раско
Смотрите также:
У нас также читают:
Источник
Склерит — это воспаление склеральной, или наружной оболочки глаза. Возникает оно зачастую у женщин. У детей его выявляют редко, но в детском возрасте оно принимает очень болезненную форму. Оставлять без лечения болезнь нельзя, потому что она может распространиться на конъюнктиву и роговицу. Есть риск частичной или полной потери зрения.
Склера — это белочная оболочка глазного яблока. Ее еще называют наружной, склеральной или просто белком глаза. Она выполняет опорную и защитную функции: служит опорой для внутренних глазных структур и защищает их от факторов внешней среды. Средняя толщина склеры составляет 0,3-1 мм. У детей она очень тонкая. Через нее просвечивает пигмент, который придает оболочке голубоватый оттенок. В детском возрасте эта часть глаза более уязвима, чем во взрослом. Даже небольшое воспаление приводит к сильному дискомфорту.
Что такое склерит?

Склерит — это офтальмологическая патология воспалительного характера. Для нее характерно медленно прогрессирующее течение. В 73% случаях ее диагностируют у женщин в возрасте 34-56 лет. У мужчин ее наблюдают в 1,6 раза, а у детей — в 2 раза реже.
Наружная оболочка состоит из нескольких слоев. Опасность склерита заключается в том, что он поражает склеру полностью. Кроме того, есть риск распространения воспаления на соседние оболочки глазного яблока: сосудистую, слизистую, радужную и роговую. Если болезнь затрагивает эти структуры, у человека ухудшается зрение. При тяжелом ее протекании и полном отсутствии лечения больной может ослепнуть.
Причины склерита
Склерит у детей и взрослых возникает главным образом из-за появления в глазу антител, которые организм выделяет для борьбы с определенными системными заболеваниями. Их можно считать располагающими к склериту факторами. В числе этих болезней:
- Ревматоидный артрит.
- Саркоидоз.
- Гранулематоз Вегенера.
- Рецидивирующий полихондрит.
- Системная красная волчанка.
Спровоцировать склерит могут и следующие причины:
- Бактерии и грибки: стафилококк, синегнойная палочка.
- Вирусы: герпес, аденовирус.
- Механическая травма глазного яблока.
- Прием противоопухолевых лекарств.
- Попадание в глаз химических веществ.
- Проблемы с щитовидной железой.
- Изменения гормонального фона.
- Радиоактивное излучение.
Также есть такое понятие, как «постхирургический склерит», когда после оперативного лечения какой-либо офтальмологической патологии на склере развивается воспалительный процесс.
Более уязвимыми для этой болезни являются люди с сахарным диабетом, туберкулезом и сифилисом. Но у детей склерит возникает в основном из-за травм или несоблюдения гигиены, что становится причиной инфицирования глаза.
Симптомы склерита

При склерите симптомы могут быть разными в зависимости от его вида. Но есть и общие признаки, свойственные всем формам этого заболевания. Сначала склера краснеет и появляются болезненные ощущения. Постепенно они усиливаются, особенно при движении глазными яблоками. Боль охватывает не только глаза, но и надбровные дуги, лоб, челюсть. Обезболивающие средства практически не помогают.
Если склерит развивается у маленького ребенка, который не может пожаловаться на свое состояние, он все время плачет, отказывается от еды и почти не спит. Можно обратить внимание и на другие признаки, например, отечность век и конъюнктивы. У некоторых больных из-за нее развивается птоз. Если осмотреть глаз под офтальмоскопом, будут видны локальные отеки между экватором глазного яблока и лимбом. Они имеют темно-фиолетовый оттенок.
Зрение при склерите ухудшается не всегда. Обычно это случается при распространении воспалительного процесса со склеры на близлежащие ткани, а также при осложнениях со стороны роговой оболочки.
Ряд симптомов наблюдается практически всегда. К ним относятся:
- Повышенная светочувствительность.
- Постоянное слезотечение.
- Повышение внутриглазного давления.
- Выпячивание глаз — экзофтальм.
- Сероватый оттенок склеры из-за ее истончения.
- Переполненность сосудов кровью под слизистой.
- Ощущение инородного тела.
Но возникают эти признаки не сразу, а по мере прогрессирования болезни.
Классификации склеритов
Классифицируется склерит по разным основаниям. Для каждого вида характерны свои специфические симптомы. По форме течения выделяют:
- Острый склерит. Развивается очень быстро с большим количеством признаков, доставляет сильный дискомфорт больному. По мере прогрессирования заболевания в воспалительный процесс вовлекаются, сосуды, конъюнктива и другие ткани.
- Хронический склерит. Выявляется реже, чем острый, и характеризуется умеренной симптоматикой. Иногда симптомы надолго пропадают, но через некоторое время появляются снова.
По локализации воспаления выделяют задний и передний склерит. Первый является самым редким. Он встречается только у 2% пациентов. Патологический очаг располагается позади склеральной оболочки, в самых глубоких ее слоях. На начальном этапе болезнь себя никак не проявляет. Но в этом и состоит ее опасность. Склерит прогрессирует и переходит с белочной оболочки на другие структуры. На запущенной стадии он может стать причиной отслоения сетчатки и отека зрительного нерва. Есть риск ухудшения зрения и даже полной его утраты.
Разновидности переднего склерита

Передний склерит регистрируется намного чаще — почти у 98% пациентов. Начинается он с покраснения склеры, что становится заметно уже на раннем этапе. Далее возможно развитие одного из двух видов патологии: некротизирующий и не некротизирующий. Первый может быть с воспалением и без. Некротизирующий склерит без воспалительного процесса проявляется в следующих симптомах:
- Желтоватые пятна на склере, которые постепенно увеличиваются в размере и сливаются.
- Истончение белочной оболочки, из-за которого сосуды в глазу начинают просвечивать.
- Формирование стафиломы — выпячивание задней части склеры с ее возможной перфорацией при повышении офтальмотонуса.
Некротизирующая форма с воспалительным процессом считается самой сложной и опасной. Она приобретает двусторонний характер, то есть поражает оба глаза. Известно, что большинство пациентов с этой разновидностью склерита имеют проблемы сердечно-сосудистого характера. Основные симптомы некротизирующего воспаления склеры:
- Гиперемия отдельных участков склеральной оболочки.
- Нарастающая боль, которую не устранить анальгетиками.
- Болевые ощущения, охватывающие глаза, брови, челюсть и лоб.
- Снижение проводимости сосудов склеры.
- Патологическая извитость сосудистой сетки.
- Образования аваскулярных зон с плохим кровообращением.
- Некроз тканей, зона которого постепенно увеличивается.
Повышение внутриглазного давления приводит к выпячиванию задней стенки склеры. При глаукоме, катаракте и патологиях макулы болезнь осложняется. Резко возрастает риск слепоты.
Не некротизирующий склерит бывает диффузным и узелковым. Для первого характерно возникновение отеков и выраженное расширение сосудов. Воспаление охватывает всю переднюю часть склеры. Узелковый склерит можно отличить по мелким красноватым узелкам, появляющимся на склере. На начальной стадии они могут никак не ощущаться и не сопровождаться болью.
Отличие от эписклерита
Иногда к одной из разновидностей склерита относят эписклерит — воспаление эписклеральной оболочки — одного из слоев наружной. Но эта патология не такая опасная. В большинстве случаев она проходит без лечения. При эписклерите также могут появляться узелки. Отличительная их особенность — мигрирующий характер. Они двигаются вместе с конъюнктивой. При склерите такого не бывает.
Виды склерита по распространенности воспаления
Рассматриваемая болезнь может быть односторонней и двусторонней. В первом случае воспаление охватывает левый или правый глаз. Возникает оно обычно вследствие механической травмы или инфицирования тканей. При двустороннем склерите наблюдается поражение обоих глазных яблок.
Виды склерита по этиологии
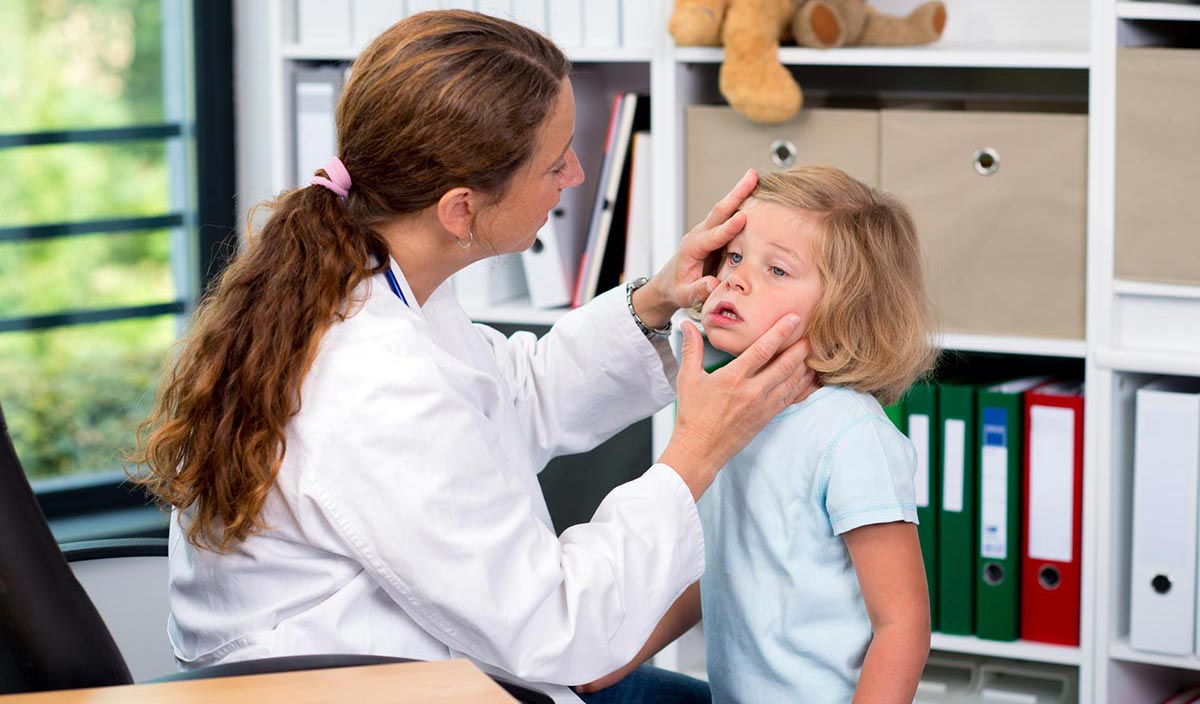
Исходя из причин, склерит разделяют еще на несколько разновидностей:
- Ревматический: как следствие ревматизма.
- Инфекционный: вирусный, грибковый или бактериальный.
- Травматический: с проникновением инородного тела или без.
- Послеоперационный: после оперативного лечения глаз.
- Идиопатический: неизвестной этиологии (30% случаев).
Иногда отдельно выделяют гнойный склерит, при котором из глаза выделяется экссудат с гнойным содержанием. Причиной его, как правило, становятся микробы, попавшие на склеру с другой структуры глазного яблока, из носа или внешней среды.
Из всех перечисленных разновидностей у детей обычно бывает передний узелковый склерит. Речь идет о новорожденных, иммунитет которых очень слабый. Заболевание проявляется сначала в виде небольшой точки на склеральной оболочке. Через некоторое время возникает еще одна и т.д. Малыша мучает сильная боль, поэтому он постоянно плачет, отказывается от груди и не спит. Все эти симптомы вызывают тревогу у матери.
Степени тяжести склерита
Склерит может прогрессировать медленно и быстро в зависимости от этиологии и формы протекания. Но можно выделить стадии заболевания, которые проходит любая его разновидность:
- Легкая. Визуально проявляется только покраснением склеры. Болезнь не доставляет неудобств.
- Средняя. Возникают болевые ощущения в глазах, слезотечение, человек жалуется на головную боль и усталость.
- Тяжелая. Наблюдаются проблемы со зрением. Болезненность становится выраженной как при пальпации, так и при движении глазными яблоками. На этом этапе воспалительный процесс распространяется почти на всю наружную оболочку.
До последней стадии болезнь обычно доходит, если совсем не лечить склерит или при наличии сопутствующих глазных и системных недугов.
Как отличить склерит от других офтальмопатологий
Симптомы склерита можно спутать с признаками ирита, кератита, конъюнктивита и блефароконъюнктивита. Дифференцировать воспаление склеры от других заболеваний глаз можно следующим образом:
- При склерите есть боль во время пальпации. Остальные болезни могут сопровождаться болевыми ощущениями, но не при надавливании.
- Покраснение глаз при ирите и кератите сконцентрировано вокруг радужной оболочки, а при поражении склеры — в любой ее части.
- При блефароконъюнктивите и конъюнктивите краснеют глаза и веки с внутренней стороны, чего не бывает при склерите.
- Острота зрения обычно не падает при воспалении конъюнктивы и краев век. Воспалительный процесс, охватывающий наружную оболочку, приводит к снижению зрительных функций, хоть и не сразу.
Но поставить точный диагноз может только врач. Такие симптомы склерита, как слезотечение, покраснение склеры, боль характерны и для обычной травмы глазного яблока. Поэтому заниматься самолечением противопоказано. Тем более стоит обратиться к офтальмологу, если вышеперечисленные признаки наблюдаются у ребенка. Он будет рефлекторно тереть глаза, что может привести к попаданию в них инфекции. Лечить болезнь придется дольше.
Диагностика склерита
Сначала нужно показать малыша офтальмологу. Если потребуется уточнить системную патологию, которая могла стать причиной склерита, он даст направление к другим специалистам. Во время первичной консультации окулист проведет физикальный и инструментальный осмотр. Необходимо дифференцировать данное заболевание от других болезней, определить его этиологию, установить степень, характер распространения и пр. Больному придется пройти ряд офтальмологических процедур:
- Офтальмоскопию — осмотр глазного дна.
- Тонометрию — измерение внутриглазного давления.
- Флуоресцентную ангиографию — исследование состояния сосудов с применением специального красителя.
- Визометрию — определение остроты зрения.
- Биомикроскопию — изучение внутренних структур глаза с помощью щелевой лампы.
- Периметрию — оценку полей зрения.
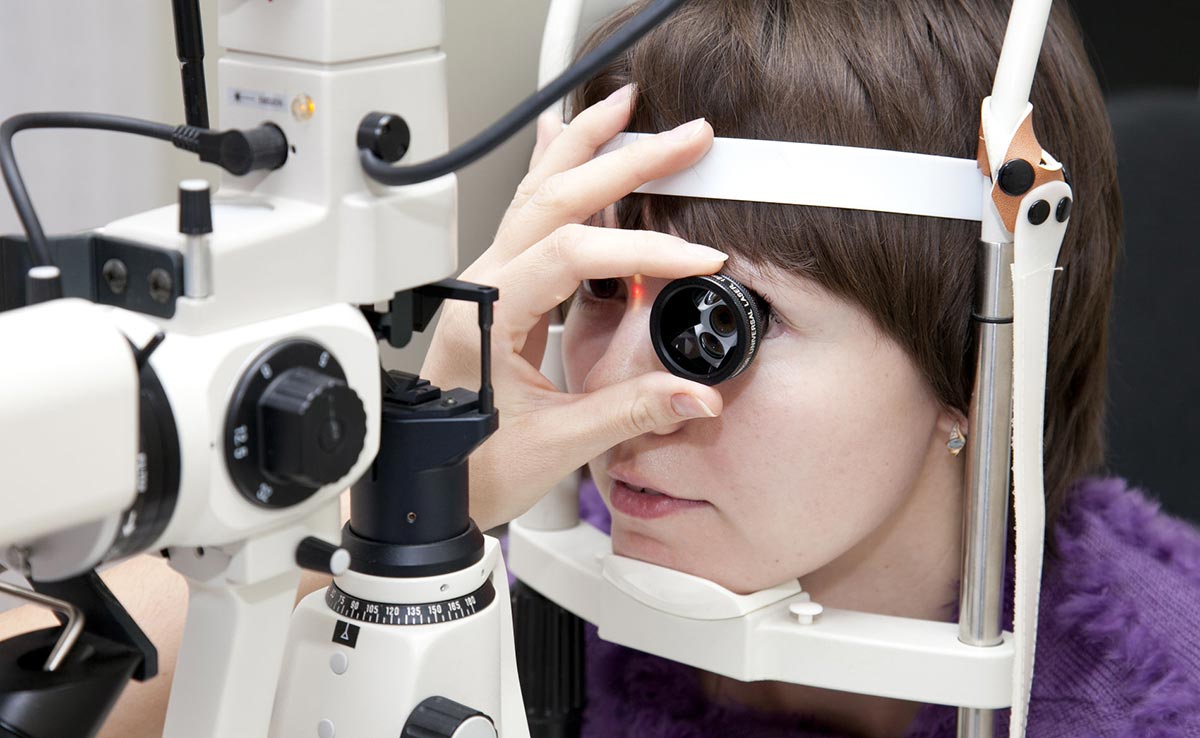
При необходимости назначают КТ, УЗИ, МРТ, эхографию, берут анализы крови и мочи, проводят иммунологические и аллергические пробы, а также бактериологическое и вирусологическое исследования, делают соскоб конъюнктивы. На основании полученных данных ставят диагноз и назначают лечение.
Лечение склерита
Как и чем лечить склерит, зависит от его причин и вида. Лечение может включать в себя терапию лекарствами, физиопроцедуры и хирургическое вмешательство. Исходя из состояния больного, его возраста и медицинских показаний, врач назначает следующие виды лекарственных препаратов:
- Стероидные капли и мази, которые быстро устраняют воспаление. Они могут повысить глазное давление, поэтому дополнительно прописывают гипотензивные растворы. Склерит у детей лечится с помощью стероидов редко, так как они вызывают побочные эффекты.
- Капли на основе ферментов, способствующих рассасыванию очагов воспаления.
- Обезболивающие таблетки, оказывающие противовоспалительный эффект.
- Растворы с наркотическими веществами для инстилляции в глаза. Применяются при очень сильной боли, купировать которую не получается обычными анальгетиками.
- Антибиотики и антибактериальные капли, используемые в случаях, когда к склериту присоединилась бактериальная инфекция. При очень тяжелом протекании ставят уколы с антибиотиками под конъюнктиву.
При склерите малыша нельзя выносить на открытое солнце. Одеть ребенку солнечные очки сложно, поэтому нужно предусмотреть другие средства защиты — головной убор или закрытую коляску. Нельзя держать ребенка вниз головой или наклонять его. В таком положении тела увеличивается давление на склеру. Она истончается и может прорваться.
Физиотерапевтическое лечение склерита
Если лекарственная терапия не помогает, болезнь затягивается или осложняется другими патологиями, назначают физиопроцедуры:
- Электрофорез антибиотиков или с хлоридом кальция.
- Ультрафиолетовое облучение.
- Бета-терапию — радиационное излучение.
- Диадинамотерапию — воздействие электрическим током.

В некоторых случаях практикуется массаж глазных яблок. Не все эти методы лечения склерита подходят для младенцев. Но они применяются для терапии школьников и взрослых пациентов. Лечить болезнь народными средствами не рекомендуется. Если понадобится, врач сам назначит конкретный рецепт.
Хирургическое лечение склерита
Операция может потребоваться при серьезных поражениях склеры и других оболочек глаза, при перфорации, отслоении сетчатки, деформации роговицы или радужки. Также хирургическое лечение склерита необходимо при абсцессах. Вид процедуры определяют медицинские показания. Может быть проведена лазерная коагуляция. При сильном истончении склеральной или роговой оболочки требуется пересадка донорского материала.
Прогноз и осложнения
Все зависит от вида склерита. Зачастую он быстро вылечивается, но только после своевременного обращения к врачу. Если же откладывать визит или не соблюдать его рекомендации, могут возникнуть осложнения:
- кератит;
- иридоциклит;
- истончение склеры;
- вторичная глаукома;
- отслоение сетчатки;
- помутнение роговицы;
- деформация глаза;
- эндофтальмит;
- панофтальмит.
Некоторые из этих патологий способны вызвать слепоту. Последние две являются самыми опасными. Из-за них больной может умереть.
Профилактика
Специфической профилактики склерита не разработано, тем более для детей. Нужно укреплять иммунитет, тщательно следить за гигиеной, вовремя лечить все заболевания. Новорожденные должны находиться почти под постоянным наблюдением врачей, в том числе окулиста. Внимательно следите за малышом, его состоянием, аппетитом и сном. При появлении любых тревожных признаков покажите врачу.
Источник
