Воспаление защемление тройничного нерва

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Резкая челюстная боль может быть следствием такой патологии, как защемление тройничного нерва. Эта проблема относится к разряду тяжелых неврологий, поскольку её появление обусловлено целым рядом факторов, симптоматика определяется сильной болью и утратой трудоспособности, а терапия зачастую длительная и сложная.
Код по МКБ-10
G50 Поражения тройничного нерва
Эпидемиология
Чаще всего диагностируют защемление тройничного нерва с правой стороны (из медицинской практики, правосторонний болезненный процесс фиксируется в 70% случаев). Одновременно двустороннее поражение встречается лишь в единичных случаях. [1]
Наиболее часто защемление наблюдается у пациентов, принадлежащих к возрастной категории от 40 до 55 лет. Женщины болеют несколько чаще мужчин.
Поражение тройничного нерва имеет определенную цикличность: рецидивы происходят преимущественно в межсезонье, осенью или весной.
Наиболее распространенным симптомом защемления является боль – сильнейшая, резкая, которая сложно переносится больными. У большинства пациентов поражается нижний лицевой сегмент, однако возможно вовлечение в процесс верхней, лобной и срединной области лица.
Причины защемления тройничного нерва
Причин защемления тройничного нерва достаточно много, хотя основными факторами выступают нарушенный кровоток и непосредственное передавливание нерва. Чаще всего врачи указывают на такие исходные причины:
- спайки, опухолевые процессы, с распространением на нервные ответвления;
- артериальные аневризмы;
- нарушенная техника пломбирования зубов, поражение нерва при удалении зубов;
- воспалительные процессы в виде пародонтита или пульпита;
- инфекционно-воспалительные процессы в области носоглотки или челюстей;
- стоматиты;
- сосудистые атеросклеротические изменения, сопряженные с нарушением питания тройничного нерва;
- лицевые, челюстные травмы; [2]
- холодовые воздействия.
Кроме этого, выделяют несколько факторов риска, или заболеваний, при которых чаще всего развивается клиническая картина защемления тройничного нерва. [3]
Факторы риска
- Аутоиммунные заболевания нервной системы, рассеянный склероз.
- Эндокринные нарушения.
- Заболевания сердечно-сосудистой системы.
- Вирусные инфекции, герпевирус.
- Психогенные расстройства (неврозы, психозы, психосоматические патологии, аномальные психоэмоциональные реакции).
- Витаминный или микроэлементный дефицит в организме.
- Ослабленный иммунитет, ОРЗ, ОРВИ, простудные заболевания.
Патогенез
Основной функцией тройничного нерва считается обеспечение чувствительной способности лица. Тройничные нервы являются парными и пролегают слева и справа. Каждый нерв отводит от себя три ветви:
- ветвь, ответственная за чувствительную способность зрительных органов, кожных покровов на лбу и верхнего века;
- ветвь, определяющая чувствительность щечной, ноздревой, верхнегубной, десенной зоны и нижнего века;
- ветвь, ответственная за чувствительность нижних челюсти и губы, а также за взаимодействие с жевательной мускулатурой.
При защемлении тройничного нерва развивается воспалительный процесс, который характеризуют, как невралгия, либо неврит. При невралгии поражаются периферические нервы, раздражаются их чувствительные волокна. Неврит сопровождается болезненным разрушением структуры нерва.
Причины защемления тройничного нерва в шейном отделе заключаются в раздражении вегетативных структур спинного мозга, либо в поражении верхнего шейного симпатического ганглия инфекцией или воспалительной реакцией. При этом формируются спайки и фиброзные изменения, вегетативное ядро тройничного нерва сдавливается. [4]
Симптомы защемления тройничного нерва
Защемление тройничного нерва всегда происходит внезапно, резко.
Стандартные первые признаки – это пронзительная боль с одной стороны лица и, как следствие, паника и непонимание случившегося. Подобное состояние часто случается на фоне следующих действий:
- человек умывался;
- чистил зубы;
- брился;
- лечил зубы;
- наносил макияж;
- смеялся, улыбался, разговаривал;
- травмировал область лица или ротовой полости.
В некоторых случаях симптомы защемления проявляются «на ровном месте», без определенной видимой причины:
- возникает острая боль, напоминающая электрический удар или прострел, с поражением одной стороны лица; [5]
- искажается выражение лица, резко меняется мимика, возникает «перекос» вследствие утраты чувствительности;
- лицевая мускулатура дрожит, подергивается в зоне повреждения тройничного нерва;
- со стороны повреждения опускается угол ротовой полости, веко;
- повышается температура тела;
- появляется резкая слабость;
- возможна миалгия, озноб;
- из-за чрезмерного эмоционального напряжения возникает раздражительность, агрессия;
- появляется боль в голове;
- на стороне повреждения наблюдается слезо и слюновыделение.
Наиболее типичным симптомом защемления тройничного нерва считается цикличная болезненность в пораженной лицевой зоне. Болевой синдром беспокоит практически постоянно или по нескольку раз в сутки, всегда начинаясь остро, внезапно. Каждый приступ продолжается от нескольких секунд до пары минут, достигая пиковой точки и понемногу утихая. [6]
Стадии
Максимально выраженную клиническую картину наблюдают в течение первых двух суток с момента защемления тройничного нерва. Стадии патологии разделяют в зависимости от её особенностей.
Острое защемление диагностируют, если заболевание продолжается до 14 дней, подострое – до одного месяца. О хронической форме говорят, если болезнь протекает в течение 5 недель и больше.
Осложнения и последствия
Лечение при защемлении тройничного нерва следует проводить без промедления и как можно скорее. Отсутствие медицинской помощи может привести к осложнениям и развитию мимических контрактур (спазм, непроизвольная стянутость и пр.). Возможны и другие неприятные последствия:
- ухудшение слуха, зрения;
- парез лицевых мышц, нарушения мимики, бесконтрольный тремор мускулатуры;
- при сдавливании нервного окончания мозжечковыми сосудами – кровоизлияние или гематома мозжечка;
- атаксические (координационные) нарушения;
- депрессии, психоэмоциональная нестабильность, апатия. [7]
Диагностика защемления тройничного нерва
Диагностика защемления тройничного нерва проводится на основании внимательного неврологического осмотра. Именно по его итогам врачу удается определить особенности болевого синдрома:
- его тип;
- точную зону болезненного очага;
- причинные факторы.
Кроме осмотра, доктор проводит пальпацию. В качестве вспомогательных методов применяют магнитно-резонансную и компьютерную томографию, благодаря которым можно выяснить причину защемления. При необходимости назначается электронейрография, позволяющая определить качество прохождения электрических импульсных колебаний по нервным волокнам. [8]
Дифференциальная диагностика
Дифференциальная диагностика всегда требует совместных консультаций таких специалистов, как отоларинголог, стоматолог, невропатолог. Зачастую схожий болевой синдром сопровождает воспалительные процессы в околоносовых пазухах или заболевания зубов.
Лицевые боли разной интенсивности наблюдаются:
- при неврите или невралгии чувствительных нервных волокон;
- при ганглионеврите;
- при стоматологических болезнях;
- при глазных заболеваниях;
- при отоларингологических патологиях.
При проведении дифференциальной диагностики необходимо учитывать, что боль может иметь и сосудистую природу, а также артрогенное, суставное, психогенное происхождение. Не редкость – так называемые «отраженные» боли, иррадиирующие из других патологических очагов.
Лечение защемления тройничного нерва
При защемлении тройничного нерва назначается комплексная продуманная терапия, состоящая из таких этапов:
- облегчение симптоматики;
- устранение факторов, которые привели к развитию защемления;
- стабилизация функции нервной системы (предупреждение стрессов, налаживание процессов ЦНС);
- физиотерапия (массажные процедуры, иглоукалывание, электрофорез).
Для облегчения самочувствия пациента часто назначают лекарственное средство Финлепсин – это антиконвульсант, прекрасно снимающий болевой синдром при невралгии. Лечение начинают с малого количества препарата, буквально по 0,2 г в сутки, с постепенным повышением дозировки до 1,2 г в сутки. Предельное суточное количество медикамента – 1,6 г. Прием проводят в среднем 3 раза в сутки, в зависимости от выраженности защемления и общей дозировки препарата.
Вспомогательными лекарственными средствами могут стать такие:
- Нестероидные антивоспалительные препараты, такие как Кеторол, Нимесулид, Ибупрофен, снимают воспалительную реакцию и облегчают боль.
- Спазмолитические препараты и анальгетики (Спазмалгон, Спазган).
- Седативные препараты и антидепрессанты.
Кроме основной терапии медикаментами обязательно назначают витаминные препараты, в составе которых присутствуют витамины B-группы. К таким комплексным средствам относятся Мильгамма, Нейробион и пр. Дополнительно используют медикаменты иммуностимулирующего действия: экстракт эхинацеи, настойка женьшеня и пр.
Физиотерапевтическое лечение включает в себя проведение процедур для облегчения болевого синдрома и улучшения кровотока в пораженной зоне. Это позволяет ускорить регенерацию поврежденных нервов. При защемлении тройничного нерва востребованными считаются такие процедуры:
- УФО пораженной стороны лица.
- Ультравысокочастотная терапия.
- Лазерная терапия.
- Электрофорез с Новокаином, Димедролом, Платифиллином, витаминами B-группы.
Физиотерапевтические курсы можно проводить повторно, с профилактической целью. [9]
Хирургическое лечение при защемлении тройничного нерва
Базовая направленность оперативного лечения заключается в устранении сдавливания нервного ствола. В некоторых случаях врачам приходится инактивировать нерв для устранения болевого синдрома.
При защемлении тройничного нерва могут быть уместными следующие виды вмешательства:
- Радиохирургический метод предполагает воздействие на патологический очаг направленного γ-луча. Это несложное вмешательство, которое не сопровождается госпитализацией пациента, не требует наркоза и специальных подготовительных мероприятий.
- Метод микрососудистой декомпрессии – это обезвреживание сосуда, оказывающего давление на тройничный нерв. Такая процедура уместна в случае неправильного расположения артериальной сети в черепной полости.
- Балонно-компрессионный метод – это введение специального катетеризирующего устройства, снабженного своеобразным баллоном. По мере достижения катетером нервного сплетения баллон увеличивается и разрушает нерв. Процедура выполняется на фоне МРТ: врач визуализирует и контролирует собственные действия.
- Метод радиочастотной тригеминальной ризотомии состоит в инактивации нервного ствола при помощи электромагнитного импульсного колебания высокой частоты. К сожалению, процедура приносит лишь временный эффект.
- Инъекционное введение глицерина в область тройничного нерва приводит к его инактивации. Боль перестает беспокоить, рецидивы возникают лишь в единичных случаях.
Профилактика
Профилактические мероприятия для предупреждения защемления тройничного нерва включают в себя:
- своевременную терапию инфекционно-воспалительных процессов в среднем ухе, носовой полости и пазухах, ротовой полости и органах зрения;
- соблюдение гигиены ротовой полости;
- предотвращение переохлаждения, избегание сквозняков;
- поддержку иммунитета, качественное полноценное питание, периодический курсовой прием витаминно-минеральных препаратов;
- здоровый образ жизни, физическую активность, закаливание;
- качественный здоровый сон, полноценный отдых;
- недопущение физических и психоэмоциональных перегрузок;
- предупреждение травм головы и лица.
Кроме этого, важно следить за здоровьем позвоночного столба. Рекомендуется 1-2 раза в году посещать курсы мануальной терапии для поддержки функции позвоночника.
Прогноз
Если своевременно обратиться за помощью к врачу, а лечение при этом будет правильным и грамотным, то прогноз болезни можно назвать в целом благоприятным. Хотя рассчитывать на быстрое избавление от напасти не стоит: терапия обычно сложная и продолжительная. Соблюдение всех врачебных назначений, профилактических мероприятий помогает достичь устойчивого периода ремиссии.
Под категорический запрет попадает самолечение: самостоятельное неправильное или хаотичное использование лекарственных средств практически всегда приводит к усугублению заболевания и его прогрессированию. Защемление тройничного нерва – сложная рецидивирующая патология, требующая постоянного контроля со стороны доктора, и лечение только лишь народными средствами без квалифицированной медицинской помощи в данном случае неуместно.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Заболевание возникает, как правило, у женщин старше 50 лет. Молодые люди болеют реже, единичные случаи невралгии тройничного нерва описаны у детей дошкольного возраста.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Симптомы невралгии тройничного нерва
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
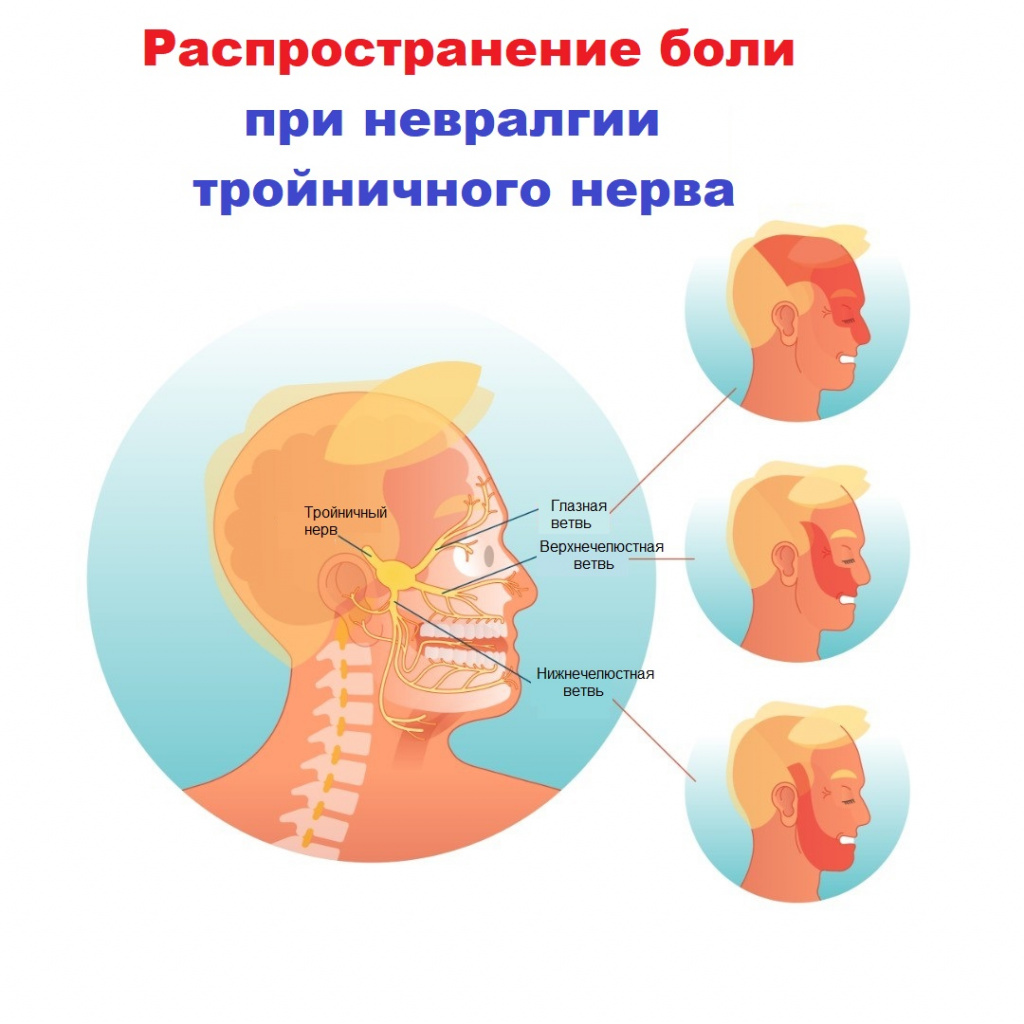
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Атипичная невралгия тройничного нерва встречается реже, вызывает менее интенсивное, но постоянное тупое жжение или ноющую боль, плохо поддается терапии.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
- методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Лабораторная диагностика невралгии тройничного нерва мало информативна, поскольку нет каких-либо специфических лабораторных показателей, указывающих на это заболевание. Но во время терапии и приема ряда лекарственных препаратов необходимо контролировать их переносимость с помощью биохимического исследования крови.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к
врачу-неврологу
, поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
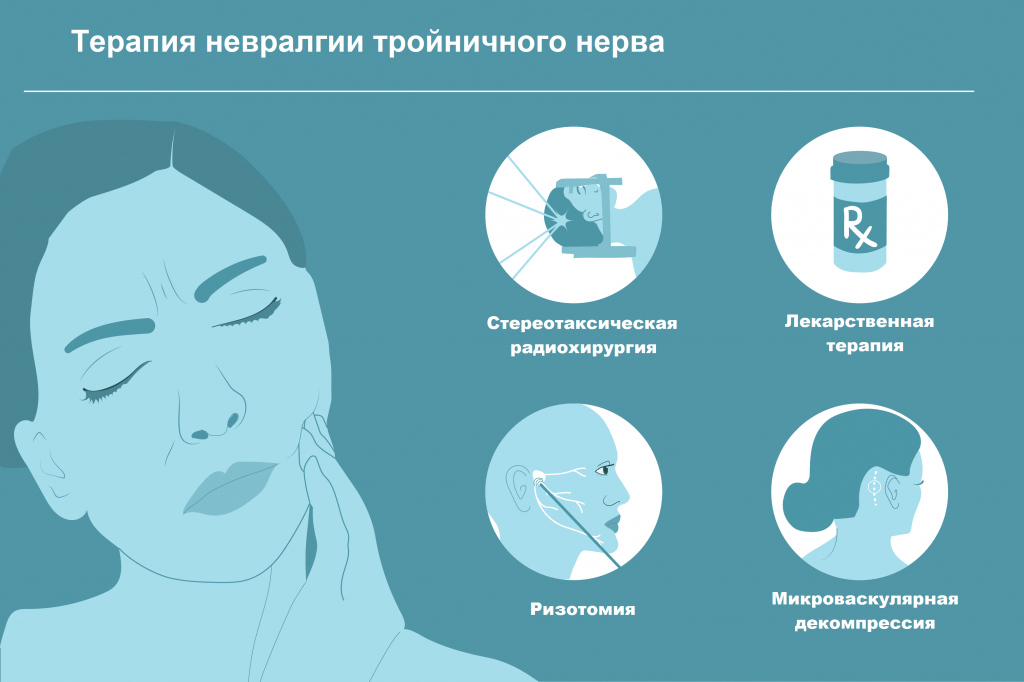
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Применение анальгетиков при данном заболевании неэффективно.
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.
 Осложнения
Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
Профилактика невралгии тройничного нерва
Специфической профилактики невралгии не существует. Врачи лишь рекомендуют по возможности исключить воздействие на организм тех факторов, которые могут привести к воспалению нерва: не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров, и вовремя лечить основные заболевания, которые являются факторами риска развития невралгии.
Источники:
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. – М.:ГЭОТАР-Медив. 2009. 1040с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
