Воспаление желчного пузыря это гепатит
Холестатический гепатит – это заболевание, в развитии которого ключевое значение имеет затруднение тока желчи, а также накопление составляющих ее компонентов в печени. Клинически болезнь проявляется зудом, дискомфортом в зоне правого подреберья, интенсивной желтухой, диспепсией, увеличением печени и появлением ксантелазм на коже. В диагностике основное значение имеют общеклиническое и биохимическое исследования крови с определением печеночных проб, УЗИ печени и желчного пузыря, сонография поджелудочной железы, МРТ органов брюшной полости. Терапия направлена на улучшение оттока желчи и нормализацию функции органа.
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.

Холестатический гепатит
Причины
Данная патология может быть обусловлена внутрипеченочным или внепеченочным застоем желчи. В первом случае нарушение оттока желчи возможно как на уровне клеток печени, так и на уровне внутрипеченочных протоков. Причинами внутрипеченочного холестаза с последующим развитием гепатита может выступать:
- переход острого вирусного гепатита В, С или других типов в хроническую форму;
- поражение печени вирусами Эбштейна-Барра, герпеса, цитомегаловирусом, микоплазменная инфекция;
- прием различных препаратов, таких как аминазин, некоторые диуретики, антибиотики, анаболические стероиды, контрацептивы;
- воздействие токсинов, алкоголя, ядов;
- эндокринные заболевания.
Внепеченочный холестаз является следствием обструкции крупных протоков. В этом случае его возможными причинами служат:
- закупорка камнем общего желчного протока;
- хронический калькулезный холецистит;
- хронический панкреатит;
- рак головки поджелудочной железы и опухоли других органов гепатобилиарной системы.
На фоне холестаза в печени происходит деструкция гепатоцитов с последующим нарушением функции органа. В некоторых случаях установить причину развития заболевания не удается, что трактуется как идиопатический холестатический гепатит.
Симптомы холестатического гепатита
Симптоматика холестатического гепатита похожа на проявления других хронических заболеваний печени. Отличительными особенностями являются более выраженная желтуха и кожный зуд, который часто выступает первым проявлением болезни. Зуд в данном случае обусловлен попаданием в кровь желчных кислот вследствие застоя желчи в печени. Также у больных холестатической формой гепатита часто возникают ксантомы, которые имеют вид желтых пятен.
Цвет кала, как правило, становится более светлым, а моча темнеет. Пальпаторно определяется увеличение размеров и повышение плотности печени без спленомегалии. В период обострения возможно повышение температуры и неяркие симптомы интоксикации. Тяжесть клинической картины зависит от выраженности холестаза.
Диагностика
В диагностике заболевания важную роль играют лабораторные и инструментальные методы исследования. Из лабораторных методик основным для постановки диагноза холестаза считают биохимический анализ крови.
- Печеночные пробы. При биохимическом исследовании отмечается увеличение уровня билирубина за счет прямой фракции, повышение уровня трансаминаз, щелочной фосфатазы (более чем в 5 раз), гамма-глутаминтрансферазы и холестерина. Также можно определить повышенное количество в крови фосфолипидов, В-липопротеидов и желчных кислот.
- Серологическая и ПЦР-диагностика. Для подтверждения вирусной этиологии заболевания проводится исследование специфических маркеров методами ИФА и ПЦР. Характерным серологическим маркером внутрипеченочного холестаза является определение антимитохондриальных антител.
Из инструментальных методов используется эхографическая, рентгеновская, магнитно-резонансная, инвазивная диагностика:
- УЗИ печени и желчного пузыря. При ультразвуковом исследовании выявляются признаки хронического гепатита. УЗИ желчных путей, желчного пузыря и поджелудочной железы позволяет подтвердить или исключить внепеченочный холестаз.
- Рентгенография. При наличии сложностей в диагностике холестаза проводится ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография или холецистография, которые позволяют обнаружить камни в желчных путях в тех случаях, когда они не видны на УЗИ.
- МРТ. Современными неинвазивными методами выявления причин холестатического гепатита являются МР-панкреатохолангиография и МРТ гепатобилиарной зоны.
- Биопсия с гистологией. Для изучения морфологических изменений может проводиться пункционная биопсия печени, хотя она и не играет решающей роли в диагностике холестаза.
Лечение холестатического гепатита
Лечение хронического гепатита с холестатическим синдромом должно быть основано на устранении причины, которая привела к холестазу. Если причиной заболевания является воздействие токсических факторов или медикаментозных препаратов, то необходимо прекратить их поступление в организм. Всем больным рекомендуется придерживаться диеты №5, которая предусматривает исключение острой, жирной и жареной пищи. Обязательно минимизировать употребление алкоголя, который негативно влияет на клетки печени. Также рекомендовано полноценное питание с достаточным содержанием белка.
Медикаментозная терапия
На любой стадии заболевания желателен прием жирорастворимых витаминов А, Е, а также В12. Для улучшения функции гепатоцитов могут назначаться гепатопротекторы, эссенциальные фосфолипиды и липоевая кислота. При наличии внутрипеченочного холестаза с высокой активностью воспалительного процесса показано назначение небольших доз преднизолона для уменьшения выраженности патологических изменений.
Если больного беспокоит сильный зуд, необходимо применение препаратов для нейтрализации желчных кислот, таких как холестирамин или лигнин. Самым эффективным средством для лечения внутрипеченочного холестаза считается урсодезоксихолевая кислота, которая улучшает отток желчи. Препарат рекомендован всем больным с холестатическим гепатитом.
Хирургическое лечение
Если гепатит вызван внепеченочным холестазом, необходимо устранить его причину. Для этого используются различные оперативные методы:
- лапароскопическая или открытая холецистэктомия;
- резекция головки поджелудочной железы;
- экстракция конкрементов желчных протоков при РПХГ;
- эндоскопическая баллонная дилатация сфинктера Одди и др.
Прогноз и профилактика
При правильном лечении и устранении причины холестаза прогноз при холестатическом гепатите в целом благоприятный. Профилактика заболевания сводится к прекращению поступления в организм алкоголя и других гепатотоксических веществ, а также своевременному лечению патологии печени.
Холестатический гепатит – лечение в Москве
Источник
Холецистит – это воспаление желчного пузыря. Сопровождается нарушением работы желчевыводящей системы и выраженным застоем желчи. Статистически составляет 10-12% случаев среди заболеваний органов пищеварительной системы и чаще всего проявляется у лиц женского пола в возрасте после 40 лет.
Диагностикой и лечением этого заболевания занимается гастроэнтеролог.
Холецистит – что это за болезнь?
Если желчь длительное время лишена естественного оттока, она застаивается и воздействует на эпителий внутренних стенок, нарушая его барьерную функцию. В результате патогенные микроорганизмы легко проникают в полость органа, начинают активно размножаться и вырабатывать токсины, которые вызывают местное повышение уровня гистаминов. Возникает воспалительный процесс с отеком и болевым синдромом. Повышенная активность лейкоцитов в зоне поражения приводит к появлению гнойных и даже гангренозных изменений в тканях, которые в отсутствии лечения распространяются на более глубокие слои желчного пузыря и прилегающие органы.
Причины заболевания
Основная причина патологии – инфекционное поражение и нарушение оттока желчи. В роли патогенного возбудителя выступают стафилококк, стрептококк, кишечная палочка, вирусы гепатита, лямблии и даже круглые черви. Они проникают в область желчного пузыря через кровь и лимфу, провоцируя воспаление.
Нарушения желчного оттока могут вызвать:
- желчнокаменная болезнь (у взрослых сопровождает холецистит в 80-95% случаев);
- дискинезия желчевыводящих путей – ослабление эвакуаторной функции желчного пузыря;
- дислипидемии (нарушения жирового обмена);
- аномалии строения и различные новообразования, которые затрудняют дренаж желчи – кисты, опухоли, рубцы, сужения и искривления протоков;
- дисфункция клапанов;
- дисхолия – изменение состава желчи с увеличением ее вязкости;
- злоупотребление алкоголем и курением — провоцируют спазм и дискинезию ЖВП;
- гормональные изменения — снижают тонус гладкой мускулатуры.
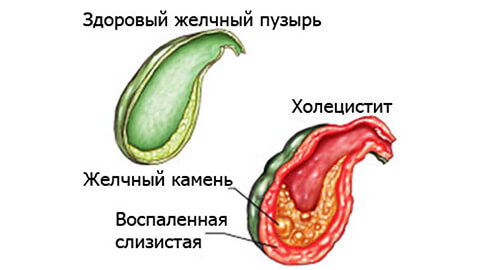
Среди факторов воспаления отдельно стоит упомянуть аллергические реакции и хронические заболевания пищеварительной и эндокринной систем – диабет, гастрит, панкреатит. В частности, панкреатобилиарный рефлюкс – заброс ферментов поджелудочной железы в желчный пузырь – провоцирует развитие ферментативного холецистита.
Симптомы заболевания проявляются на фоне психологических нагрузок, неправильного питания, гиподинамии.
Внимание! В мегаполисах развитых стран диагноз «холецистит» имеет тенденцию к омоложению. Это вызвано нездоровым образом жизни и высоким уровнем постоянного стресса среди работающего населения.
Виды холецистита, их симптомы и признаки
Общий симптомокомплекс при холецистите представлен набором характерных синдромов:
- болевой – боль локализована в правом подреберье, может быть острого или ноющего характера;
- диспептический – тошнота, рвота, плотный налет на языке, отрыжка, метеоризм, нарушения стула;
- воспалительно-интоксикационный – повышение температуры от субфебрильной до 39 С, лихорадка, озноб, усиленное потоотделение;
- аллергический синдром в виде зуда и кожных высыпаний – характерен для паразитарных форм холецистита;
- астено-вегетативный – слабость, подавленность, раздражительность, бессонница;
- желтушный – механическая желтуха с изменением цвета кожных и слизистых покровов, глазных склер.
Упомянутые синдромы холецистита зависят от формы, типа и стадии заболевания.
Классификация холецистита
По активности проявления холецистит может быть:
- острый – с ярким течением и выраженной симптоматикой; характерна высокая интоксикация с приступообразным болевым синдромом;
- хронический – вялотекущий, с мягким проявлением симптомов (температура может отсутствовать, боль легкая, ноющая, тошнота не выражена, рвоты нет).
По наличию конкрементов:
- калькулезный – с камнями в полости желчного пузыря; встречается в 90% случаев заболевания; часто провоцирует обострения с желтушным синдромом, коликами, интоксикацией;
- некалькулезный – бескаменный холецистит; объединяет примерно 10% случаев; характерен в основном для молодежи.
По проявлению патологического процесса:
- катаральный – легкое течение с благоприятным прогнозом;
- флегмонозный и гнойный – острый воспалительный процесс с высоким риском осложнений;
- гангренозный – выраженные деструктивные изменения с некрозом тканей;
- смешанный.
Внимание! Холецистит имеет сходную клиническую картину с аппендицитом, панкреатитом, язвенной болезнью, пиелонефритом и рядом других заболеваний, поэтому самостоятельная диагностика и лечение недопустимы и очень опасны!
Осложнения холецистита:
- холангит – воспаление желчных протоков;
- дуоденит – воспаление двенадцатиперстной кишки;
- реактивный гепатит;
- эмпиема желчного пузыря – скопление гноя в полости органа;
- лимфаденит – воспаление прилегающих лимфоузлов;
- разрыв пузыря;
- появление свищей и гангренозных участков;
- перитонит — воспаление брюшины.
Как проходит диагностика
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Холецистит: лечение острой и хронической формы
Терапия заболевания имеет 4 основных направления:
- Устранение или ослабление симптомов;
- Воздействие на причину заболевания;
- Восстановительная терапия органа;
- Коррекция образа жизни для профилактики рецидивов.
В этих целях применяют медикаментозное лечение, физиотерапию, диетическое питание, хирургические методы лечения.
Важно! При острой форме заболевания в первые дни назначают щадящее голодание с внутривенным питанием организма. Это позволяет разгрузить гепатобилиарную систему.
Медикаментозная терапия включает следующие классы препаратов:
- антибиотики;
- спазмолитики;
- обезболивающие средства;
- НПВС для ликвидации воспалительного процесса;
- пищеварительные ферменты;
- желчегонные средства;
- пре- и пробиотики;
- прокинетики – для восстановления естественной эвакуаторной функции желчного пузыря и его протоков.
Препараты назначают в комплексе, с поправками на общее состояние пациента. Если диагностирован хронический холецистит, терапия антибиотиками проводится только в стадии обострения.
Физиотерапию используют при выходе из острой формы, в основном при лечении некалькулезной патологии. Назначают:
- УВЧ;
- амплипульс;
- диатермию;
- индуктотермию;
- микроволновую терапию;
- озокеритовые аппликации;
- ЛФК.
В период ремиссии большое внимание уделяют курортно-санаторному лечению с применением щелочных минеральных вод.
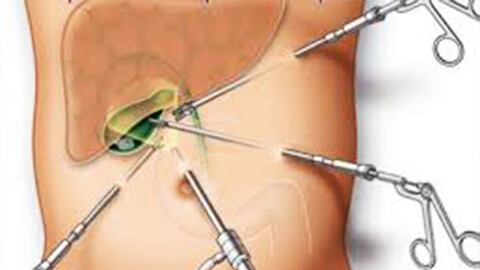
Хирургическое лечение панкреатита используют на стадии обострения при наличии выраженных деструктивных изменений или обширного гнойного процесса. Холецистостомию (дренирование) применяют для откачивания инфицированной желчи, чаще всего ее проводят методом лапароскопии. Холецистэктомию (удаление желчного пузыря) проводят открытым способом или с использованием лапароскопа.
Диетическое питание для каждого пациента разрабатывают индивидуально. Основой служит диета №5 по Певзнеру. Основные правила:
- Продукты перед употреблением измельчают.
- Из рациона удаляют раздражающие ингредиенты: острое, специи, соленья и маринады, растения с высоким содержанием эфирных масел (репа, редька, чеснок, мята, мелисса), чай, кофе, газировку.
- Избегают жареной пищи и животных жиров, включая жирные сорта мяса, сливочное масло, жирный творог и сливки, сало, копчености, ливер, колбасы; при калькулезном холецистите исключают яичные желтки и ограничивают количество растительных масел – их желчегонное действие может спровоцировать приступ колики.
- Стараются ограничить содержание бродильных продуктов – бобовых, капусты, свежих фруктов, сладостей.
Питание должно быть дробным, не менее 5-6 раз в день с потреблением большого количества чистой негазированной воды – 1,5-2 литра.
Источник
Оглавление
- Классификация
- Причины
- Холецистит у взрослых — симптомы
- Холецистит —признаки заболевания
- Хронический холецистит — симптомы
- Как снять приступ холецистита?
- Осложнения
- Диагностика
- Холецистит — лечение у взрослых
- Диета
- Преимущества проведения процедуры в МЕДСИ
Холецистит представляет собой воспалительный процесс в желчном пузыре, который может привести к такому осложнению, как желчнокаменная болезнь. Оно дает о себе знать сильной болью и дискомфортом в правом боку.
По статистике, его распространенность достигает 20%, а наиболее подвержены его появлению женщины старше 50-ти лет.
Классификация
Для классификации холецистита применяется несколько подходов:
- По характеру новообразований:
- Без появления конкрементов (камней) в желчном пузыре (более вероятен для пациентов младше 30-ти лет)
- С формированием камней в пузыре
- По типу проявления:
- Хронический — проявляется постепенно, сопровождается эпизодическим появлением дискомфорта в правом боку (включая хронический калькулезный холецистит)
- Острый — может проявиться при формировании камней на фоне развития желчнокаменной болезни
- По степени воспаления:
- Гнойный
- Катаральный — сопровождается сильными болями с правой стороны, которые могут также ощущаться в пояснице, правой части шеи, правой лопатке
- Флегмонозный — сопровождается болями при кашле, перемене положения тела в пространстве и др.
- Гангренозный — в него перерастает холецистит на флегмонозной стадии
- Смешанный
Причины
Данное заболевание может возникнуть как из-за непосредственных причин воспаления желчного пузыря, так и на фоне иных нарушений функционирования организма, которые могут послужить катализатором к появлению холецистита.
Причины возникновения:
- Болезни ЛОР-органов и дыхательных путей (гайморит, бронхит, синусит, пневмония и др.)
- Появление хронических или острых воспалительных процессов в желудочно-кишечном тракте (дисбактериоз, колит, аппендицит и др.)
- Возникновение паразитов протоках желчного пузыря (лямблиоз и т. п.)
- Развитие инфекций половой или мочевыводящей систем (цистит, пиелонефрит, оофорит, простатит и др.)
Факторы риска:
- Наличие дискинезии желчевыводящих путей (нарушение тонуса мышц, может спровоцировать проблемы с оттоком желчи)
- Неправильный состав желчи (возникает из-за неправильного питания)
- Попадание содержимого двенадцатиперстной кишки в желчные ходы и в желчный пузырь
- Аутоиммунные процессы
- Патологии развития желчного пузыря
- Нарушение кровоснабжения органа (из-за артериальной гипертензии или сахарного диабета)
- Изменение гормонального фона по причине нарушения менструального цикла, беременности и др.
- Ожирение
- Чрезмерное употребление острых, жирных или жареных продуктов
- Злоупотребление алкогольсодержащими напитками и табачными изделиями
- Генетическая предрасположенность
- Аллергические реакции
Холецистит у взрослых — симптомы
Первым признаком заболевания является появление болей с правой стороны (под ребрами). Данный симптом может купироваться обезболивающими препаратами, но затем дискомфорт в этой области будет возвращаться снова.
Холецистит —признаки заболевания:
- Нарушение пищеварения
- Присутствие болевых ощущений справа (может проецироваться в область правой руки или лопатки)
- Постоянная тошнота, отрыжка
- Озноб
- Пожелтение кожных покровов
- Нарушение аппетита
- Чрезмерное газообразование
Подобные симптомы могут проявляться как одновременно, так и по-отдельности. Признаки острой и хронической форм заболевания могут различаться.
Хронический холецистит — симптомы:
- Тяжесть и боль в правом боку, под ребрами, в лопатке
- Регулярная отрыжка и горечь во рту
- Постоянные проблемы с пищеварением (отсутствие аппетита, тошнота и рвота и др.)
- Проявление желтушных признаков
При остром приступе холецистита появятся такие симптомы:
- Внезапная слабость и горечь во рту
- Человеку не удобно любое положение, при этом участился пульс и понизилось давление
- Сразу после приема пищи происходит рвота
- Кожные покровы пожелтели
- Справа появилась острая боль
Как снять приступ холецистита?
При появлении холецистита и его острых признаков необходимо лечение. Поэтому первым делом необходимо вызвать врача скорой помощи.
Во время ожидания приезда доктора следует:
- Обеспечить состояние покоя для больного
- Дать обезболивающее (спазмолитик)
- Поить пациента минеральной водой без газа (хлоридно-натриевой), особенно после рвоты
- Наложить холодный компресс
Что нельзя использовать при приступе холецистита и его симптомах перед лечением:
- Прикладывать грелку
- Применять наркотические обезболивающие или анальгетики
- Принимать алкогольные напитки
- Делать клизму
- Использовать какие-либо лекарства кроме спазмолитиков
Осложнения
Если любое заболевание не лечить своевременно, его развитие может привести к тяжелым последствиям. В случае с холециститом возможно появление таких осложнений, как:
- Прекращение работы желчного пузыря
- Реактивный гепатит
- Появление свища в органах желудочно-кишечного тракта
- Развитие холангита — воспаления желчных протоков
- Появление эмпиемы желчного пузыря — сопровождается воспалением и скоплением гноя
- Возникновение гангрены и перитонита
- Разрыв желчного пузыря
- Перихоледохеальный лимфаденит — воспаление лимфоузлов
- Непроходимость кишечника
Появления всех осложнений можно избежать, если вовремя обратиться к врачу.
Диагностика
При постановке диагноза врач-гастроэнтеролог опрашивает пациента, собирает анамнез и осматривает. Для более точной постановки диагноза необходимо провести ряд лабораторных исследований:
- Общий анализ мочи
- Анализы крови:
- На сахар, холестерин и панкреатическую амилазу (для выявления сопутствующих заболеваний)
- Общий (для выявления признаков воспаления)
- На антитела к паразитам (для выявления лямблий)
- Биохимический (для определения повышения активности трансаминаз АСТ, АЛТ, ГГТП, щелочной фосфатазы и билирубина, появляющихся при хроническом холецистите)
- Анализы кала:
- На антитела к паразитам (выявление лямблий)
- Копрограмма
Для уточнения диагноза или выявления сопутствующих патологий врач может назначить ряд таких процедур, как:
- ЭКГ
- УЗИ брюшной полости
- КТ или МРТ с контрастом
- УЗИ с желчегонным завтраком (для выявления дискинезии)
- Билиосцинтиграфия (радиоизотопное исследование)
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография)
- Посев желчи
- Рентгенография органов брюшной полости
- Дуоденальное зондирование
- Эндоскопическое ультразвуковое исследование (эндоУЗИ)
Холецистит — лечение у взрослых
Как и другие заболевания, холецистит требует своевременного лечения. Общие принципы терапии холецистита:
- Применение антибиотиков
- Назначение диеты
- Лечение симптомов
- Применение физиотерапии
При хроническом холецистите лечение может быть как медикаментозным, так и хирургическим. Для комплексной лекарственной терапии применяются следующие типы препаратов:
- Антибиотики
- Ферменты для облегчения пищеварения
- Спазмолитики
- Противовоспалительные средства (нестероидные)
- Прокинетики (для обеспечения корректной работы ЖКТ)
- Средства, содержащие бифидо-и лактобактерии
- Желчегонные препараты
Также рекомендуется применять физиотерапевтические процедуры и пройти санаторно-курортное лечение.
При холецистите лечение обострения может быть хирургическим в случае невозможности снятия острого воспаления медикаментами. В такой ситуации пораженная часть желчного пузыря удаляется.
Диета
При холецистите важной частью лечения является питание. Можно есть такие блюда и продукты, как:
- Овощные и молочные супы
- Блюда, приготовленные на пару или в духовке (мясо, нежирная рыба)
- Нежирные молочные продукты
- Яйца в виде белковых омлетов
- Не кислые фрукты и овощи
- Крупы и макароны
- Не кислое варенье
- Несладкое печенье, хлеб, сухари
- Зелень (петрушка, укроп)
- Корица, ваниль
- Неострые соусы (включая соевый)
- Мармелад, сухофрукты, конфеты без содержания какао и шоколада
При холецистите во время лечения диета должна исключать:
- Жареное, острое, соленое, кислое, жирное
- Острые приправы (майонез, аджика, кетчуп и др.)
- Жирные молочные продукты
- Бобовые, грибы
- Яйца с желтками
- Кофе, алкоголь, какао, газированные напитки
- Шоколадосодержащие продукты (выпечка, конфеты)
- Кислые или острые овощи и зелень
Преимущества проведения процедуры в МЕДСИ
- Клиники МЕДСИ располагают современным экспертным оборудованием для проведения точной и быстрой диагностики
- При диагнозе «холецистит», его симптомах и лечении у взрослых специалисты МЕДСИ используют только инновационные методики лечения
- Пациентам предлагаются комфортные условия пребывания в стационаре
- В клиниках отсутствуют очереди и необходимость длительного ожидания
- При постановке сложного диагноза может быть собран врачебный консилиум
- Существует возможность оперативной записи на прием по телефону 8 (495) 7-800-500
Источник
