Воспаление железы скина у женщины лечение

Скинеит — это острое или хроническое рецидивирующее инфекционное воспаление парауретральных (скиниевых) желез. Проявляется дизурией, диспареунией, хронической тазовой болью. Диагностируется при помощи вагинального исследования, уретроскопии, посева мазка из мочеиспускательного канала, ПЦР-диагностики, ИФА, РИФ. Консервативная терапия скинеита включает назначение антибактериальных средств, НПВС, иммуномодулирующих и иммуностимулирующих препаратов. Оперативное лечение основано на проведении лазерной, диатермической, радиоволновой коагуляции пораженных желез.
Общие сведения
Точные данные о распространенности скинеита (парауретрита) отсутствуют. Обычно воспаление парауретральных желез диагностируется с запозданием, пациентку долго лечат от цистита, что в ряде случаев имеет хороший эффект, поскольку подходы к терапии этих заболеваний практически одинаковы. По мнению ряда специалистов в сфере урогинекологии, скинеит может быть достаточно распространенным заболеванием, все клинические случаи поражения нижних мочевыделительных путей, манифестирующие болью и дизурией при чистых уретральных смывах, являются именно парауретритом. Чаще заболевают 20-45-летние женщины с высокой сексуальной активностью.
Скинеит
Причины скинеита
Парауретрит развивается вследствие инфицирования малых вестибулярных желез условно-патогенной и специфической патогенной микрофлорой. Наиболее часто воспаление провоцируют стафилококки, кишечная и синегнойная палочки, клебсиеллы, стрептококки, в обычных условиях обитающие во влагалище и перианальной зоне. У некоторых пациенток заболевание становится осложнением острых и хронических урогенитальных инфекций — гонореи, хламидиоза, трихомониаза, уреаплазмоза, микоплазмоза, сифилиса. Основными факторами, способствующими возникновению скинеита, являются:
- Травмы уретры. Вероятность инфицирования повышается при повреждении уретрального канала в проекции скиниевых желез. Травмирование слизистой возможно при проведении инвазивных урологических манипуляций (бужировании уретры, катетеризации мочевого пузыря, уретроскопии, цистоскопии), бурном половом акте.
- Неупорядоченная половая жизнь. Незащищенные сексуальные контакты с малознакомыми партнерами являются основной причиной распространения специфических урогенитальных инфекций, осложняющихся парауретритом. В подобных ситуациях также возрастает риск травматического повреждения уретрального канала.
- Снижение иммунитета. Угнетение иммунной системы — ведущий фактор в развитии скинеита, вызванного активизацией условно-патогенных микроорганизмов. Нарушение иммунитета может наблюдаться при сахарном диабете, переохлаждении, рецидивах хронических соматических заболеваний, ВИЧ-инфекции, иммуносупрессивной терапии.
Определенную роль в возникновении воспаления играют анатомические особенности скиниевых желез, выводные протоки которых открываются либо в преддверии влагалища (экстрауретральное расположение), либо в нижних отделах уретры (интрауретральная локализация). Разветвленная сеть извитых парауретральных ходов становится хорошим морфологическим субстратом для персистирования инфекции.
Патогенез
Механизм развития скинеита основан на возникновении местной воспалительной реакции в ответ на обсеменение слизистой парауретральных желез бактериями, простейшими или другими инфекционными агентами. Основной путь заражения — контактный. Микроорганизм попадает в устье скиниевой железы с биологическими секретами полового партнера или передается через загрязненный медицинский инструмент.
Инфекция также может распространяться по слизистым при уретрите, цистите, вульвовагините, бактериальном вагинозе, кольпите, цервиците, эндометрите, аднексите. При травмировании ситуация усугубляется появлением участков неспецифического воспаления и поврежденного эпителия, который легче обсеменяется патогенной флорой.
Под действием экзотоксинов и других факторов адгезии, инвазии, агрессии, производимых микроорганизмами, колонизировавшими эпителий желез Скина, наступает первичная альтерация клеток. Выделение из поврежденных эпителиоцитов многочисленных протеаз и медиаторов воспаления способствует нарушению местной циркуляции.
Расширение сосудов, замедление кровотока, выход в просвет железы и окружающие ткани плазмы крови, лейкоцитов, макрофагов приводит к возникновению отека и болевого синдрома. В последующем скинеит может разрешиться самостоятельно или принять затяжное рецидивирующее течение с персистированием микроорганизмов в протоке или просвете железы. В зависимости от характера экссудата возможно серозное или гнойное воспаление.
Симптомы скинеита
Обычно клиника парауретрита возникает на фоне воспалительных заболеваний близлежащих органов (уретры, мочевого пузыря) либо после их травмирования. При мочеиспускании отмечаются неприятные ощущения, жжение, болезненность. Позывы к мочеиспусканию становятся частыми (более 10 в сутки), за один раз выделяются маленькие порции мочи. Симптоматика усугубляется нарушениями в интимной сфере: болями, дискомфортом при сексуальных контактах, обострениями после полового акта. При рецидивирующем течении возможны тазовые боли. Общие симптомы в виде повышения температуры, слабости, ухудшения общего состояния при скинеите наблюдаются крайне редко.
Осложнения
Закупорка выводных протоков воспаленной железы со скоплением в ее просвете секрета и экссудата способна привести к формированию парауретральной кисты. В дальнейшем объемное образование может инфицироваться и нагноиться, вследствие чего развивается абсцесс. При распространении микроорганизмов, персистирующих в очаге воспаления, на смежные органы, скинеит осложняется хроническими рецидивирующими циститами и уретритами. При вовлечении в воспалительный процесс вышележащих отделов мочевыводящего тракта возможно возникновение уретерита и пиелонефрита. Наиболее редкое осложнение – образование дивертикула уретры.
Диагностика
Постановка диагноза зачастую затруднена из-за неспецифичности клинической картины скинеита и отсутствия специальных методов, позволяющих визуализировать воспаленные железы Скина. В большинстве случаев диагностический поиск проводится путем исключения урогинекологической патологии со сходной клинической картиной. План обследования может включать такие методы, как:
- Гинекологический осмотр. При осмотре на кресле пораженные скиниевы железы определяются в виде болезненного уплотнения на передней стенке нижней трети влагалища. О наличии гнойного процесса свидетельствует выделение небольшого количества гноя из мочеиспускательного отверстия при надавливании на парауретральные железы со стороны влагалища. Иногда при осмотре видны воспаленные устья желез.
- Уретроскопия. Поскольку скинеит часто развивается на фоне острого или хронического воспаления уретры, информативность и чувствительность уретроскопии являются низкими. При отсутствии эндоскопических признаков уретрита симптомом возможного воспалительного процесса в железах Скина является точечная гиперемия эпителия на задней стенке мочеиспускательного канала, расширение устьев протоков.
Результаты общего анализа мочи неспецифичны – обычно выявляется лейкоцитурия, бактериурия. Для исключения других урогинекологических болезней проводятся УЗИ органов малого таза, цистоскопия. Важную роль играет посев мазка из уретры на микрофлору, который позволяет идентифицировать возбудителя, вызвавшего скинеит, и определить его чувствительность к антибиотикам.
При подозрении на развитие воспаления парауретральных желез на фоне специфических инфекций рекомендована ПЦР-диагностика, РИФ, ИФА. Парауретрит дифференцируют с острыми и хроническими уретритами, циститами, в том числе с посткоитальным воспалением мочевого пузыря, дивертикулезом уретры, кистами и абсцессами скиниевых желез. Кроме врача-уролога пациентку по показаниям консультирует гинеколог, венеролог, инфекционист.
Лечение скинеита
Основными задачами терапии при ведении женщин с подозрением на парауретрит является купирование воспалительного процесса, предупреждение осложнений и хронизации заболевания. В сомнительных случаях, когда затруднена дифференциальная диагностика скинеита с другими уроинфекциями, схема лечения аналогична назначениям при цистите. При диагностированном воспалении парауретральных желез рекомендованы:
- Антибактериальные средства. Выбор препарата зависит от возбудителя, вызвавшего воспалительный процесс. При выявлении венерического заболевания назначают медикаменты, предусмотренные соответствующим стандартом медицинской помощи. Для элиминации условно-патогенной флоры обычно используют антибиотики широкого спектра действия с уроантисептическим эффектом (фосфомицины, нитрофураны, фторхинолоны II-III поколения, пероральные цефалоспорины III поколения).
- Симптоматическая терапия. При выраженном местном воспалении и болевом синдроме применяют нестероидные противовоспалительные препараты, которые угнетают синтез простагландинов, тромбоксана, повышают болевой порог рецепторов, оказывают центральное анальгезирующее действие. Для укрепления иммунитета назначают общие иммуномодуляторы и иммуностимуляторы, активирующие Т-лимфоцитов и магрофагов, усиливающие интерфероногенез, синтез интерлейкинов и Ig А.
На весь период лечения пациенткам, страдающим скинеитом, рекомендован половой покой. При неэффективности лекарственной терапии, частом рецидивировании с осложнением парауретрита другими хроническими урологическими инфекциями показано диатермическое, лазерное или радиоволновое прижигание скиниевых желез и их протоков.
Прогноз и профилактика
Исход заболевания зависит от своевременности лечения и правильности подбора медикаментозных средств. Прогноз обычно благоприятный, зачастую воспаление удается быстро купировать с помощью антибактериальной терапии. Эффективность хирургических вмешательств при хроническом рецидивирующем скинеите достигает 95%.
Для профилактики парауретрита женщине необходимо избегать переохлаждений и ношения тесной сдавливающей одежды, отказаться от беспорядочных половых связей и незащищенного секса. Поскольку длительный застой мочи способствует микробному обсеменению тканей мочевыделительных органов, важно следить за своевременностью опорожнения мочевого пузыря. Существенную роль в предупреждения скинеита играет регулярное наблюдение у гинеколога для своевременного выявления и лечения генитальных инфекций.
Источник
Большинство из нас удивится, но простатит бывает не только мужским, но и женским. Правда, воспаляется при таком типе болезни не предстательная железа, которой у женщин нет, а особая железа Скина. Заболевание в этом случае будет называться скинеитом, и его лечение схоже с простатитом у представителей сильного пола.
Скинеит
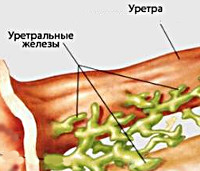
Железа Скина по-другому называется женской простатой или точкой U. Это – рудиментарный орган, который в организме женщины относится к составляющей репродуктивной системы. Находится железа Скина на задней стенке уретры (в 3-5 мм от наружного отверстия уретры), прямо напротив точки G во влагалище. Ее протоки открываются уретру.
Женская простата как значимый орган признается далеко не всеми специалистами. Тем не менее, она выполняет важную функцию — выделяет сок, схожий с мужским эякулятом, при вагинальном оргазме (единственное отличие в составе сока – отсутствие сперматозоидов).
Ощутить появление женского эякулята из точки U может не каждая дама. У 50% женщин количество такой жидкости минимальное и почти неощутимое. Напротив, у других дам небольшой объем сока простаты выделяется даже при отсутствии полового акта и организма. Размер железы у женщин тоже неодинаков, но на либидо это не влияет.
В естественном состоянии о железе Скина можно даже не думать, зато при развитии воспалительного процесса наблюдается ряд малоприятных симптомов. Воспаление точки U в медицине называется скинеитом, или женским простатитом, или парауретритом.
На видео о том, что такое железы Скина у женщин:
Причины
Уретра у женщины короткая и широкая, поэтому проникновение инфекции в нее более чем вероятно. Это может произойти при несоблюдении правил гигиены, травматичных половых актах, инфицировании от партнера при интимном контакте. Также причиной развития воспалительного процесса часто является общее и локальное переохлаждение организма, травмирование мелкими камешками при мочекаменной болезни, опущение инфекции из почечной лоханки или мочевого пузыря.
Изначально у женщины, как правило, возникает цистит или уретрит. Далее патогенные микроорганизмы инфицируют железу Скина, в результате чего развивается скинеит.
Возбудителями чаще становятся представители условно-патогенной флоры (энтерококки, кишечная палочка, другие составляющие мочеполового тракта и толстого кишечника). Возможно внедрение прочих неспецифических микробов, а также специфической инфекции (гонококки, хламидии, микоплазма и т.д.).
Обострения скинеита могут случаться даже после удачно проведенного лечения. Минимальные травмы уретры после перенесенного воспаления в женской простате вызывают повторные эпизоды болезни. Именно поэтому некоторые женщины начинают испытывать неприятные симптомы после полового акта, интенсивных занятий спортом, езды на велосипеде.
На фото железы Скина

Симптомы
Обычно признаки скинеита аналогичны таковым при остром уретрите, в некоторых случаях они имитируют симптомы цистита. Дифференцировать женский простатит по симптоматике с прочими заболеваниями мочеполовой системы довольно сложно, для этого нужно проводить ряд исследований. Навести на мысль о существовании женского простатита может связь неприятных ощущений с половым актом.
Чаще всего женщина при скинеите испытывает такие признаки:
- Учащенное мочеиспускание с выделением малого количества мочи;
- Боль, дискомфорт во время мочеиспускания;
- Жжение в области уретры;
- Боль непосредственно при половом акте;
- Ноющая боль при опорожнении мочевого пузыря внизу живота;
- Боль в промежности;
- Повышение температуры тела (обычно не выше 37,5-38 градусов);
- Слабость, общее недомогание.
Диагностика
 К сожалению, не каждый уролог достоверно знает о такой болезни, как скинеит. Есть масса примеров, когда женщина длительно и безуспешно лечится у психотерапевта и посещает сексолога, а боль при половом акте остается прежней. Железа Скина труднодоступна для исследования, и все-таки при цистоскопии можно рассмотреть ее воспаление (отек, покраснение, набухание, болезненность).
К сожалению, не каждый уролог достоверно знает о такой болезни, как скинеит. Есть масса примеров, когда женщина длительно и безуспешно лечится у психотерапевта и посещает сексолога, а боль при половом акте остается прежней. Железа Скина труднодоступна для исследования, и все-таки при цистоскопии можно рассмотреть ее воспаление (отек, покраснение, набухание, болезненность).
Обычно диагноз ставится методом исключения других патологий – вагинита, уретрита, цистита, цервицита и т.д. Для этого проводится ряд обследований:
- УЗИ матки и придатков трансабдоминальным и трансвагинальным способами.
- Гинекологический осмотр в зеркалах и пальцевое исследование прямой кишки.
- Общий анализ мочи.
- Бактериологический посев мочи и другие.
Лечение
В большинстве случаев при скинеите помогает консервативная терапия.
При остром воспалительном процессе у женщины назначаются такие препараты:
- Антибиотики (Ампициллин, Амоксициллин, Супракс, Норбактин, Нолицин, Монурал).
- Уроантисептики (5-НОК, Фурадонин, Фуромаг).
- Растительные противовоспалительные препараты (Канефрон, Цистон).
- Спазмолитики (Ревалгин, Но-шпа).
- Иммуномодуляторы местные (Уроваксом), общие (Полиоксидоний, Эхинацея, Иммунорикс).
Во время лечения следует строго соблюдать половой покой!
Оперативное
При отсутствии эффекта от препаратов и при регулярных рецидивах заболевания планируется оперативное лечение. Оно осуществляется под местной анестезией. В ходе цистоскопии вводится насадка для выполнения диатермокоагуляции или лазерной, радиоволновой коагуляции. Железа Скина и ее каналы прижигаются.
При тяжелом воспалительном процессе и резкой болезненности возможно выполнение хирургического вмешательства под общим наркозом. Эффективность операции равна 95%. Возобновление половой жизни возможно не ранее, чем через 21-28 дней после операции.
В домашних условиях
При скинеите можно попробовать такие методы народного лечения:
- Столовую ложку листьев петрушки измельчить, залить стаканом холодной воды. Оставить на 10 часов. Пить по 3 столовые ложки настойки четырежды в день курсом в 10 дней.
- Заварить стаканом кипятка столовую ложку коры дуба, оставить на час. Процедить, смочить в настое примочку, приложить на область уретры в положении лежа. Держать 10 минут, повторять лечение трижды в день в течение 3 суток.
- Соединить поровну траву зверобоя, цветки бузины, ромашки, календулы, синего василька. 2 ложки сбора залить 500 мл кипятка в термосе, оставить на ночь. Пить утром и вечером по стакану настоя в течение 10 дней.
Возможные осложнения
Если не лечить женский простатит, он может вызывать формирование кист в уретре – наростов, которые могут сильно воспаляться или разрываться. Это грозит развитием более серьезного воспалительного процесса.
При затяжном течении при скинеите есть риск появления:
- Хронического уретрита;
- Хронического цистита;
- Пиелонефрита;
- Спаек в маточных трубах;
- Аднексита;
- Абсцесса железы Скина;
- Перитонита.
Беременность и скинеит
Располагаясь в уретре, воспаленная железа Скина может регулярно инфицировать матку и придатки. Яичники начинают неправильно функционировать, в маточных трубах возникают спайки. Все это способно повлечь развитие вторичного бесплодия, поэтому скинеит может резко отрицательно влиять на репродуктивную функцию организма женщины. В связи с этим лечение заболевания является обязательным и должно быть незамедлительным!
Загрузка…
Источник
Скинеит представляет собой воспалительный процесс, имеющий острый или хронический характер и локализующийся в области парауретральных желез. С клинической точки зрения такая патология чрезвычайно похожа на воспаление мочевого пузыря. Она сопровождается неприятными ощущениями во время мочеиспускания, учащением позывов к нему и так далее. Своевременная диагностика и правильно подобранная терапия позволяют свести риск развития каких-либо осложнений к минимуму. В противном же случае данное заболевание может сопровождаться образованием парауретральной кисты с последующим ее нагноением и возникновением абсцесса. К другим возможным осложнениям относится распространение инфекционной флоры на рядом расположенные органы, в том числе и на почки.
Скинеит также называется парауретритом. В настоящее время точные сведения о том, насколько распространено такое воспаление, отсутствуют. Предположительно это связано с тем, что, как мы уже сказали, данная патология очень легко может быть спутана с циститом. В результате больной человек получает лечение, направленное на купирование воспалительного процесса в мочевом пузыре, которое оказывается эффективным и при скинеите. Замечено, что наиболее часто с этим заболеванием сталкиваются представительницы женского пола, находящиеся в возрастном диапазоне от двадцати до сорока пяти лет.
Воспаление парауретральных желез имеет инфекционный характер. При этом свою роль в развитии данного патологического процесса могут сыграть как условно-патогенные, так и патогенные бактерии. Наиболее часто такое заболевание бывает ассоциировано со стрептококковой или стафилококковой флорой, кишечной или синегнойной палочкой. В ряде случаев поражение парауретральных желез бывает обусловлено инфекциями, передающимися половым путем. В качестве примера можно привести гонорею, трихомониаз, хламидиоз и так далее.
Основным фактором, предрасполагающим к возникновению данной болезни, является сниженный уровень иммунной защиты. На фоне пониженного иммунитета создаются благоприятные условия для активации условно-патогенной флоры. Способствовать этому могут переохлаждения, вредные привычки, имеющиеся хронические соматические патологии, сильные стрессы, прием лекарственных препаратов, обладающих иммуносупрессивным эффектом, и так далее.
Еще одним важным моментом в развитии парауретрита являются травмирующие воздействия на уретру. Наиболее часто воспалительному процессу в области парауретральных желез предшествуют различные инвазивные манипуляции, например, установка катетера или цистоскопия. В том случае, если женщина ведет беспорядочную половую жизнь и практикует незащищенные половые акты, она также находится в группе риска по возникновению такого воспаления.
Отдельно стоит сказать об анатомических особенностях парауретральных желез. Зачастую в ходе обследования можно обнаружить, что их протоки открываются в области преддверия влагалища или в нижнем отделе мочеиспускательного канала. В этом случае создаются благоприятные условия для проникновения инфекционной флоры с последующим формированием болезни.
Стоит заметить, что очень часто скинеит развивается на фоне какого-либо другого воспалительного заболевания со стороны мочеполовой системы. В этом случае патогенная флора мигрирует из первично пораженной области по слизистым оболочкам к парауретральным железам. В качестве примера можно привести вульвовагинит, цервицит, уретрит и так далее. При этом в зависимости от характера воспаления принято выделять его серозную и гнойную формы. Гнойная форма сопровождается более выраженной клинической картиной и в некоторой степени хуже поддается лечению.
Симптомы, характерные для скинеита

Ранее мы уже говорили о том, что парауретрит не имеет каких-либо специфических симптомов. Как правило, клиническая картина нарастает остро, однако общий интоксикационный синдром с повышением температуры тела не характерен для данной патологии. Однако в отдельных случаях он все же может наблюдаться.
В первую очередь возникают такие симптомы, как чувство дискомфорта и жжения, а также болезненность при процессе мочеиспускания. Больная женщина указывает на то, что у нее стало чаще возникать желание помочиться. Как правило, количество мочеиспусканий доходит до десяти и более раз за сутки. Однако объем разовой порции мочи значительно снижается.
В том случае, если данный патологический процесс приобретает хроническое течение, сопутствующие симптомы то затихают, то вновь обостряются. Нередко отмечается наличие постоянной слабо выраженной ноющей боли в области таза. На фоне происходящих изменений присоединяются и проблемы со стороны интимной сферы. Они представлены болезненностью во время полового акта, а также возникновением обострений после него.
Диагностика и лечение воспаления

В первую очередь данная болезнь может быть заподозрена на основании тщательного гинекологического осмотра. В ходе такого осмотра можно обнаружить небольшие уплотнения в области преддверия влагалища, сопровождающиеся болезненностью при пальпации. Важным моментом в плане диагностики является бактериологическое исследование мазка. При подозрении на специфическую природу воспалительного процесса показаны ПЦР-диагностика, различные серологические анализы.
Лечение при таком воспалении складывается из антибактериальных препаратов, выбираемых на основании чувствительности выделенной флоры. Для купирования болевого синдрома назначаются нестероидные противовоспалительные средства. Дополнительно показаны иммуномодуляторы и витаминотерапия. Иногда при неэффективности консервативной терапии парауретральные железы могут прижигаться с помощью лазерного или радиоволнового воздействия.
Источник
