Воспаление жировой ткани на руке

Флегмона – это гнойное воспаление жировой ткани, оно не имеет четких границ, капсулы, и поэтому легко распространяется на соседние ткани – мышечные, соединительные, сосудистые. Этим определяется высокая опасность воспалительного очага и необходимость его скорейшего удаления.

Жировая клетчатка бывает подкожной (поверхностной) и глубокой. Она окружает внутренние органы и заполняет межмышечные промежутки.
Воспаление возможно в любой области тела. Соответственно флегмоны бывают поверхностными или глубокими.
Причины
Инициаторами воспалительного процесса выступают бактерии. В большинстве случаев это бактерии золотистого стафилококка или стрептококка, но это могут быть и другие бактерии, в том числе, передающиеся от животных, рыб, моллюсков.
Причиной поверхностной флегмоны в подкожной жировой клетчатке обычно служит раневое проникновение инфекции через ссадину, порез, укус животного.
Внутренние, глубокие флегмоны возникают из-за проникновения бактериальной инфекции из соседних тканей или отдаленного очага воспаления с кровью, лимфой.
Источником бактерий и причиной развития гнойного воспалительного процесса в жировой клетчатке могут стать, например, тонзиллит, фурункулез, кариес.
Как и другие инфекционные заболевания, флегмоны чаще возникают на фоне пониженного иммунитета, в частности при алкоголизме, ВИЧ, туберкулезе, сахарном диабете, болезнях крови и других иммунодефицитных состояниях.
Фактор иммунодефицита осложняет течение флегмоны, ускоряет ее развитие, ухудшает прогноз и повышает риск осложнений.
Симптомы
Поверхностные флегмоны выглядят как участки припухлости, отека, покраснения. Характерные симптомы – местное повышение температуры, болезненность при пальпации, увеличение регионарных лимфатических узлов. Кожа над гнойным очагом лоснится.
С развитием воспалительного процесса гной может прорвать кожу, образовать свищ и вытекать наружу или распространиться на мышцу, сухожилия и далее на костные ткани.
Глубокие флегмоны проявляются симптомами интоксикации – головной болью, высокой температурой (до 39 – 40 градусов), ознобом, слабостью, жаждой. Возможны такие признаки как понижение артериального давления, учащение и одновременно ослабление пульса, цианоз (посинение) рук и ног, желтушность кожи, сокращение диуреза (мочеотделения).
Виды
Флегмоны бывают первичными и вторичными. Первые возникают как самостоятельные очаги воспаления с гнойным расплавлением жировой клетчатки и распространяются на окружающие ткани.
Вторичные, напротив, возникают в результате распространения воспалительного процесса из окружающих тканей на жировую клетчатку.
Глубокие флегмоны развиваются в жировой клетчатке, окружающей внутренние органы. В зависимости от локализации воспаления различают параметрит (в области матки), парапроктит (в области прямой кишки), паранефрит (в области почки), др.
Кроме того, различают флегмоны средостения, забрюшинные, межорганные, подфасциальные, межмышечные.
Поверхностные флегмоны могут возникнуть в области лица, шеи, кисти, стопы или в ином месте.
Кроме того, флегмоны различают по типу воспалительного процесса:
- Серозные. Диагностируются на начальном этапе воспаления. В жировой клетчатке возникает скопление серозной жидкости (экссудата), в результате ткань приобретает студенистую структуру.
- Гнойные. Возникают в результате гнойного расплавления жировой ткани с образованием полости, заполненной жидким экссудатом. Гной из воспалительного очага вырывается наружу через свищ или распространяется по сухожильным влагалищам, подфасциальныым пространствам на окружающие мышцы. Обычными возбудителями служат золотистый стафилококк, стептококки.
- Гнилостные. Вызывают гнилостный распад, разрушение тканей и превращение их в полужидкую массу с неприятным запахом. Проявляются выраженными симптомами общей интоксикации организма. Обычные возбудители – гнилостный стептококк, кишечная палочка, вульгарный протей.
- Некротические. Образуют очаги некроза тканей, отторжения или абсцесса.
- Анаэробные. Сопровождаются выделением зловонных газов, имеют распространенный характер с участками некроза тканей. Развиваются быстро, агрессивно, распространяются на обширную область. Возбудители – анаэробные бактерии (пептококки, пептостептококки, бактероиды, клостридии).

Осложнения
При отсутствии своевременного лечения флегмона может привести к летальному исходу. Это самое опасное осложнение гнойного воспалительного процесса.
При позднем обращении за врачебной помощью приходится применять обширное хирургическое вмешательство, после которого остаются заметные рубцы, эстетические дефекты. В некоторых случаях их можно скорректировать с помощью пластической хирургии.
Распространение инфекции и воспалительного процесса на соседние ткани становится причиной гнойного тендовагинита, артрита, остеомиелита, плеврита.
Осложнением флегмоны лица может стать гнойный менингит.
При вовлечении в воспалительный процесс кровеносных сосудов развивается гнойный артериит, при котором сосудистая стенка расплавляется и возникает артериальное кровотечение, угрожающее жизни.
Распространение инфекции из флегмоны с кровью и лимфой зачастую становится причиной тромбофлебита, лимфаденита, лимфангита, сепсиса, рожистого воспаления.
Чтобы избежать этих и других осложнений необходимо провести экстренное хирургическое лечение флегмоны. В клинике «Медицина 24/7» оно, как правило, проводится в стационарных условиях.
Хирурги нашей клиники имеют большой опыт выполнения таких операций, и их высокая квалификация гарантирует лучшие результаты, безопасность, отсутствие побочных эффектов и осложнений, быструю реабилитацию.
Лечение
Единственное эффективное лечение флегмоны – хирургическое. Это вскрытие гнойного очага, эвакуация гноя, дренаж и санация.
Перед проведением операции пациент госпитализируется в стационар клиники «Медицина 24/7». Здесь быстро проводятся все необходимые предварительные обследования, включая врачебный осмотр (хирургом), анализы крови (включая СОЭ для оценки интенсивности воспалительного процесса), УЗИ.
По показаниям выполняется пункция – забор образца экссудата для выявления бактериального возбудителя и выбора антибактериальной терапии после операции.
Хирургическое лечение флегмоны выполняется под местной анестезией или под общим наркозом в зависимости от конкретного случая.
Гнойный очаг вскрывается широким разрезом мягких тканей. При этом рассекаются не только поверхностные, но также глубокие ткани, чтобы обеспечить полный выход гноя.
После вскрытия гнойного очага и отхождения его содержимого устанавливается дренаж – резиновые трубки.
Флегмозная полость хорошо промывается, обрабатывается антисептиками, после этого рана закрывается повязкой с наложением лекарственных препаратов (антибиотиков, гипертонического раствора, некролитических средств, др.), мазей (троксевазиновой, метилурациловой, др.), лечебных масел.
Мы вам перезвоним
Оставьте свой номер телефона
После операции
После операции проводится медикаментозная терапия иммуномодулирующими средствами для повышения иммунитета, назначаются обезболивающие препараты, антибиотики, общеукрепляющие средства.
После удаления анаэробных флегмон делаются инъекции противогангренозных сывороток.
Кроме того, во время пребывания пациента в стационаре клиники «Медицина 24/7» после хирургического удаления флегмоны применяются препараты для улучшения тонуса сосудистых стенок, нормализации кислотно-щелочного баланса крови, детоксикации организма (инъекции уротропина, хлорида кальция, других препаратов).
Комплексная медикаментозная терапия ускоряет восстановление, устраняет негативное влияние воспалительного гнойного процесса на организм, улучшает самочувствие. Курс препаратов назначается индивидуально.
Через сутки после операции удаляются дренажные резиновые трубки, полурубки. Через 5 – 6 суток снимаются швы.
Длительность стационарного лечения определяется самочувствием пациента, динамикой восстановления, исчезновения остаточных явлений, связанных с воспалительным процессом и его осложнениями.
Материал подготовлен врачом-онкологом, хирургом клиники «Медицина 24/7» Семушиным Валентином Валентиновичем.
Источник
Панникулит – прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% – это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Панникулит
Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический – нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) – развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный – связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный – возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой – локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный – может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный – связан с введением некоторых медикаментозных препаратов;
- кристаллический – развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), – наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже – в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
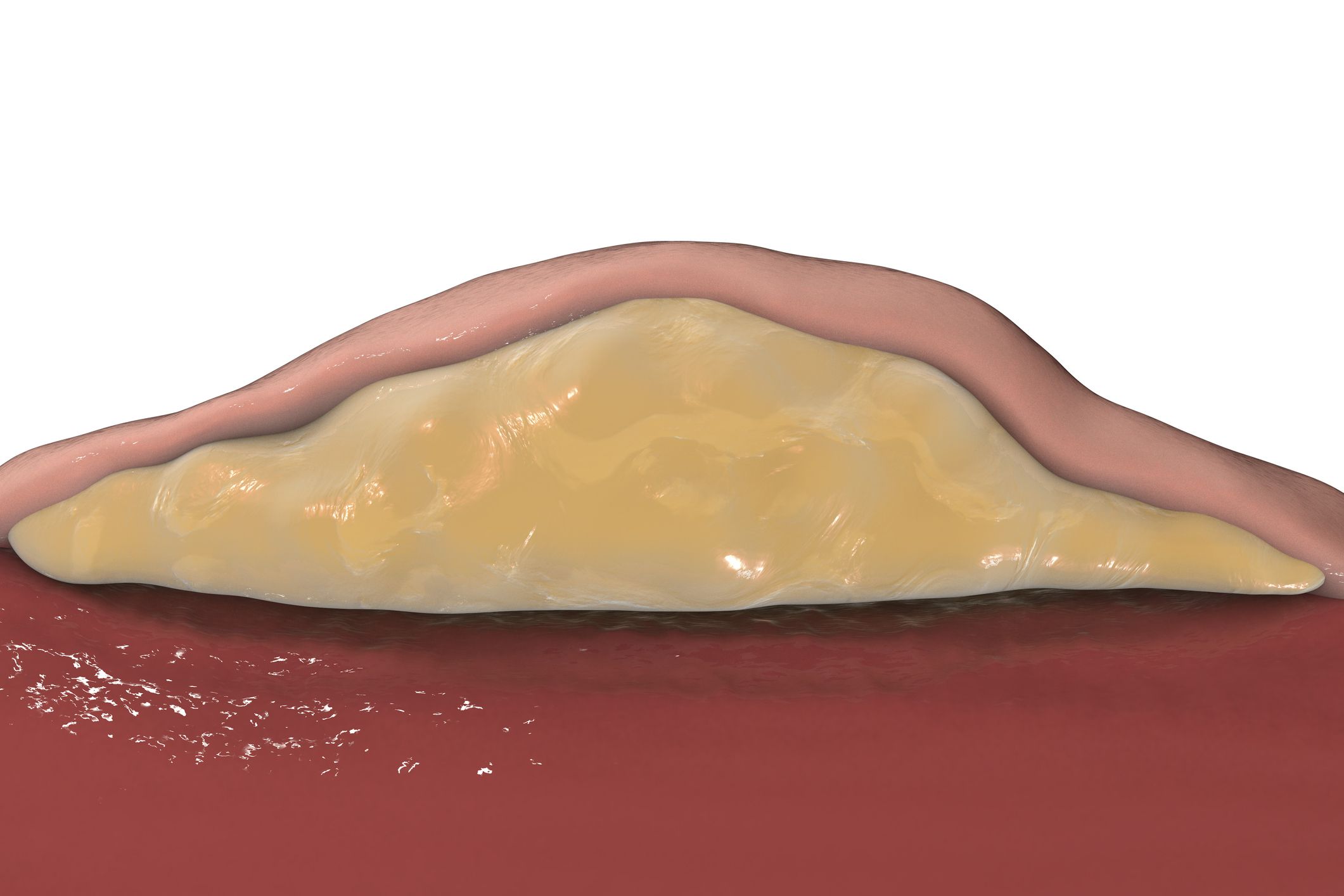
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита – встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Источник
Образование подвижно и, как правило, не вызывает боли. Хотя иногда может вызывать болевой эффект, когда разрастается и задевает нервные окончания, расположенные в тканях.
Что такое липома?
Липома – доброкачественное образование, состоящее из жировой ткани, со временем способно увеличиваться в размерах. Как правило, липома растет медленно и на протяжении даже нескольких десятилетий может не давать о себе знать. Однако под действием многих внешних и внутренних факторов (например, стресса, обострения хронической болезни, развития воспалительного процесса в организме) имеет склонность к перерождению в злокачественную опухоль.
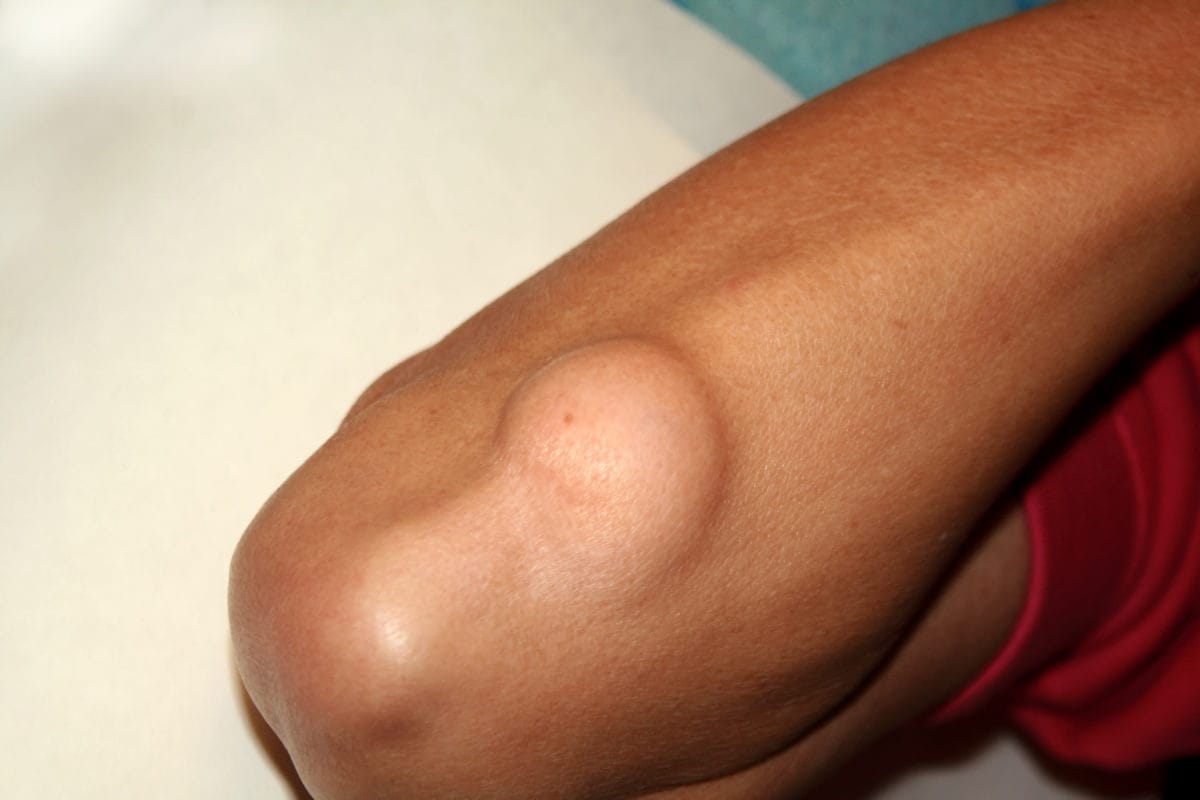
Как выглядит липома?
Жировик находится под кожей и представляет собой полукруглый выпуклый нарост. Человек может обнаружить его на ощупь или визуально (например, во время купания). Нельзя сильно надавливать, давить или тереть пораженное место. При обнаружении новообразования сразу обращайтесь за помощью к хирургу.
Где может быть липома?
Липомы могут возникать в любой части тела по разным причинам. Они располагаются под кожей и местами их локализации часто выступают область шеи, плеч, спины или живота. Иногда образования появляются на руках и бедрах. Если на липому нажать кончиками пальцев, ощущается ее подвижность, мягкость и рыхлость.
В диаметре липомы достигают 5 см. Поэтому их трудно отличить от других не менее опасных новообразований (лимфаденита, гигромы или атеромы). Каждая подкожная опухоль имеет свою схему лечения. Диагностировать липому может только врач, в частности, по виду и месту ее расположения.
Различают такие виды жировиков:
- периневральные (располагаются вокруг нервов);
- люмбосакральные (образуются возле позвонков, спинномозгового канала);
- влагалищные;
- мышечные (прорастают сквозь мышцы, могут возникать в случае неполного удаления образования).
Также выделяют миолипомы мягких тканей, которые состоят из мышечных и жировых клеток, ангиолипомы, содержащие жировую и мышечную ткань, клетки эпителия и, как правило, поражающие почки, редко – надпочечники, поджелудочную и аденолипомы, которые содержат железистые элементы и клетки сосудов, схожи с атеромой.
Липома – причины возникновения
До сих пор научно не установлены причины возникновения липом. В большинстве случаев медики и ученые сходятся во мнении, что их появление связано с действием генетических факторов. Некоторые люди могут наследовать от своих родителей дефектный ген, способный провоцировать появление липом. Это явление называют семейный множественный липоматоз.
К факторам риска, увеличивающим вероятность появления образований, относят:
- возрастные изменения (наиболее часто жировики встречаются у мужчин и женщин, которые принадлежат к возрастной группе от 40 до 60 лет);
- нарушения метаболизма (липомы могут возникать в случае нарушения обмена веществ, в частности из-за нехватки ферментов).
Липомы могут возникать в результате травмы, которая оказывает существенное воздействие на область локализации образования (вызывает необратимые изменения в тканях). Рост жировой опухоли неразрывно связан с посттравматическим событием. Спровоцировать образование липом может Сколько я должен весить для моего роста и возраста? ожирение, злоупотребление алкоголем, болезни печени, а также непереносимость глюкозы.
Почему образуются липомы? Обычно липома возникает тогда, когда нарушаются процессы обмена в жировой ткани. В основном это касается процесса разрушения подкожных жировых отложений – липолиза. Другими причинами образования жировика могут быть болезни поджелудочной железы и печени, гипофункции гипофиза и щитовидки.
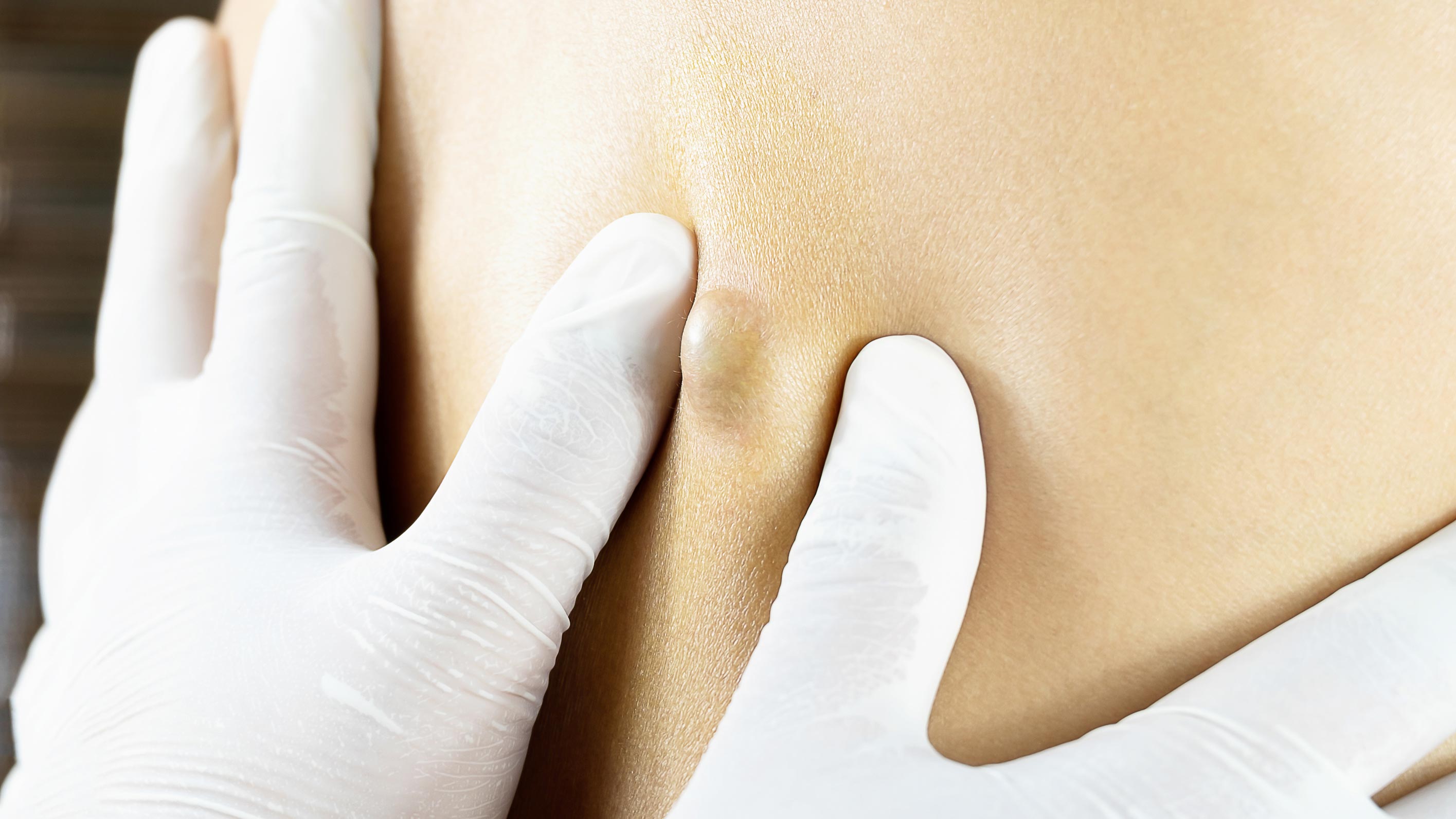
Лечение липомы народными средствами
Люди часто лечат липомы в домашних условиях народными средствами (березовым отваром, мазями, приготовленными из чеснока, лука или имбиря) и не обращаются за помощью к врачу. Самолечение может привести к перерождению нароста в онкологическое образование. Если под кожей есть новообразование, это может быть липома, лечение которой дерматологи не рекомендуют проводить при помощи средств народной медицины. Подтвердить или опровергнуть подозрение на липому и ее характер (доброкачественная или злокачественная опухоль) может только врач.
Липома – это опасно или нет?
Лечение липомы сводится к удалению, но только в случаях, когда ее расположение причиняет неудобство или она представляет угрозу для здоровья или жизни пациента. Если жалоб нет, жировик не удаляют. Чтобы снять воспаление и боль врач может назначить инъекции стероидов.
Важно отличать липомы от липосаркомы. Они имеют сходные внешние признаки. Но в отличие от жировых образований липосаркомы причисляют к группе мезенхимальных опухолей, клетки которых могут перерождаться в раковые образования. Во всех случаях, даже если жировики безболезненны, пациент должен обратиться к врачу за консультацией. После диагностики липомы врач даст заключение о целесообразности ее удаления. Если образование затрагивает суставы, нервы, органы, мышцы или кровеносные сосуды, его удаление может быть невозможным.

Как удаляется липома?
Жировики удаляют хирургическим, лазерным или радиоволновым методом. Наиболее часто проводят хирургическое удаление липомы (в месте образования жировика делают небольшой микронадрез, после которого может остаться рубец). Малоинвазивная процедура проходит в амбулаторных условиях под действием местной анестезии и не затрагивает здоровые ткани. Также сокращается риск кровопотерь и периода реабилитации (после процедуры пациент может идти домой).
Чтобы ускорить заживление места удаления липомы нужно регулярно менять повязку, не допускать ее намокания и загрязнения. В этот период пациенту не рекомендуют занятия спортом, посещение бани или солярия.
Различия атеромы и липомы
Атерома представляет собой фолликулярную или эпидермальную кисту, которая содержит пастообразную или творожистую массу. Как и липома, атерома образуется под кожей и может быть единичной и множественной. В отличие от жирового нароста, эта подкожная капсула имеет небольшое отверстие, из которого выделяется содержимое с неприятным запахом. В большинстве случаев атерома возникает из-за закупорки протока сальной железы, ее травмы или разрыва.
Удаление атеромы
При наличии большого количества кожного сала в капсуле атерома может воспалиться, что приводит к появлению боли и зуда. Врач вскрывает нарост, очищает от содержимого, назначает лекарственные препараты для снятия воспаления. После этого проводят иссечение атеромы вместе с капсулой, в которой находился гной. Наиболее часто проводят хирургическое удаление атеромы. Если этого не сделать, возможен рецидив. Профилактика атеромы направлена на предотвращение закупорки сальных желез посредством ряда косметологических процедур по очищению кожных покровов (скрабы, маски щадящего действия).
Удаление липомы на голове
Липома может локализоваться на голове и наиболее щадящим вариантом ее удаления является использование лазера. Удаление жировика лазером в области головы помогает избежать развития осложнений. Лазерные лучи воздействуют только на пораженную зону и не задевают здоровые участки. Также этот метод помогает избежать риска инфицирования и по сравнению с традиционной операцией считается более безопасным.
Удаление липомы лазером
Удаление липомы лазером позволяет избежать появления гематом и отечности в зоне воздействия. Врач аккуратно рассекает кожу, после чего извлекает жировик, не оставляя по краям его фрагментов, что помогает избежать образования нового жировика в месте воздействия). Края коагулируются (запаиваются при помощи лазера) и сшиваются косметическим швом. Лазерное удаление не требует госпитализации и длительного реабилитационного периода.
Своевременное обращение к врачу позволит избежать развития осложнений (появления онкообразований).
Источник
