Воспаления глаз с белыми точками
Белые точки в глазах, обычно, появляются на фоне протекания различных патологических изменений в структурах зрительных органов. Такое явление может оказаться последствием разнообразных заболеваний.
Итак, офтальмологические заболевания обладают неутешительной тенденцией к омоложению – сейчас практически треть всех пациентов с ухудшенным зрением – это дети дошкольного возраста и подростки. Остальная часть представлена людьми средних и преклонных лет. В группу повышенного риска входят те, кто имеет врожденные болезни глаз, занимается специфической работой, регулярно подвергается пагубному влиянию токсичных паров, газов и химических соединений.
Вам будет интересно:Как пользоваться контактными линзами: параметры выбора, правила ношения и уход
В народе белую точку в глазу часто еще называют бельмом. Эта патология с давних лет окружена всяческими мифами с мистическими началами. Однако в реальности порок нередко приводит к ухудшению зрения, вплоть до полной слепоты. В особенности если речь идет о белой точке в зрачке глаза. Такая патология несет в себе значительную опасность не только для зрения, но и для всего здоровья зрительной системы.
Причины белой точки в глазу
Предпосылок к развитию подобной проблемы может быть несколько. Для их выявления необходимо пройти офтальмологическое обследование.
Локализация белой точки в глазу может быть разной: зрачки, роговица, стекловидное тело и другие структуры. Причин возникновения патологии не так уж много. Принимая во внимание расположение, можно определить наличие предрасполагающих факторов, которые частенько относятся к работе головного мозга, сердца, сосудов, нервной системы.
Вам будет интересно:Начинается ячмень на глазу: что делать, чем лечить
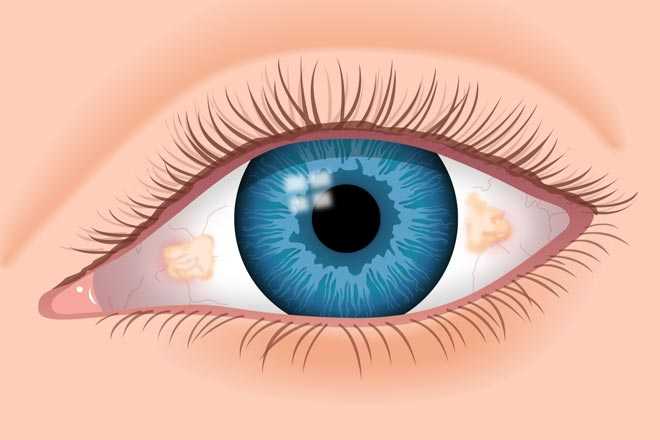
Лейкома
В нормальном состоянии роговица обладает выпуклой формой и абсолютно прозрачной текстурой. Такое заболевание, как лейкома приводит к видоизменению здоровой ткани в соединительную. Место с преобразовавшейся тканью перестает функционировать, изменяется фиброзно, что приводит к появлению бесформенного рубца.
Лейкома – это пятно белого цвета, иногда с молочным оттенком, которое располагается на поверхности глаза. Чем ближе нарост к зрачку, тем стремительнее падает зрение. При аномальном преобразовании тканей наблюдается постоянное разрастание рубцов.
Мушки перед глазами
Это явление является последствием деструкции в структурах стекловидного тела. В нормальном состоянии оно обладает прозрачной текстурой, желеобразной консистенцией.
Стекловидное тело находится во всей полости глаза, способствует поддержанию здоровой сферической формы, контролирует эластичность волокон мышц. Нередко заболевание взаимосвязано с существующими патологиями сосудов. При этом бесцветное строение стекловидного тела меняется на соединительную ткань, постепенно мутнеет.
К основным причинам порока можно отнести такие факторы:
- остеохондроз шеи;
- чрезмерные физические нагрузки;
- дистония вегетососудистого происхождения;
- атеросклеротические процессы;
- гипертония;
- авитаминоз.
Отслоение сетчатки, черепно-мозговые травмы, повреждения глаз, кровоизлияния – все эти условия могут привести к возникновению мушек и белых точек на поверхности роговицы.
Аномальные изменения в хрусталике
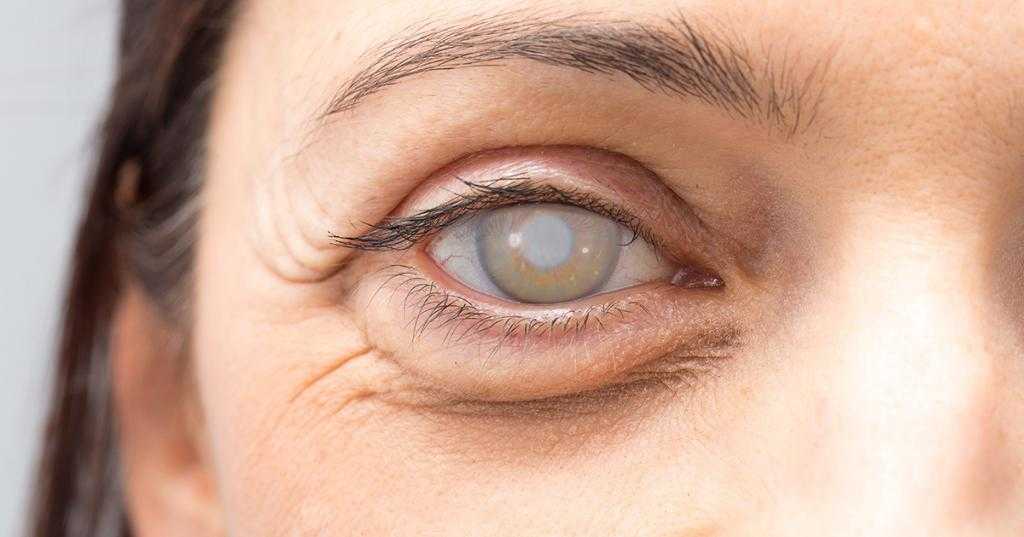
Возникновение белых точек в глазах нередко оказывается предвестником катаракты. Помутнение хрусталика колеблется от кремового до насыщенного серого оттенка. Катаракта может иметь врожденный и приобретенный характер. Чаще всего патология диагностируется у людей пожилого возраста. Проблему можно устранить консервативным и хирургическим путем. При запущенном состоянии пациенту назначается операция, в ходе которой удаляется поврежденный хрусталик и имплантируется интраокулярная линза.
Перестройка в роговичных структурах
Белое пятно на роговице глаза может никак не сказываться на зрительных возможностях человека. Нормальная прозрачная структура оболочки сменяется мутной тканью. Патология может быть генерализованной либо локальной. При выраженном аномальном процессе постепенно происходит ухудшение зрения.
Помутнение роговицы может объясняться множеством факторов:
- сифилис;
- хроническая форма конъюнктивита;
- кератит;
- инфекционные болезни;
- туберкулез любого типа.
Любые патологии глаз воспалительного характера способны повлечь за собой возникновение белых точек. Влияние токсинов, химические и термические ожоги, различные повреждения – все это вполне может спровоцировать появление бельма.
Видоизменение сетчатки
Белые точки в глазу на радужке формируются на фоне недостаточного кровоснабжения тканей. Медики называют такое состояние ангиопатией сетчатки. Патология развивается из-за:
- любых травм – механических, химических, термических;
- атеросклероза сосудов;
- гипертонии.
Кроме того, порок может возникать на фоне сахарного диабета, гипотонии и других болезней. Пагубные привычки тоже способны повлечь за собой ухудшение кровоснабжения глаза. Вместе с возникновением белых точек в глазу пациенты могут жаловаться на болевой синдром, ухудшение зрения.
Другие проявления проблемы
Помимо белой точки в глазу, пациенты могут также жаловаться на размытость зрения, нечеткость, что обуславливается нарушенным процессом преломления лучей. Кроме того, у человека с такой проблемой может наблюдаться чрезмерное слезотечение, чувство присутствия инородного предмета, гиперемия конъюнктивы.
Если белая точка локализуется в центре глаза, понижается острота зрения.

Диагностика
К какому врачу следует обратиться при появлении белых точек в глазу? Первым делом необходимо отправиться к офтальмологу. Врач проведет несколько клинических исследований, начав с изучения симптоматики, опроса пациента и сбора необходимого анамнеза.
Для выявления причин появления белой точки и назначения дальнейшего лечения в клинике “Новый взгляд” пациентам предлагается ряд обследований:
- оценка рефракции глазного яблока;
- определение зрительного поля;
- УЗИ глазного дна;
- измерение внутриглазного давления;
- оценка состояния глазных сосудов;
- тщательный осмотр глазного яблока при помощи микроскопа;
- измерение глубины структур роговицы.

Кроме всего прочего, рекомендуется проведение диагностики скрытых заболеваний, а также определение общего состояния зрительного аппарата. Прохождение всех стадий обследования необходимо для назначения подходящей терапии и исключения других патологий внутренних органов.
Как лечить
Если белая точка, появившаяся в глазу, не провоцирует очевидного ухудшения зрения, то специальная терапия, обычно, не назначается. В целом же, тактика лечения подбирается с учетом причин, спровоцировавших развитие патологии. Специалисты клиники “Новый взгляд” предлагают несколько способов решения диагностированной проблемы:
- при катаракте и деструктивных перестройках в роговице чаще всего рекомендуется хирургическое вмешательство;
- при воспалительных процессах прописываются специальные противовоспалительные средства в форме глазных капель;
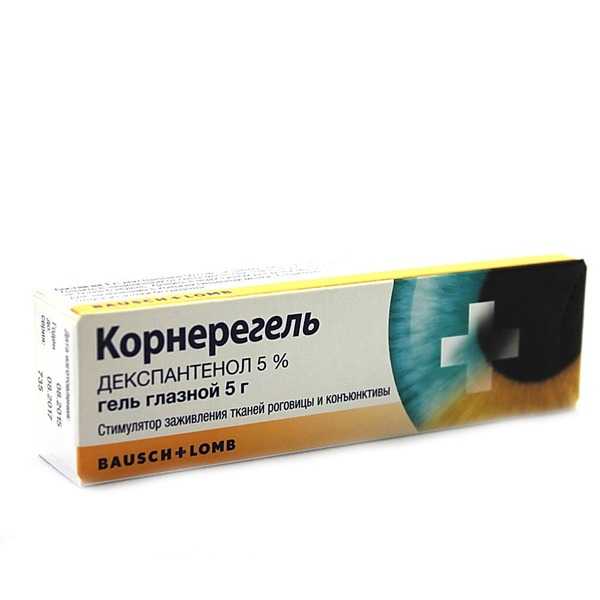
- при образовании соединительной рубцовой ткани назначаются рассасывающие препараты, например, “Гипромеллоза”, “Актовегин”, “Корнерегель”.
В этом медицинском центре хирургическая коррекция производится на профессиональном современном оборудовании. Сегодня операции являются вполне доступными и имеют небольшой реабилитационный период, что очень удобно.
Так что не стоит пытаться лечить глаза всевозможными альтернативными средствами, а также разнообразными каплями без установленного диагноза. Прежде чем приступить к терапии, следует обратиться к офтальмологу.
Профилактика
Основная мера, позволяющая предотвратить возникновение белых точек в глазах, заключается в общем укреплении тканей сетчатки. Для этого следует систематически принимать поливитаминные комплексы, вести здоровый образ жизни и навещать офтальмолога каждый год для профилактического осмотра. В особенности важно соблюдать эти правила тем, в чьем анамнезе уже имеются хронические патологии глаз.
На самом деле здоровье зрительных органов нередко находится в руках самого пациента. Если же патология уже появилась, то не стоит затягивать с посещением врача – только он может провести необходимую диагностику и назначить соответствующую терапию.
Источник
 У некоторых категорий пациентов встречается небольшой прыщик, образующийся на внутренней стороне века.
У некоторых категорий пациентов встречается небольшой прыщик, образующийся на внутренней стороне века.
В этом случае паниковать не стоит, но рекомендуется проконсультироваться с врачом-офтальмологом.
Он проведет диагностические тесты, определит причину состояния.
Назначенного лечения следует строго придерживаться, чтобы избежать осложнений для состояния органов зрения.
Причина
Существуют основные причины, которые могут вызвать образование на внутренней стороне века:
- Механическое повреждение слизистой оболочки. Это могут быть царапины, порезы, удары. Вследствие данных действий накапливается жидкость внутри полости слизистой оболочки. Образуется маленький прыщик, который со временем может рассосаться. Если этого не произошло, врач безболезненно удалит его.
- Аллергия. Чаще всего такое состояние встречается при использовании некачественной косметики. Состояние легко устраняется с помощью антигистаминных средств и отмены причины, вызвавшей его.
- Инфекция. Она может быть результатом осложнения от вирусного заболевания или вследствие занесения размножающихся бактерий при некачественных косметологических процедурах в области глаз.
- Заболевание ЖКТ. Многие проблемы пищеварительного тракта сопровождаются сыпью на теле. Одним из мест такого образования является внутренняя сторона век.
- Воспаление, раздражение. К такой реакции могут привести негативные факторы окружающей среды, которые воздействуют на чувствительную область слизистой оболочки глаз и век. К таким факторам относится дым, смог, химические вещества.
- Гормональные колебания. После наступления подросткового возраста или менопаузы количество гормонов в организме человека резко изменяется. Это вызывает образование прыщиков на различных участках тела.
- Процесс старения. Если возраст человека более 60 лет, происходит неминуемое старение конъюнктивы, роговицы, кожи век. Могут образовываться прыщики, заполненные прозрачной жидкостью.
Врач должен выявить причину состояния, чтобы знать, приводить лечение или нет. Некоторые прыщики самостоятельно рассасываются с течением времени. Если они вызваны патологическим процессом, требуется лечение.
Симптомы
Чаще всего при возникновении прыщиков на внутренней стороне века образуется следующая клиническая симптоматика:
- образование только прыщика без дополнительных признаков;
- боль, зуд, жжение в области глаз;
- усиление болезненности, дискомфорт при поворотах глазных яблок;
- повышенная слезоточивость;
- повышенная чувствительность на действие яркого света;
- воспаление и отечность тканей века;
- покраснение конъюнктивы.
Дополнительно могут присутствовать симптомы системного заболевания, которое вызвало появление прыщика.
 У человека проявляется один или несколько симптомов. Основываясь на них, врач может назначить другие исследования для постановки диагноза.
У человека проявляется один или несколько симптомов. Основываясь на них, врач может назначить другие исследования для постановки диагноза.
Диагностика
Существует комплекс диагностических мер для выявления состояния пациента:
- Сбор анамнеза. Это данные, полученные со слов пациента или его близких родственников. Основываясь на них, врач может назначить дополнительные исследования.
- Общий осмотр поверхностных тканей. При отодвигании верхнего и нижнего века врач сразу увидит прыщик, который в норме должен отсутствовать. Дополнительно врач наблюдает клиническую симптоматику, которая проявляется от основного заболевания.
- Мазок из глаз. Проводится вирусологическое и бактериологическое исследование для подтверждения или исключения вирусной, бактериальной инфекции.
- Осмотр глазного дна. Для этого в глаза закапывают раствор, который на время нарушает процесс аккомодации зрачка. Врач делает процедуру, чтобы исключить распространение болезни на внутренние структуры глазного яблока. К ним относится хрусталик, камера, сетчатка, сосуды микроциркуляции.
Получив данные от диагностических тестов, врач может поставить достоверный диагноз. Для устранения болезни проводят комплексную терапию.
Лечение
Терапевтические меры проводят комплексно. Это позволяет снизить риск развития осложнений от заболевания. Применяют антибиотики, противовирусные средства, компрессы, подсушивания.
Антибактериальные препараты
Для выявления возбудителя, вызвавшего болезнь, проводится посев на питательной среде. Лаборант определяет точный микроб, который вызвал прыщик. Дополнительно выявляется антибактериальный препарат, к которому у бактерий есть чувствительность. Чаще всего применяют препараты обширного действия. Их назначают в двух формах:
- капли (Вигамокс, Тобрекс, Левомицетин);
- мазь (Эритромицин, Тетрациклин).
Капли применяют в дневное время. Мазь наносят перед сном, чтобы за ночь патогенные микроорганизмы не успели размножиться.
Противовирусные средства
Применяют препарат, который устраняет вирус из крови человека. Если воздействовать только местно, болезнь разовьется вновь, так как веки хорошо кровоснабжаются. Применяют Виферон, Генферон, Ацикловир.
Антигистаминные средства
 Препараты применимы для устранения аллергии. Если пациент знает о ее приближении, необходимо воспользоваться средством за 2-3 дня до появления симптомов. Его можно закапывать глаза или применять в таблетках. Назначают Эриус, Супрастин.
Препараты применимы для устранения аллергии. Если пациент знает о ее приближении, необходимо воспользоваться средством за 2-3 дня до появления симптомов. Его можно закапывать глаза или применять в таблетках. Назначают Эриус, Супрастин.
Подсушивающие средства
Для применения средств кожу век аккуратно отодвигают, прижигают с помощью ватной палочки. При использовании метода не должна быть задействована слизистая оболочка глаз. Иначе образуется резкое жжение и боль. Применяют салициловую мазь, спирт, йод.
Профилактика
Для предупреждения развития состояния используют следующие методы:
- своевременное лечение всех вирусных и инфекционных заболеваний, которые развились в других областях организма;
- периодический осмотр у офтальмолога для своевременного выявления небольших отклонения или серьезных заболеваний;
- процедуры закаливания для укрепления иммунитета в виде посещения бассейна, хождения дома босиком, питья холодной воды;
- ежедневные гигиенические процедуры в области глаз.
При появлении прыщика на внутренней стороне век пугаться не стоит. Необходимо сразу обратиться к врачу. Это могут быть незначительные образования или признаки серьезного заболевания. В любом случае рекомендуется своевременно проводить диагностику, чтобы предотвратить осложнения.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник
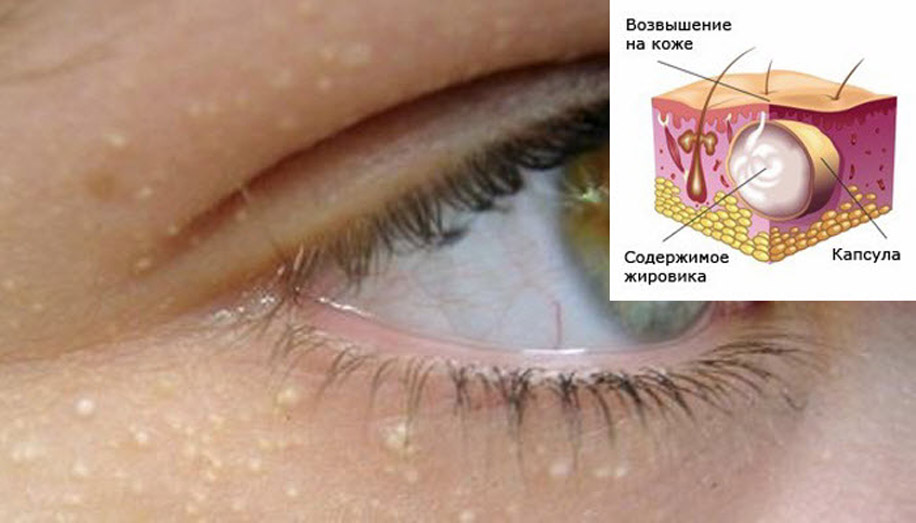
Белые точки под глазами, а также иногда на верхних веках и других областях лица, называются милиумы. Их народное название — просянка, из-за внешнего сходства с зернышками проса. На ощупь это плотные мелкие образования, небольшие шишечки, не болезненные, но доставляющие эстетическое неудобство. Почему они возникают и как их можно удалить?

Ареал распространения милиумов — область под нижним веком, однако они также могут появиться вокруг носа, на верхних веках, под нижней губой. Они не изменяются в размерах, но и не проходят естественным путем, даже при попытке выдавить их. Белые точки под глазами, похожие на прыщи — небольшие подкожные образования белого или желтоватого цвета, наполненные слоистыми кератиновыми скоплениями (ороговевшими эпителиальными клетками). Их размер варьируется от 0,5 до 2-3 мм, и располагаются точки небольшими группами или в виде отдельных элементов, но никогда не сливаются между собой. Конечно, от них хочется как можно скорей избавиться, но делать это нужно не самостоятельно, а обратившись к услугам специалистов. Расскажем о причинах образования милиумов и способах удаления.
Почему под глазами появляются белые точки?
Основная причина появления белых точек под глазами — нарушение механизма отслаивания отмерших частичек кожи. При сбое в этом процессе они скапливаются на поверхности кожи, забивая протоки сальных желез, которые закупориваются, и возникают милиумы. Также причиной может быть излишняя активность сальных желез — с этим хорошо знакомы обладатели чрезмерно жирной кожи, когда излишки сала не успевают выводиться.
Другие факторы, вызывающие просянку — нарушения в работе желудочно-кишечного тракта. Нередко милиумы являются следствием гормональных изменений в организме — например в период полового созревания, при беременности или при наступлении климакса. Еще одна версия появления белых точек на коже вокруг глаз — воздействие ультрафиолетового излучения.
Милиумы могут возникнуть после проведения процедуры химического пилинга, при использовании некоторых стероидных препаратов, а также при частом употреблении «тяжелой» косметики, в частности, профессиональной, которая забивает поры кожи на лице, и процесс отслаивания ороговевших чешуек значительно затрудняется. Кроме того, медики называют в числе причин аллергические реакции, нехватку в организме витамина А.
Просянка нередко наблюдается у новорожденных детей примерно в 40-50% случаев. В этом случае белые точки могут высыпать не только на лице, но и по всему телу. У младенцев они проходят в первые 1-3 месяца жизни. Причиной обычно является закупорка сальных желез, организм ребенка приспосабливается к новой, непривычной пока для него среде обитания.
Можно ли удалить белые точки на коже вокруг глаз самостоятельно?
На этот вопрос медики дают категорический ответ «нет». Ни в коем случае не стоит пытаться избавиться от мелких точек под глазами в домашних условиях. Такие попытки все равно не приведут к желаемому результату. Во-первых, милиумы выдавить практически невозможно, даже при сильном нажатии, во-вторых, на этом месте потом образуется сильное покраснение, которое к тому же бывает довольно болезненным. Внешний вид при этом станет только хуже. При попытке самостоятельно выдавить милиумы можно занести инфекцию под кожу, а также на этом месте могут остаться шрамы или появиться крупный угорь. Кожа вокруг глаз очень тонкая и нежная, и заживает довольно долго при ее повреждении.

Особенность белых мелких точек под глазами в том, что они могут не проходить достаточно длительное время, иногда и несколько лет. При небольших размерах милиумы не бросаются в глаза, но иногда их диаметр достигает миллиметра и больше. Конечно, это выглядит неэстетично, и от этой проблемы хочется скорее избавиться, особенно женщинам.
Для решения проблемы необходимо обратиться к дерматологу, который изучит тип кожи и решит, как убрать белые точки под глазами.
Как избавиться от белых точек под глазами?
Для избавления от неприятных высыпаний применяют несколько методов, но суть у них одна: вскрытие милиума и удаление его содержимого. Выбор зависит от количества и расположения белых точек, а также от их размера и типа кожи. Эффективность всех способов одинакова, разница заключается в стоимости и длительности процедур.

Механическое удаление. Дерматолог или косметолог с помощью тонкой длинной иглы или кюретки (хирургическая ложка для выскабливания мягких тканей, удаления нагноений и т. п.) вскрывает милиум и удаляет его содержимое. Перед процедурой и по ее окончанию проводится антисептическая обработка кожи. На месте каждого удаленного образования остаются небольшие ранки, которые в скором времени заживают. У этого способа есть свои плюсы и минусы. Безусловно, преимуществом является невысокая стоимость процедуры, но в то же время механическое удаление не подходит людям с тонкой или слишком чувствительной кожей. Еще один недостаток данного метода — за одну процедуру возможно удалить только 10-15 милиумов, после этого делается перерыв в несколько дней. Лечение может растянуться на довольно долгое время. Также механический способ не подходит, если белые точки расположены на веках очень близко к корням ресниц. Кожа в этой области чрезвычайно нежная, и воздействие на нее с помощью иглы нежелательно, к тому же останутся заметные покраснения. В настоящее время этот метод применяют только по медицинским показаниям, когда другие виды процедур не подходят.
Электрическая коагуляция — разрушение милиумов путем прижигания их высокочастотным электрическим током. Эта процедура имеет гораздо большие преимущества по сравнению с первым способом. С помощью электрокоагуляции можно избавиться от довольно глубоких образований, что затруднительно сделать с помощью иглы или кюретки. Но у данного метода имеются свои особенности: после прижигания на месте милиума образуется плотная корочка, которую необходимо обрабатывать в течение 10 дней, пока она не отпадет. Также на местах точек могут остаться неглубокие рубчики — небольшие, но все же заметные.
Лазерная коагуляция — самый современный и безопасный метод избавления от милиумов. Он подходит при больших скоплениях точек, а также при их расположении слишком близко к органам зрения. Для проведения процедуры используется лазер СО-2 (углекислотный), который успешно применяется в эстетической косметологии почти три десятка лет. Он послойно устраняет патологические образования посредством теплового воздействия. После его применения отмечается отсутствие покраснений, нагноений, которые могут наблюдаться в случае механической процедуры, так как лазерный луч обладает еще и бактерицидным действием. За одну-две процедуры можно полностью избавиться от милиумов. Лазерная коагуляция имеет самую высокую стоимость среди описанных видов лечения.
Профилактика появления белых точек под кожей вокруг глаз

Для профилактики просянки специалисты рекомендуют несколько способов, особенно актуальных для обладателей жирной кожи, которая более подвержена подобным кожным патологиям, а также людям, у которых милиумы возникают с определенной периодичностью:
правильное питание, исключение из рациона слишком жирных, копченых, острых продуктов;
поддержка в организме витаминного баланса, особенно витаминов А и Е, отвечающих за состояние кожи;
тщательный подбор косметических средств, осторожность при использовании на ночь жирных кремов, забивающих поры на лице;
использование скрабов примерно раз в неделю для эффективного отшелушивания ороговевших частичек дермы;
при проблемной коже — регулярное посещение косметолога для проведения пилингов, которые очищают глубокие слои кожи.
Мы рассказали, как можно убрать белые точки под глазами без вреда для организма.
Важно при появлении просянки не пытаться справиться с ней домашними методами, чтобы не причинить еще больший вред коже, а посетить специалиста. Современная косметология успешно поможет решить эту проблему.
Источник
