Возможно ли вылечить воспаление поджелудочной железы

Как избавиться от панкреатита навсегда? В связи с сумасшедшим темпом жизни, большинство людей питаются как попало, не занимаются спортом, да и, вообще, не особо следят за своим здоровьем. От неправильного питания, в первую очередь, страдает пищеварительная система. Эта статья расскажет, как вылечить поджелудочную железу навсегда и возможно ли это в принципе.
Можно ли вылечить панкреатит навсегда: острое и хроническое воспаление
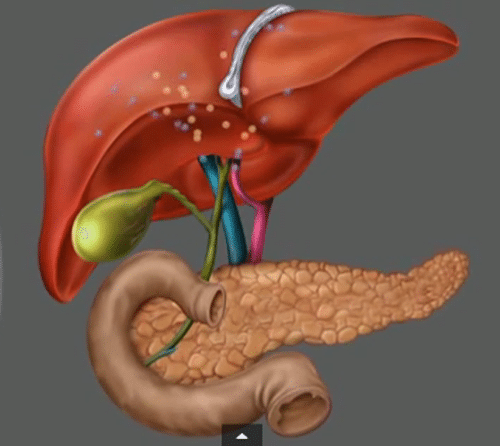 Панкреатит – это воспаление паренхимы поджелудочной железы. Данное заболевание возникает достаточно часто у людей, которые ведут нездоровый образ жизни. Ферменты железы активируются, еще не достигнув двенадцатиперстной кишки, вследствие чего происходит само переваривание панкреоцитов – клеток поджелудочной железы.
Панкреатит – это воспаление паренхимы поджелудочной железы. Данное заболевание возникает достаточно часто у людей, которые ведут нездоровый образ жизни. Ферменты железы активируются, еще не достигнув двенадцатиперстной кишки, вследствие чего происходит само переваривание панкреоцитов – клеток поджелудочной железы.
Панкреатит может быть острым и хроническим. Их клинические картины будут отличаться. При первом случае больные будут жаловаться на сильную боль в животе, рвоту желчью, вздутие живота и другие характерные симптомы острого панкреатита.
После перенесенного острого воспаления в поджелудочной железе могут образовываться псевдокисты, что приводит ко второму типу – хронической форме. Она в основном характеризуется несильными периодическими болями в левом боку, тяжестью после приема пищи, ухудшением состояния после употребления жирной и жареной еды.
Как вылечить панкреатит навсегда: компетентный доктор
Возникший приступ острого панкреатита с сильным болевым синдромом купирует скорая помощь или хирург с анестезиологом в стационаре. При подозрении на хроническое воспаление, нужно обратиться к участковому врачу. Он назначит анализы и, исходя из их результатов, отправит домой или к более узкому специалисту – гастроэнтерологу.
Если заболевание запущено, и развивается панкреонекроз – омертвление тканей органа, то может понадобиться консультация эндокринолога. Так как, кроме пищеварительных ферментов, клетки поджелудочной железы выделяют определенные гормоны (инсулин, глюкагон). При нарушениях синтеза инсулина на фоне панкреатической болезни развивается сахарный диабет.
Можно ли полностью вылечить хронический панкреатит: диета
Главная роль в лечении и профилактике отводится питанию. Диетотерапия активно предотвращает обострения хронического панкреатита. А рациональное, здоровое питание не дает развиться острому.

Основные принципы диеты при панкреатите:
- Есть часто, но маленькими порциями;
- Ограничить жаренные, жирные, пряные блюда;
- Исключить употребление рыбных и мясных бульонов;
- Сократить в рационе продукты, обогащенные углеводами (сдоба, сахар, мед);
- Сделать упор на белковые продукты (творог, сыр, отварное мясо или рыба).
Чего нельзя ни в коем случае, так это жирные сорта рыбы и мяса, сдобу, хлеб, алкоголь, капусту, редис, шпинат, копчености, консервы, специи, колбасы, газированную воду, шоколад, какао, маринады, кислые овощи или фрукты.
Что следует употреблять – овощные супы, молочные и кисломолочные продукты, яйца, блюда из нежирного мяса, приготовленного на пару.
Лечится ли панкреатит полностью медикаментами
Следует помнить, что назначать лечение, выписывать препараты и определять дозы может только специалист. Самолечение может привести к тяжелым последствиям.
В фазе обострения (первые 1-3 дня) больному запрещается есть, нужно пить щелочные воды, прикладывать холод на область эпигастрия. Также применяют следующие группы препаратов:
- Для снижения стимулирующего действия соляной кислоты на поджелудочную железу: антациды – Альмагель, Гастал; антихолинергические – Гастроцепин, Атропин; блокаторы рецепторов гистамина –Ранитидин, Циметидин.
- Для уменьшения активности поджелудочных ферментов (трипсин, липаза) принимают антиферментные препараты – Трасилол, Гордокс.
- Для ликвидации сильных болевых ощущений: спазмолитики – Но-шпа, Папаверин; анальгетики – Баралгин.
- Для коррекции водного и солевого обменов в организме используют: Реополиглюкин, препараты кальция и калия;Трисоль, раствор натрия хлорида;гемодез.
- Для коррекции секреторной недостаточности необходимы полиферментные препараты – Дигестал, Панкреатин, Креон.
Можно ли вылечить панкреатит полностью с помощью народных средств
Следует помнить, что перед тем, как обратиться к «бабушкиным» средствам, нужно обязательно проконсультироваться по этому поводу с врачом. В противном случае можно нанести непоправимый вред организму.
Панкреатит можно вылечить медом
Прямого действия именно на поджелудочную железу мед не имеет. Но есть несколько качеств, благодаря которым он полезен при панкреатите. Даже несмотря на то, что при данной патологии исключается употребление сладостей:
- Мед легко расщепляется в желудке. В процессе его переваривания поджелудочная железа не участвует.
- Ускоряет заживление ран, снимает воспаление.
- Поднимает иммунитет.
- Имеет несильное слабительное действие. А запор – это далеко не редкость при панкреатите.
Но не стоит увлекаться употреблением меда (можно съедать не более 1 ложки в день), ведь он может быть и опасен. Кроме пищеварительных ферментов, поджелудочная железа вырабатывает инсулин. Именно он расщепляет глюкозу, а при воспалении может повреждаться островковый аппарат и, как следствие, снижаться уровень инсулина в крови.Мед – сильный аллерген. При данной патологии могут возникать аллергические реакции, которые раньше не наблюдались.
Важно помнить, что мед полезен только в период ремиссии. Вылечить поджелудочную железу медом невозможно, но разумное употребление этого продукта в качестве поддерживающей терапии приветствуется.
Можно ли вылечить хронический панкреатит картофельным соком
Использовать данный метод можно только в период ремиссии. Желательно при легком течении болезни. Сок оказывает противовоспалительное и спазмолитическое действие. Он обязательно должен быть свеже вырытым (не позднее 20 минут), так как при хранении теряются полезные свойства, и начинают накапливаться вредные вещества.
Для приготовления нужно взять несколько свежих клубней, тщательно промыть и пропустить через соковыжималку.
Вводить в рацион картофельный сок нужно постепенно начиная с чайной ложки. В дальнейшем максимальная доза не должна превышать 200 мл в сутки. Употреблять напиток нужно за 2 часа до еды дважды в день.
Но существует и ряд противопоказаний:
- Гастрит с повышенной кислотностью в анамнезе;
- Ожирение;
- Сахарный диабет;
- Сильно сниженная кислотность желудка;
- Склонность желудочно-кишечного тракта к брожению.
Также не рекомендуется употреблять картофельный сок в период с февраля и до появления молодой картошки. С осторожностью использовать такой метод нужно аллергикам, так как картофельный сок может вызвать реакцию, даже в том случае, если до этого картошка употреблялась без последствий.
Как можно лечить панкреатит тыквенными семечками
При рациональном (без злоупотребления) подходе семена тыквы очень полезны. Они богаты на различные аминокислоты, микроэлементы, витамины. Но употреблять их нужно только в сыром виде. Можно подсушивать на солнце, но жарка исключается полностью.
Есть хороший рецепт, который поможет вылечить панкреатит с помощью меда и тыквенных семечек. Нужно взять 100грамм семян, измельчить их, добавить 5 ложек меда, тщательно перемешать. Съедать по половине чайной ложки за 15-20 минут до еды.
Как вылечить хронический панкреатит на всегда помощью золотого уса
У этого растения множество полезных свойств. Его часто применяют в народной медицине, в том числе и для лечения поджелудочной железы.
- Нужно взять один большой лист (длинною 25-30 см), измельчить его, залить литром кипятка, дать постоять 15-20 минут.
- Затем нужно прокипятить на маленьком огне.
- Поставить в темное место на 1 часов.
- Употреблять в подогретом виде по 50 мл за полчаса до еды.
- Хранить такой отвар следует в темном, прохладном месте.
Также можно залить один большой лист и залить 500 мл кипятка, укутать и поставить в теплое место на сутки. Настой должен выйти нежно-фиолетового цвета с малиновым оттенком. Принимается так же, как и отвар из предыдущего рецепта.
Профессиональный прогноз: можно ли полностью вылечить панкреатит
При адекватном лечении, соблюдении диеты и регулярных консультациях врача, острый панкреатит можно вылечить раз и навсегда. Что, к сожалению, нельзя сказать о хронической форме заболевания. Но соблюдая все правила, хроническое воспаление можно загнать в длительную ремиссию, и оно долгое время не будет напоминать о себе.
Если же игнорировать появление симптомов, нарушать диету, не обращаться к врачу и заниматься самолечением, то это может стать виной развития тяжелых осложнений. Например, привести к некрозу –само перевариванию поджелудочной железы. Из-за этого утратятся функции органа, возникнут большие проблемы с пищеварением, образуется сахарный диабет и еще множество различных патологий.
Теперь вы знаете, как навсегда избавиться от панкреатита! Будьте здоровы!

Поставь звёздочку:
Загрузка…
Сохрани себе или поделись с друзьями:
Источник
Роль поджелудочной железы заключает в регуляции энергообмена и других биохимических процессов, протекающих в организме человека.
В ней вырабатывается комплекс пищеварительных ферментов, которые участвуют в расщеплении белков, углеводов и жиров, поступающих с пищей, помимо этого, в ней образуются глюкагон и инсулин – гормоны-регуляторы уровня глюкозы в организме.
Воспаление поджелудочной железы, симптомы и лечение которой мы рассмотрим, получило название панкреатита – от латинского слова «панкреас».
Заболевание может протекать в острой форме или принимать хроническое течение. Острый панкреатит характеризуется сильным внезапным приступом, опасным здоровья и жизни. При хроническом панкреатите приступы менее выражены и могут повторяться на протяжении многих лет.
Причины возникновения
Спровоцировать развитие воспаления поджелудочной железы могут:
- употребление жирной, острой и жареной пищи;
- переедание;
- систематическое употребление алкоголя;
- прием гормональных препаратов;
- нервные потрясения;
- травмы живота.
Воспаление железы может возникнуть на фоне других заболеваний желудочно-кишечного тракта (реактивный панкреатит):
Врачи утверждают, что болеют склонные к полноте и люди пожилого возраста. Женщины чаще мужчин страдают этим недугом.
Симптомы воспаления поджелудочной железы
В случае воспаления поджелудочной железы одним из симптомов является типичный болевой синдром, возникающий при острой форме. Пациент испытывает очень сильную опоясывающую боль, слегка отступающую в определенных положениях. Облегчение приносит сидячая поза с наклоненным вперед туловищем.
Основные симптомы острого воспаления поджелудочной железы:
- острая боль под ребрами опоясывающего характера;
- тошнота и рвота (после рвоты наступает временное облегчение);
- напряжение передней брюшной стенки;
- бледность кожных покровов;
- слабость и потливость;
- повышение температуры тела.
Первые признаки могут проявляться в виде тяжести в эпигастральной области спустя 1,5 – 2 часа после приема пищи. Часто это стояние продрома сопровождается резким сокращением аппетита и частыми головными болями и головокружением. В это время в железе уже проходят негативные патологические изменения.
Также в большинстве случаев по локализации боли можно определить, какая часть железы воспалилась:
- Так, симптомом воспаления хвоста поджелудочной железы станет боль, ощущаемая в области левого подреберья. Эта боль может распространяться на область между IV грудным и I поясничным позвонками.
- При воспалении головки поджелудочной железы болевой симптом чаще всего проявляется с правой стороны под ребрами, занимая область между VI и XI позвонками.
- Воспаленное тело поджелудочной железы может стать причиной появления болей в области эпигастрия.
Характерно, что в период ремиссии человек может ощущать себя вполне здоровым и испытывать лишь временную слабость, иногда нарушения пищеварения и диарею. После перенесенного стресса температура тела иногда поднимается до субфебрильных показателей
Хроническая форма
Специалисты считают, что к развитию хронического панкреатита приводит чрезмерное увлечение жирной пищей, табакокурение и злоупотребление алкоголем. Точно не выяснено, каким образом алкоголь влияет на работу поджелудочной железы. Предположительно, он может затруднять выход пищеварительного сока из поджелудочной железы или сильно изменяет их химический состав, поэтому пищеварительные соки начинают вызывать воспалительный процесс.
Симптомы хронического заболевания поджелудочной железы:
- отвращение к жирной пище;
- боль в подреберье при физических нагрузках;
- нарушение стула;
- резкая потеря массы тела;
- потеря аппетита.
В зависимости от симптомов, врачи выделяют несколько форм хронического заболевания поджелудочной железы: бессимптомная, болевая, рецидивирующая и псевдоопухолевая.
Диагностика
Чтобы понять, почему болит поджелудочная железа, при обследовании врач выслушает все ваши жалобы, соберет анамнез, осмотрит вас, назначит необходимые инструментальные и лабораторные обследования:
- Биохимические анализы крови: уровень амилазы, липазы, трипсина повышается. Некротическая форма будет сопровождаться снижением уровня кальция в сыворотке. Повышение АЛТ и АСТ. Может вырасти уровень билирубина. Если поражен весь орган, нарушается выработка инсулина с последующей гипергликемией. В моче будет появляться амилаза.
- Инструментальные обследования: УЗИ, ФГДС, рентген органов грудной клетки, ангиография сосудов органа, томография, лапароскопическое исследование брюшной полости.
Врач обязательно должен обратить внимание на ваш внешний вид, цвет слизистых оболочек и кожи. Специалист знает, как проверить поджелудочную железу, чтобы отличить боли, вызванные поражением поджелудочной железы, от спровоцированных заболеваниями поперечной ободочной кишки.
Лечение воспаления поджелудочной железы
Лечение острого панкреатита нельзя откладывать – это опасно для жизни. Если вовремя не остановить поток ферментов из поджелудочной железы, они способны разрушить все ткани, а также вызвать настолько резкое расслабление сосудов и «отравление» крови продуктами распада тканей, что при отсутствии лечения может закончиться летальным исходом.
Для начала больному назначают внутривенные вливания для восполнения потери жидкости и нормализации кровяного давления. Для устранения воспаления назначаются болеутоляющие препараты до полного его снятия. В этот период от трех дней до недели назначают строгую диету.
Обострение хронического заболевания лечится в амбулаторных условиях. Пациенту назначается термически щадящая диета с блюдами, приготовленными на пару. Правильное питание сочетается с приемом лекарственных препаратов, блокирующих активные ферменты железы. При сильном обострении воспаления «поджелудки» также назначаются обезболивающие, спазмолитические, ферментные лекарства и витамины.
Медикаментозное лечение
Для эффективного лечение при воспалении поджелудочной железы препараты подбираются и назначаются вашим лечащим врачом индивидуально. Вам могут прописать:
- Спазмолитические препараты (для снятия спазма мускулатур) : Дротаверин (бывает в форме разных таблеток: Спазмол, Но-шпа, Спазмалгон) , Папаверин.
- Лекарства для ослабления секреции сока желудка: Омёпразол (Зероцид Орта-нол, Гастрозол, Оцид, Промезол, Омепар Лосек и другие). Ранитидин (Ацидекс, Гистак, Улькуран, Рантак, Ацилок-Еи другие). Фамотидин (Антодин, Гистодил, Беломет, Аципеп, Примамет, Блокацид, Улкузал, Гастероген).
- Ферментные препараты: Гимекромон, Аллохол, Панкреатин (Креон, Дигестал Панкрал, Мезим, Панцитрат, Пензистал).
- Вещества, которые тормозят ферментную выработку поджелудочной железы: Апротинин (Инипрол, Антагозан, Тра-силол Гордокс, Контрикал).
Если осложнением панкреатита стало возникновение сахарного диабета – лечение проводится по назначению эндокринолога. Осложнениями хронического панкреатита также могут стать кисты и злокачественные опухоли поджелудочной железы. Поскольку они являются гормонально-активными новообразования, то их появление можно диагностировать помимо УЗИ и МРТ-исследования, еще и по выделению чрезмерного количества гормонов.
Диета
Чтобы лечение было результативным, больные с панкреатитом должны строго придерживаться диеты в течение года. Кушать часто и не переедать. Пищу принимать в теплом виде. Вообще, каждый больной старается сам подобрать себе такую диету, которая бы не вызывала рецидивы, ведь мы все разные и каждый по-своему реагирует на одни и те же продукты.
При обострении воспаления поджелудочной железы в первые сутки не стоит есть вообще, пить минеральную воду без газа – несколько глотков каждые 15 минут. Подойдет отвар шиповника, некрепкий чай, а вот соки, морсы – нет.
Затем можно начать есть, тоже часто и понемногу. Мясо и рыба в виде суфле и паровых котлет, каши на воде, омлет, пюре из вареных овощей – для начала. Затем к ним присоединятся творог, кисломолочные продукты, фрукты и ягоды в виде компотов и киселей, печеные яблоки и груши.
При обострении заболевания поджелудочной железы следует обязательно исключить из рациона:
- алкоголь;
- специи, приправы;
- жирное, жареное;
- колбасы, копчености;
- соленья, консервы;
- кондитерские изделия, шоколад, кислые соки.
В домашних условиях лечение диетой при воспалении поджелудочной железы подразумевает категорическое исключение ряда продуктов питания на тот период пока не спадёт острый период болезни, а также на период реабилитации. При развитии хронического панкреатита ограничение продуктов также сохраняется.
Даже в том случае, если заболевание успешно вылечено, сам факт того, что оно было, нанёс серьёзные вред здоровью, потому и в дальнейшем нужно с осторожностью относиться к рациону и режиму питания, чтоб избежать возможных рецидивов.
Профилактика новых обострений
При хроническом воспалении для профилактики возможных обострений нужно тщательное соблюдение диеты №5 или №5П. Продукты с повышенным содержанием углеводов необходимо максимально ограничить, хотя и полностью убирать их из рациона не стоит.
Углеводы являются неотъемлемой частью рациона здорового человека и необходимы для поддержания нормальной жизнедеятельности. Однако больные панкреатитом должны ограничить их употребление. Особенно богаты углеводами сладости — пирожное, печенье, мороженое, конфеты, торты, и прочие кондитерские изделия.
Источник
Далеко не каждый диагноз хронический панкреатит — настоящий панкреатит. Эту болезнь НЕ ставят только на основании результатов УЗИ, обязательно должны иметь место дополнительные исследования.
Панкреатит, как и цирроз, принято считать болезнью алкоголиков. 70% больных с острым или хроническим воспалением поджелудочной железы – действительно люди, крепко выпивающие. Но панкреатит бывает не только у них. К примеру, очень часто его находят у пациентов с желчнокаменной болезнью. Это связано с особенностями работы двух соседствующих органов – желчного пузыря и поджелудочной железы (подробнее читайте здесь). За последние 30 лет распространенность заболевания увеличилась более чем в 2 раза, и сейчас отмечается стойкая тенденция к его омоложению. Давайте разбираться, что происходит с организмом при панкреатите и можно ли его вылечить.
Что такое панкреатит
Панкреатит – это воспаление поджелудочной железы, которое приводит к глобальному нарушению пищеварения. Почему от поджелудочной настолько сильно зависит переваривание пищи? Дело в том, что этот орган вырабатывает панкреатический сок – проще говоря, ферменты, необходимые для расщепления белков, жиров и углеводов. Это протеаза, липаза и амилаза – для каждой группы питательных веществ свой тип ферментов. Без них процесс пищеварения невозможен, поэтому при панкреатите пациентам всегда назначают приём лекарств, содержащих ферменты.
Другая, не менее важная составляющая панкреатического сока – бикарбонат. Именно он нейтрализует соляную кислоту желудка и не даёт ей разрушить ферменты.
Кроме панкреатического сока, поджелудочная железа вырабатывает гормоны инсулин и глюкагон, регулирующие уровень сахара в крови. Логично, что при воспалительном процессе – как остром, так и хроническом – повышается вероятность развития сахарного диабета.
Здоровая поджелудочная железа производит 1-2 литра панкреатического сока в сутки. Этого более чем достаточно, чтобы переварить весь объём пищи. На самом деле, человек вообще не почувствует, если объём ферментов снизится на 10-20%, потому что поджелудочная вырабатывает их с запасом. Симптомы нехватки панкреатического сока появляются, когда их производство падает на 80-90%. И даже в этом случае поджелудочная железа может сильно не болеть. Как проявляют себя нарушения работы железы, мы писали здесь.
Как ставят диагноз панкреатит
Пациент должен сделать несколько обязательных исследований, прежде чем ему поставят диагноз панкреатит. Основное – это УЗИ органов брюшной полости и анализ на определение количества ферментов в кале.
- Во время приступов боли возможно повышение уровня амилазы в плазме крови, лейкоцитов крови и С-реактивного белка
- При подозрении на хронический панкреатит обязательно определение фекальной эластазы-1
- УЗИ показывает уменьшение размеров органа, деформацию контуров, кистозные образования и кальцификаты
- В качестве уточняющего метода возможна магнитно-резонансная томография (МРХПГ)
Обратите внимание: признаки диффузных изменений поджелудочной железы на УЗИ не являются основанием для постановки диагноза хронический панкреатит. Об этом говорится в российских клинических рекомендациях.
Можно ли вылечить панкреатит
Приступ острого панкреатита – это тяжелое жизнеугрожающее состояние, которое невозможно не заметить. Оно сопровождается болевым синдромом, повышением температуры тела, тошнотой, рвотой и даже желтухой. Конечно, при таких симптомах больному обязательно нужно вызвать скорую помощь и по классике обеспечить холод, голод и покой.
– Проблема поджелудочной в том, что она может заболеть резко – это острый панкреатит. Реально тяжелое состояние, когда смерть стучится в дверь. Раньше с лекарствами было на порядок сложнее. Именно тогда начали применять щадящий режим без какой-либо пищевой нагрузки, то есть голод. Поскольку при остром панкреатите может повышаться температура, в некоторых случаях прикладывали холод. Ну, и дергать человека в таком состоянии нельзя, поэтому их оставляли в покое, – пишет в своём Instagram врач-гастроэнтеролог Сергей Вялов.
Острый панкреатит всегда подразумевает лечение в стационаре, в то время как хронический можно контролировать в домашних условиях. Основа лечебной терапии – это ферменты, обезболивающие, препараты урсодезоксихолевой кислоты (для улучшения желчеоттока) и диета Стол №5. Обезболивающие, как правило, повреждают желудок, поэтому больному ещё рекомендуют гастропротекторы – препараты, защищающие и восстанавливающие слизистую оболочку желудочно-кишечного тракта.
Ферментную терапию при воспалении поджелудочной железы нужно соблюдать пожизненно, потому что полностью восстановить функцию органа практически нереально. Но важно понимать, что далеко не каждый диагноз хронический панкреатит — настоящий панкреатит. Ещё раз подчеркнём: эту болезнь НЕ ставят только на основании результатов УЗИ, обязательно должны иметь место дополнительные исследования.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
