Вскрыли воспаление и нет гноя

Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки),во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
Можно ли справиться с абсцессом самостоятельно?
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Можно ли вылечить абсцесс без вскрытия?
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Как вскрывают абсцесс?
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
Мы вам перезвоним
Оставьте свой номер телефона
Как быстро произойдет заживление?
Дальнейший сценарий развития событий после вскрытия гнойника обычно выглядит так:
- Как правило, сразу после того, как гной выпущен, стихает боль и улучшается общее состояние.
- Через 2 дня жидкие выделения из раны практически полностью прекращаются.
- В течение 7–10 дней придется периодически показываться врачу и делать перевязки.
- Через 10–14 дней рана полностью заживает. Иногда и быстрее — это зависит от размера абсцесса.
Вскрытие абсцесса — это практически не больно и совсем не страшно. Куда страшнее осложнения, которые могут возникнуть, если не провести лечение вовремя. Запишитесь на прием к врачу-хирургу по телефону: +7 (495) 230-00-01
Источник
- Время чтения статьи: 1 минута
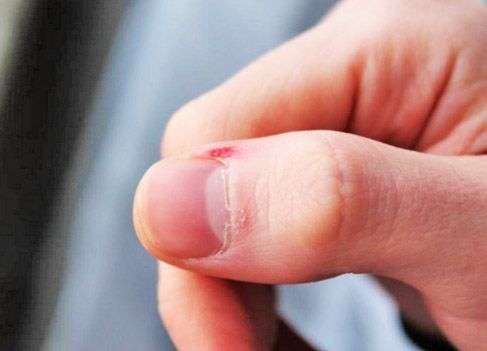 Нагноение на пальцах может быть следствием неаккуратно выполненного маникюра или педикюра, а также из-за мелких травм кожи. В небольшую ранку на коже заносятся болезнетворные бактерии, которые и вызывают патологический процесс. В первые дни болезни помочь больному можно при помощи народных методов. Но в том случае, если симптомы прогрессируют, без помощи хирурга уже не обойтись. Ждать, пока заболевание пройдёт само не стоит, так как это может привести к сепсису.
Нагноение на пальцах может быть следствием неаккуратно выполненного маникюра или педикюра, а также из-за мелких травм кожи. В небольшую ранку на коже заносятся болезнетворные бактерии, которые и вызывают патологический процесс. В первые дни болезни помочь больному можно при помощи народных методов. Но в том случае, если симптомы прогрессируют, без помощи хирурга уже не обойтись. Ждать, пока заболевание пройдёт само не стоит, так как это может привести к сепсису.
Лечебные ванночки для лечения нагноения
Острое гнойное воспаление пальца называется панарицием. Лечение народными методами сводится к распариванию больного пальца и накладыванию на него различных средств, которые способствуют оттоку гноя.
Хозяйственное мыло
 Для ванночки необходимо приготовить обычное хозяйственное мыло и горячую воду.
Для ванночки необходимо приготовить обычное хозяйственное мыло и горячую воду.
Мыло натирают на тёрке и растворяют столовую ложку мыльной стружки в кипятке;
Раствор остужают до температуры 60-70 градусов и опускают в него больной палец;
Ванночку делают не меньше 20 минут, постоянно подливая горячую воду.
Делать мыльные ванночки необходимо не менее 4-х раз в сутки. После процедуры палец высушивают полотенцем, а затем обильно накладывают мазь Вишневского или Левомеколь.
Раствор соли
 Быстрому выходу гноя способствует и крепкий раствор кухонной соли. Для приготовления раствора берут столовую ложку с горкой соли на литр кипятка. В солевой раствор окунают больной палец и распаривают его около получаса. После процедуры руку высушивают хлопковой салфеткой и прикладывают разрезанный лист алоэ, который фиксируют бинтом.
Быстрому выходу гноя способствует и крепкий раствор кухонной соли. Для приготовления раствора берут столовую ложку с горкой соли на литр кипятка. В солевой раствор окунают больной палец и распаривают его около получаса. После процедуры руку высушивают хлопковой салфеткой и прикладывают разрезанный лист алоэ, который фиксируют бинтом.
Отвар трав
Быстро вылечить панариций можно и с помощью отвара лекарственных трав. Берут по одной столовой ложке листьев подорожника, шалфея и календулы, и заливают литром воды. Доводят состав до кипения и настаивают 20 минут, потом в отваре распаривают больной палец. После процедуры на воспалённый палец накладывают аппликацию с мазью Вишневского.
Раствор соды
Сода характеризуется антисептическим действием, поэтому содовые ванночки эффективны при скоплении гноя под ногтевой пластиной. Для приготовления раствора берут две чайные ложки пищевой соды, которую растворяют в литре горячей воды. Воспалённый палец необходимо парить не меньше 20 минут, при необходимости подливая горячую воду.
Раствор марганцовки
Перманганат калия – это сильное антисептическое средство. При лечении панариция можно парить больной палец в розовом растворе марганцовки. Для приготовления лечебного средства нужно взять кристаллики марганца на кончике ножа и растворить их в литре тёплой воды.
Перед применением раствор марганцовки необходимо обязательно процедить через несколько слоёв марли. Нерастворённые кристаллики могут привести к ожогам кожи.
Народные способы лечения панариция
Есть много народных рецептов, которые помогут вытянуть гной при панариции. Перед прикладыванием любых компрессов, больной палец необходимо распарить.
Запечённый лук
Луковицу среднего размера запекают в духовке целиком, затем разрезают пополам и прикладывают к месту нарыва. Лук необходимо зафиксировать при помощи бинта, компресс рекомендуется менять каждые 3 часа.
Запечённый чеснок
Два крупных зубчика чеснока запекают в духовом шкафу и смешивают с мелко натёртым хозяйственным мылом. Полученную лепешку прикладывают к больному пальцу на 4 часа, потом меняют на новую.
Компресс из свеклы
Свеклу натирают на мелкой тёрке, полученную кашицу накладывают на сложенный в несколько слоёв бинт, а затем накладывают на место нарыва. Такой компресс будет особенно эффективным после ванночки с марганцовкой или лекарственной травой.
Какие лекарственные средства могут помочь
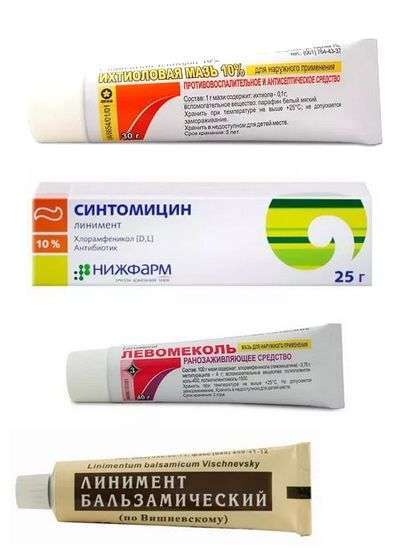 В домашних условиях можно лечить панариций и лекарственными препаратами. Чаще всего к гнойнику прикладывают такие лекарства:
В домашних условиях можно лечить панариций и лекарственными препаратами. Чаще всего к гнойнику прикладывают такие лекарства:
Ихтиоловую мазь. Это лекарственное средство оказывает выраженное противовоспалительное, обезболивающее и антисептическое действие. Мазь необходимо прикладывать к месту воспаления толстым слоем и закрывать бинтом;
Синтомициновую мазь. Этот препарат оказывает губительное действие на многие виды бактерий и обладает лёгким обезболивающим эффектом;
Левомеколь. Эта мазь обладает выраженным бактерицидным и иммуностимулирующим действием. Левомеколь эффективен по отношению ко многим патогенным бактериям. Мазь необходимо наносить на повреждённый палец с первого дня воспаления;
Мазь Вишневского. Препарат обладает бактерицидным, заживляющим и противовоспалительным действием. Аппликации с мазью делают с использованием любого пористого материала – бинта, ваты или хлопковой ткани.
Если после лечения дома состояние не улучшилось, а наоборот палец распух ещё больше, необходимо обращаться в больницу. Операцию по удалению гноя проводят под местным наркозом, поэтому она не вызывает болевых ощущений. В особо тяжёлых случаях врач может полностью удалить ногтевую пластину.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу!
Источник
Если нарыв более одного сантиметра в диаметре, вам срочно надо к врачу.
С латыни слово абсцесс переводится просто — нарыв. Этим латинским термином медики обозначают активный воспалительный процесс, при котором в живой ткани образуется полость, наполненная гноем.
Посмотреть, как выглядит абсцесс
Скрыть
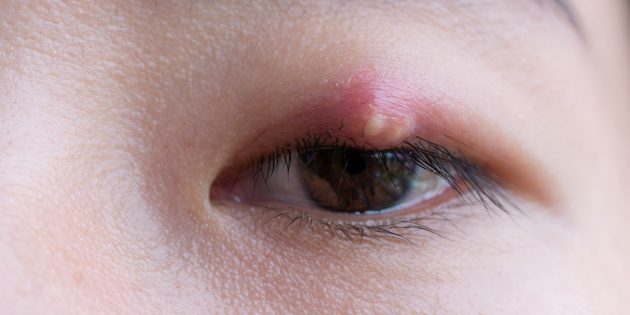 Фото: Tavarius / Shutterstock
Фото: Tavarius / Shutterstock
Абсцесс может возникнуть в любой части человеческого тела, включая внутренние органы. Но чаще всего он поражает кожу в подмышечных впадинах, паху, области вокруг заднего прохода, основании позвоночника и дёсны около зубов.
Воспаление вокруг волосяного фолликула также может привести к образованию абсцесса — этот вид нарыва принято называть фурункулом.
Как понять, что у вас абсцесс
Симптомы наружного, развивающегося внутри кожи абсцесса, как правило, очевидны :
- он выглядит как плотная припухлость, «шишка», выросшая под кожей;
- прикосновения к нему болезненны;
- кожа на пострадавшем участке краснеет и кажется горячей на ощупь;
- не всегда, но довольно часто можно рассмотреть скопление белого или жёлтого гноя под натянутой кожей.
Обширные подкожные абсцессы также могут сопровождаться повышением температуры.
Нарывы, возникшие на внутренних органах или в тканях между ними, распознать сложнее. Признаки абсцесса в таком случае расплывчаты и могут меняться в зависимости от того, какой именно орган поражён. Например, абсцесс печени часто сопровождается желтухой — пожелтением кожи тела и белков глаз. Абсцесс лёгких вызывает кашель и одышку.
Если говорить об общих и наиболее распространённых симптомах внутреннего абсцесса, то вот они:
- дискомфорт и боль в области того органа, на котором возник нарыв;
- повышение температуры;
- снижение аппетита вплоть до полного нежелания есть;
- активное потоотделение;
- отчётливая слабость.
Небольшие абсцессы часто рассасываются сами собой. Однако возможны и куда более негативные сценарии.
Когда надо быстрее обращаться за помощью
Срочно проконсультируйтесь с терапевтом или хирургом, если:
- диаметр подкожного абсцесса превышает 1 см;
- нарыв продолжает увеличиваться и становится всё болезненнее;
- воспаление возникло в паховой области или области заднего прохода;
- абсцесс сопровождается повышением температуры.
Обращайтесь в отделение неотложной помощи или звоните в скорую, если:
- Абсцесс диаметром более сантиметра появился на лице.
- Температура поднялась до 38,8 °C и выше.
- Вы замечаете красные полосы под кожей, которые распространяются в стороны от нарыва.
- В области между абсцессом и грудью увеличились лимфатические узлы. Например, абсцесс на ноге может вызвать увеличение лимфоузлов в области паха.
Подобные симптомы говорят о том, что велик риск заражения крови. А это смертельно опасное состояние.
Что делать, если у вас абсцесс
В идеале любой нарыв, даже если он выглядит небольшим и относительно безобидным, стоит показать врачу — терапевту, хирургу или дерматологу. Специалист осмотрит абсцесс, оценит его расположение и размеры, проанализирует ваше состояние здоровья. И после этого даст рекомендации, как и чем лечить гнойник в вашем конкретном случае. Учтите: могут потребоваться приём антибиотиков или хирургическое удаление нарыва.
Пока вы не попали к врачу, можно попробовать облегчить состояние домашними методами .
Ставьте тёплые компрессы
Они помогут снизить боль и ускорят созревание гнойника. 3–4 раза в день на 15 минут накладывайте на пострадавшую область марлю, смоченную в тёплой воде.
Используйте мази
Наносите на абсцесс антисептические мази с вытягивающим эффектом. О том, какую лучше и безопаснее применить в вашем случае, проконсультируйтесь с медиком.
Не забудьте об антисептике
Если абсцесс вскрылся самостоятельно, промойте ранку антибактериальным мылом и обработайте любым антисептиком, можно и на спиртовой основе. Затем нанесите антибактериальную мазь (например, левомеколь или тетрациклиновую) и наложите повязку. 2–3 раза в день промывайте ранку тёплой водой и прикладывайте тёплые компрессы до заживления.
Чего ни в коем случае нельзя делать, если у вас абсцесс
Пытаться выдавить гной
Давление может загнать его глубже, а значит, абсцесс лишь увеличится в размерах.
Протыкать нарыв иглой
Вы можете случайно повредить кровеносный сосуд, а значит, гной попадёт в кровь — с ожидаемыми последствиями в виде сепсиса.
Надеяться только на домашние методы
Не продолжайте домашнее лечение, если абсцесс не уменьшается в размерах (и тем более если продолжает расти) в течение пары дней. Как можно быстрее проконсультируйтесь с медиком.
Не учитывать общее состояние здоровья
Не рискуйте, а сразу же обращайтесь к врачу, если абсцесс развивается на фоне проблем с сердечно‑сосудистой системой, железодефицитной анемии, диабета, любых неполадок в иммунной системе или же приёма подавляющих иммунитет препаратов. В этом случае защитных сил организма может не хватить, чтобы самостоятельно победить инфекцию.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пародонтальный (периодонтальный) абсцесс – или, говоря проще, абсцесс десны – это формирование в периодонтальной ткани полости, наполненной гнойным содержимым. Очаг воспаления локализуется в области рядом с зубом и имеет вид небольшого образования внутри десны. Абсцесс всегда очень болезненный и доставляет большую степень дискомфорта больному.
[1], [2]
Код по МКБ-10
K06 Другие изменения десны и беззубого альвеолярного края
Эпидемиология
По статистическим данным, частота обнаружения абсцесса десны обратно пропорциональна качеству жизни пациентов и соблюдению гигиены ротовой полости. У мужского населения абсцесс протекает более тяжело, нежели у женщин.
Точной информации по количеству заболеваний абсцессом десны на 100 тыс. населения нет.
[3], [4], [5], [6], [7], [8], [9]
Причины абсцесса десны
Основной причиной абсцесса становятся бактерии, которые проникают в пародонтальный карман. Попасть туда микробы могут при наличии определенных факторов.
Локальные факторы риска:
- реакции воспаления внутри десны и в области маргинального пародонта (например, пародонтит, гингивит);
- травматическое повреждение десны во время лечения зубов, во время еды, во время чистки зубов и пр.;
- прободение зубной стенки при удалении нерва;
- повреждение, связанное с нарушением прикуса;
- стрессовая привычка скрежетать зубами.
Системные факторы риска:
- болезни эндокринной системы;
- слабый иммунитет;
- стрессы для организма – например, переохлаждение или перегрев.
[10], [11], [12]
Патогенез
Наиболее часто воспалительная реакция внутри десны вызывается стафилококковым возбудителем. Реже встречаются его сочетания с другими микробами.
Возбудитель может попасть в ткани извне, либо с током крови или лимфы из других частей организма. Например, наиболее часто наблюдаются проникновения инфекции при стоматите, гингивите, при травмах слизистой, после инъекций анестетиков и пр.
Формирование непосредственно абсцесса начинается с того, что в месте воспалительного процесса появляются протеолитические энзимы. Они расплавляют отмирающие ткани и остаточные элементы разложения клеток, что приводит к образованию гнойного содержимого.
Далее формируется грануляция в виде оболочки, которая локализует гнойник. Если стенки гнойника все же разрываются, то развивается разлитая воспалительная реакция.
Если процесс изменяет свое течение из острого на хроническое, то может образоваться отверстие в тканях – свищ, который в результате процесса пролиферации подвергается рубцеванию.
[13], [14], [15], [16], [17], [18]
Симптомы абсцесса десны
Абсцесс десны трудно перепутать с каким-либо другим заболеванием, из-за характерных особенностей клинической картины. Так, первые признаки абсцесса обнаруживаются уже на начальном этапе развития воспалительного процесса:
- возникает острая болезненность при прикосновении к воспаленному участку;
- жевать и принимать пищу становится невыносимо;
- визуально можно рассмотреть небольшую припухлость в виде шарика внутри десны.
С прогрессированием процесса симптомы изменяются:
- зуб рядом с абсцессом может пошатываться при прикосновении;
- из абсцесса начинает выделяться гнойное содержимое;
- абсцесс увеличивается в размерах до такой степени, что у больного изменяются контуры лица.
С ростом абсцесса десны пациент чувствует себя все хуже, появляется боль в голове, тошнота, поднимается температура, возникает бессонница и пропадает аппетит.
Иногда гнойный абсцесс десны вскрывается сам по себе, и сразу же после этого больной чувствует внезапное облегчение. Многие ошибочно считают, что после этого поход к врачу можно отменять, так как болезнь отступает. Это не так: остатки гноя, которые не вышли наружу из полости, а остались в тканях, могут спровоцировать рецидив абсцесса десны, а также преобразование острого течения воспалительного процесса в хроническое. Если такое случится, то лечение будет более долгим и сложным, вплоть до оперативного вмешательства.
Стадии
- Стадия инфильтрации характеризуется появлением плотного участка десны, на котором присутствуют признаки воспалительного процесса (покраснение, отечность, болезненность).
- Стадия абсцедирования характеризуется появлением на месте уплотнения (инфильтрата) полости с гнойным содержимым.
[19], [20]
Формы
Абсцессы десны могут протекать в следующих вариантах:
- в виде холодного абсцесса (без признаков воспалительного процесса, в том числе без покраснения десны и без повышения температуры);
- в виде постинъекционного абсцесса (появление гнойника после инъекции в десну).
Кроме этого, различают абсцесс поверхностный и глубокий, в зависимости от глубины его расположения.
Осложнения и последствия
Осложнения при абсцессе десны появляются в таких ситуациях:
- если абсцесс не лечить, либо лечить неправильно;
- при оперативном вскрытии абсцесса десны.
Если абсцесс не лечить должным образом, то инфекционный процесс может распространиться на соседние ткани. Кроме этого, могут расшатываться и даже выпадать здоровые зубы.
Более тяжелым состоянием – осложнением абсцесса – является флегмонозное воспаление, представляющее собой патологический процесс с поражением всех близко расположенных здоровых тканей. Флегмона лечится достаточно тяжело, лечение проводится только в стационаре.
Осложнения при оперативном вскрытии абсцесса могут возникать при больших размерах воспалительного очага, либо при слабом иммунитете пациента. В данном случае абсцесс может осложниться кровотечением и повторным развитием воспалительной реакции.
[21], [22], [23], [24]
Диагностика абсцесса десны
В подавляющем большинстве случаев врачу удается поставить диагноз сразу же после осмотра пациента. Дополнительные диагностические процедуры могут понадобиться для уточнения тяжести, глубины, причины абсцесса, а также для оценки вероятности развития осложнений.
Осмотр ротовой полости пациента может сопровождаться пальпацией ближайших лимфоузлов, оценкой мышечного напряжения челюстно-лицевой области. Также врач пальпирует десну, определяет болезненную зону, проверяет её на наличие кровоточивости и гнойных выделений. С помощью инструментов проверяется подвижность и шаткость зубов.
Анализы крови помогут доктору подтвердить наличие воспалительного процесса: обычно обнаруживается сдвиг формулы влево, повышение уровня лейкоцитов и ускорение СОЭ.
Для уточнения расположения и размеров абсцесса десны назначается инструментальная диагностика:
- рентгенограмма пораженной челюсти;
- ультразвуковое исследование;
- компьютерная томография;
- магнитно-резонансная томография.
[25], [26], [27], [28], [29]
Дифференциальная диагностика
Дифференциальная диагностика проводится с гингивитом (воспалением десны без нарушения десенно-зубного соединения), пародонтитом (воспалением пародонта с нарастающей его деструкцией), пародонтозом (дистрофическим поражением пародонта), пародонтомами (эпулисом, фиброматозом и пр.).
