Вылечить воспаления на коже

5 декабря 2020
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9-12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.

Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
- ранки, расчесы, трещинки, потёртости;
- обезвоженность эпидермиса (кожи);
- переохлаждение, перегрев;
- снижение иммунитета;
- болезни – сахарный диабет, онкологические заболевания;
- приём кортикостероидов, контрацептивов, цитостатиков.
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
– воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
– тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
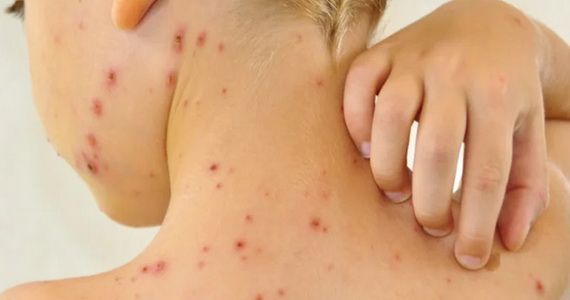
Импетиго
– на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5-7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
– воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация – подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Рожа
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры – чистку, пилинг, мезотерапию – пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.

Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
- После посещения тренажёрного зала протирайте антисептиком места, соприкасавшиеся с инвентарём.
- Обрабатывайте порезы и ранки антибактериальными препаратами (йод, салициловый спирт, перекись водорода) сразу после возникновения.
- Не делите предметы гигиены, косметику с другими людьми.
- Места гнойников, импетиго нельзя мыть водой, расчёсывать, надавливать.
- Избегайте острой жирной еды, сладостей.
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
5 декабря 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Источник
Что такое дерматит
Как можно понять уже из названия (греч. derma – кожа, itis – воспаление), дерматит – это воспаление кожных покровов. Факторы, провоцирующие развитие этого процесса, делятся на внешние и внутренние. К первой группе можно отнести любой внешний раздражитель (например, химическое вещество), а ко второй – вещества, которые вызывают дерматит при попадании в организм человека.
Как это выглядит на практике? Предположим, что человек испачкал руки в мазуте, попробовал отмыть их обычным мылом, и, разумеется, не добился желаемого результата. Тогда человек оттер руки при помощи тряпочки, смоченной в растворителе, а спустя некоторое время у него возникло воспаление кожи ладоней и пальцев. В данном случае внешними раздражителями могли стать как мазут, так и растворитель (а, возможно, даже мыло). Это типичная картина для контактного дерматита.
Другой пример – если человек страдает от аллергии на яичный белок и случайно съедает пирожное с кремом. Вскоре у него развиваются проявления атопического дерматита, которые в медицине называют токсидермией (поскольку явление возникло в результате употребления аллергена внутрь).
Дерматиты также могут быть острыми и хроническими. Для острой формы характерно быстрое начало и стремительное развитие клинической картины, при этом такая форма достаточно легко поддается лечению. С хроническим дерматитом все наоборот: течение заболевания длительное, сопровождается регулярными рецидивами (например, сезонным обострением аллергического дерматита). Большую часть времени симптомы могут быть выражены слабо, но обостряться при появлении провоцирующего фактора.
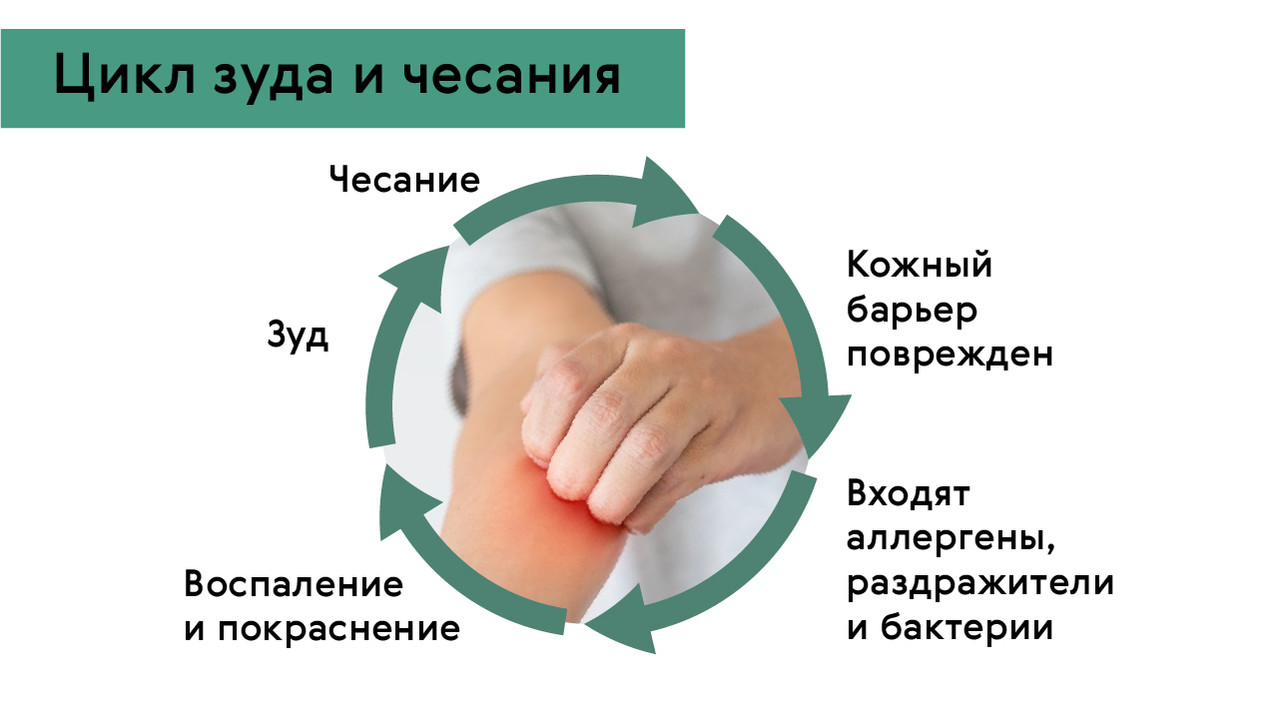 Рисунок 1. Почему всё время чешется и не перестает. Источник: Medportal
Рисунок 1. Почему всё время чешется и не перестает. Источник: Medportal
Проявления дерматитов
Нюансы клинической картины (например, четкость границ поражения или выраженность покраснения) могут варьироваться в зависимости от формы дерматита. Однако для большинства разновидностей воспаления кожи характерны следующие симптомы:
- появление волдырей, пузырьковой сыпи, трещин и корочек на коже;
- чувство жара в месте наибольшего поражения кожных покровов;
- боль и зуд;
- ощущение жжения разной степени выраженности;
- отечность;
- эритема (покраснение).
Даже при появлении 1-2 симптомов из этого списка следует обратиться к врачу, поскольку чем быстрее будет выявлена причина дерматита, тем эффективнее будет лечение.
Сильный зуд и боль, а также обширная область поражения и возникновение участков некроза (омертвения ткани) являются показаниями для срочной госпитализации пациента.
Отдельно следует упомянуть необходимость консультации со специалистом для беременных женщин. В период вынашивания ребенка у женщины существенно меняется гормональный фон, из-за чего возникает множество неприятных осложнений, к числу которых относится и дерматит. При этом подбирать лекарства должен врач, поскольку беременность является противопоказанием для приема большинства фармакологических препаратов.
Причины возникновения дерматитов
Спровоцировать дерматит могут различные факторы: склонность к аллергическим реакциям, воздействие химических веществ, высокой или низкой температуры, механические повреждения. Этиология дерматитов тесно взаимосвязана с их классификацией, поскольку разделение на виды осуществляется именно с учетом причины воспаления кожи.
Контактный
Этот вид дерматита также называют ирритантным. Он развивается в результате воздействия раздражителя (например, химического или температурного), при этом поражается именно та часть кожи, которая подверглась его воздействию. Еще в конце прошлого века считалось, что контактный дерматит не имеет ничего общего с иммунитетом организма, но как оказалось в дальнейшем, ирритантные реакции обусловлены ответом иммунной системы.
Аллергический
Этот вид дерматита развивается у людей, чей организм обладает повышенной чувствительностью к тому или иному аллергену. При этом область поражения может распространяться далеко за пределы того участка кожи, где произошел контакт с аллергеном, а реакция может возникать даже спустя две недели после такого контакта. Концентрация аллергена не имеет принципиального значения. Иными словами, если у человека есть аллергия на йод, то даже одна его капля может вызвать поражение больших участков кожи (вплоть до распространения по всему телу).
Атопический
Отличительной чертой является хроническое течение, сопровождающееся периодами обострения. Как правило, этот вид дерматита развивается в детском возрасте и плохо поддается лечению. Главной причиной считается наследственная предрасположенность.
Себорейный
Проявляется зудом, покраснением и шелушением кожи. Воспалительные процессы чаще всего затрагивают кожу головы (в этом случае пациент жалуется на излишки перхоти), носогубный треугольник и заушные области. Причина воспаления – дрожжеподобные грибы Malassezia, которые являются частью микрофлоры кожных покровов и используют выделения сальных желез как питательную среду, а потому обитают именно на тех участках кожи, где эти железы функционируют наиболее активно. В процессе своей жизнедеятельности грибы Malassezia выделяют вещества, которые вызывают воспаление кожи. Для себорейного дерматита также характерно хроническое течение.
Сухой
Развивается чаще всего в холодное время года у людей с чувствительной сухой кожей. Воздействие низких температур способствует пересушиванию и обезвоживанию кожу. К тому же с началом отопительного сезона воздух в квартирах тоже становится излишне сухим. Процесс может развиваться на любом участке тела.
Инфекционный
Как уже понятно из названия, причиной развития становится инфекция, которая обычно попадает в плохо заживающие раневые поверхности, ссадины или расчесы. Проявляется в виде гнойничковых высыпаний.
Красный плоский лишай
Это заболевание также известно как красный дерматит. Имеет хроническое течение и характеризуется появлением на коже красных или розовых бляшек, а также чувством зуда. Может проявляться в виде эрозий или папулезных высыпаний. Иногда красный дерматит может поражать ногти. Причины его возникновения на сегодняшний день вызывают разногласия среди специалистов, поэтому можно выделить несколько теорий:
- Неврогенная. Согласно этой теории, заболевание возникает в результате перенесенного стресса.
- Интоксикационная. Считается, что причина в побочном действии антибиотиков и лекарственных препаратов, содержащих йод, алюминий, хинин и т.д.
- Наследственная. Согласно этой теории, заболевание обусловлено генетически. Считается, что существует ген, провоцирующий развитие красного дерматита под воздействием различных провоцирующих факторов.
- Вирусная. Основана на предположении, что причиной является вирус, который может долгое время находиться в наружном слое кожи, никак себя не проявляя. Однако при воздействии неблагоприятных факторов (например, при ослаблении иммунитета) вирус может вызвать воспалительные процессы.
- Аутоиммунная. Это достаточно популярная теория – многие специалисты склоняются к мнению, что всему виной скопление клеток, увеличивающих иммунный ответ организма. В этом случае организм принимает клетки собственной кожи за чужеродные белки и начинает их уничтожать. Отсюда и воспалительные процессы со всеми вытекающими последствиями.
Диагностика дерматитов
Главным методом диагностики при подозрении на дерматит является сбор истории болезни и осмотр пациента. Врач ставит предварительный диагноз, основываясь на клинических проявлениях заболевания и данных о контакта пациента с раздражителем. Для подтверждения могут быть назначены следующие исследования:
- кожные пробы (нанесение предполагаемого аллергена на кожу с целью определения реакции);
- иммунологический анализ крови (выявление иммуноглобулинов G, вырабатывающихся при контакте с аллергенами);
- общий анализ крови (если заболевание обусловлено аллергическими реакциями, отмечается рост эозинофилов).
Основные принципы лечения дерматитов
При лечении дерматита ключевая роль отводится медикаментозным препаратам. Оперативные вмешательства не применяются, а эффективность физиотерапевтических процедур у большинства современных специалистов вызывает сомнения.
Медикаментозное лечение
При местном лечении высыпаний применяют глюкокортикостероидные препараты в форме кремов и мазей:
- флутиказона пропионат;
- бетаметазона валерат;
- триамцинолона ацетонид;
- мометазона фуроат.
Мази и кремы рекомендуется наносить тонким слоем на пораженные участки кожи несколько раз в день. Курс лечения составляет 2-3 недели.
При тяжелом течении болезни, сопровождаемом сильным зудом и обширными участками поражения (более 20% кожи всего тела) рекомендуется прием преднизолона в таблетках. Курс лечения составляет в среднем одну неделю.
В подобных ситуациях медикаментозная терапия может быть дополнена иммуносупрессивными препаратами (азатиоприн, циклоспорин).
Чтобы уменьшить общую чувствительность организма к раздражителям (сенсибилизацию), а также снять отечность, покраснение и уменьшить зуд, назначаются антигистаминные препараты (например, лоратадин или фексофенадин).
Немедикаментозная терапия
Одна из главных задач врача – выявить раздражитель и сделать так, чтобы пациент перестал с ним контактировать. Разумеется, если дерматит вызван контактом с агрессивным химическим веществом, эта задача упрощается. Но если виной всему аллергия или аутоиммунные реакции, то предстоит более сложная работа.
Пациенту также необходимо наладить режим дня и обеспечить полноценный отдых (спать не менее 8 часов в день). Очень важно придерживаться здоровой схемы питания, не перегружать рацион жареными, острыми и консервированными блюдами.
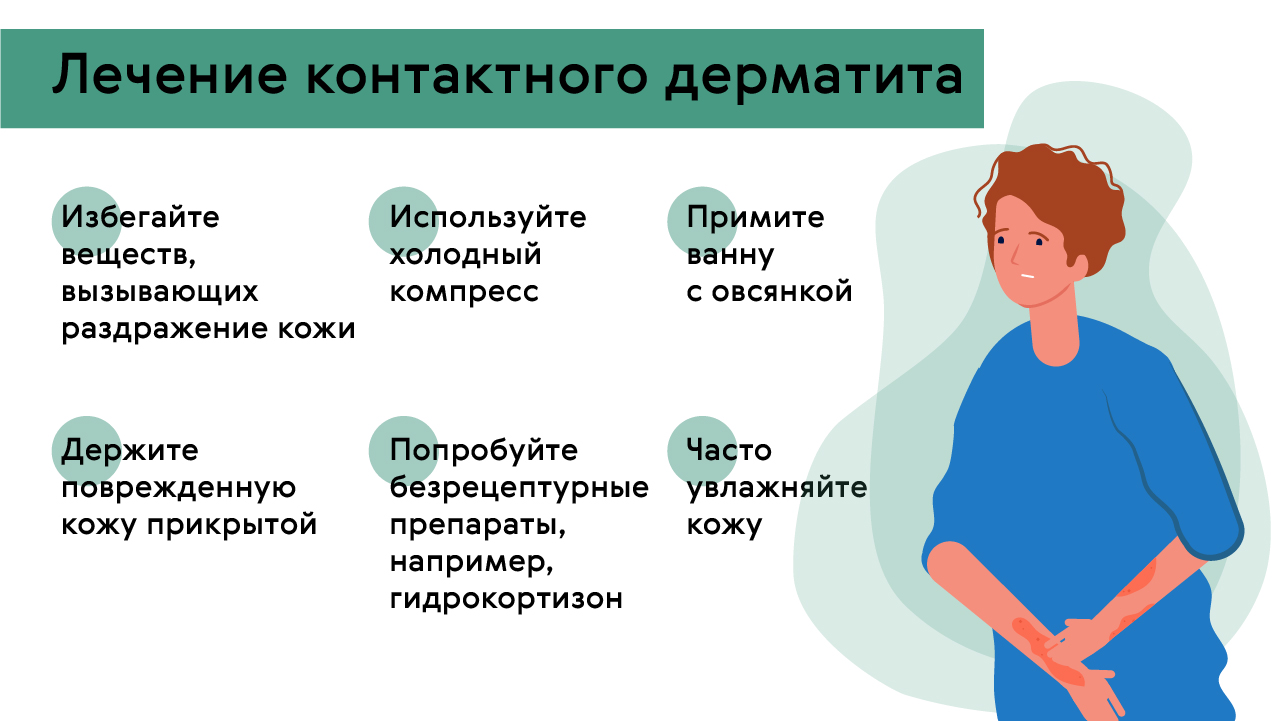 Рисунок 2. Памятка – как обычно контактный лечат дерматит. Источник: Medportal
Рисунок 2. Памятка – как обычно контактный лечат дерматит. Источник: Medportal
Профилактика дерматита
Профилактические меры во многом зависят от типа дерматита. Например, при атопическом дерматите высыпания и раздражения на коже нередко возникают из-за проблем с желудочно-кишечным трактом или эндокринной системой. В этом случае необходимо воздействовать на первопричину, то есть лечить основное заболевание.
При аллергическом дерматите следует выявить раздражитель и исключить контакты с ним. Нередко пациентам приходится отказываться от любимых блюд (чаще всего аллергические кожные реакции возникают на цитрусовые, шоколад, яйца и морепродукты), однако без этого не обойтись – даже самые дорогие лекарства не дадут ожидаемого эффекта, если не исключить аллерген из меню.
Мыться лучше всего в теплой воде (примерно 34 С), поскольку горячая вода вызывает микротравматизацию кожи. Важно избегать стрессов, а в период повышенных нервных нагрузок, можно узнать у врача, как принимать легкие седативные препараты.
Заключение
Несмотря на то, что клинические проявления дерматита во многом зависят от его разновидности, профилактика и лечение этого заболевания основываются в первую очередь на устранении контакта с раздражителем и коррекции образа жизни. В комплексе с правильно подобранной медикаментозной терапией такой подход значительно улучшает прогноз выздоровления.
Источник
Среди наиболее популярных мазей от прыщей, которые произведены на основе растительных элементов, следующие: стрептоцидовая, серная, салициловая, синтомициновая, а также ретиноевая, эритромициновая, Вишневского и ихтиоловая.
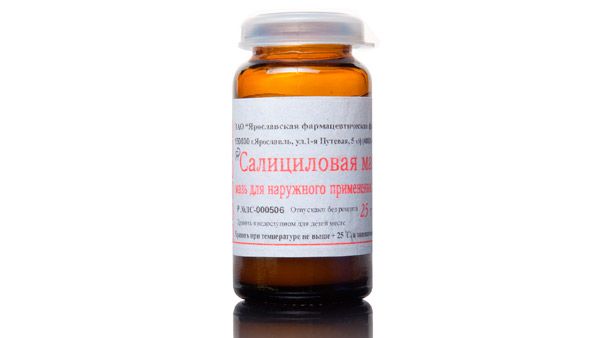
Салициловая мазь
Так как салициловая кислота является одним из основных действующих веществ многих лекарств, помогающих бороться с проблемной кожей, очевидно, что мазь на её основе будет весьма действенной. Её свойства позволяют ей подсушивать прыщи, что способствует их устранению. Наносить мазь нужно точечным способом, только на очаги воспаления, потому как в ином случае возможно пересушивание здоровых участков кожи. Ещё одним плюсом салициловой мази является то, что она имеет отбеливающие свойства, что позволяет ей убрать пятна, остающиеся после прыщей.
[13], [14], [15], [16], [17]
Мазь Вишневского
Мазь Вишневского является очень эффективной в устранении симптомов акне. Среди основных её компонентов – касторовое масло, деготь, а также ксероформ. Среди особенностей использования этого лекарства – при нанесении обязательно нужно использовать повязку. Даже если вы обрабатываете единичный маленький прыщ, после проведения процедуры следует закрыть его марлей, которая закрепляется пластырем. Также хорошо помогает и маска, которая делается посредством нанесения мази на стерильную повязку из марли, в которой предварительно проделаны отверстия для носа и глаз. Подобный способ применяют при наличии на лице множественных очагов воспаления – маску нужно держать несколько часов. Мазь помогает вытянуть из ранок гной и заживить небольшие повреждения. Если применять маску продолжительное время, можно уменьшить рубцы, оставшиеся после устранения прыщей.

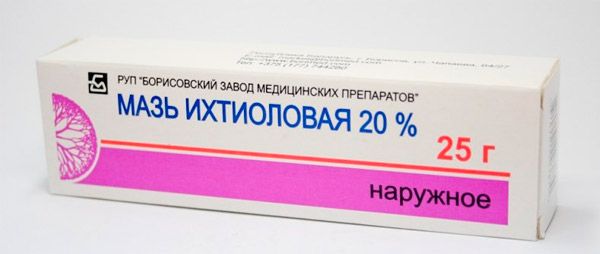
Ихтиоловая мазь
Лекарство имеет противовоспалительные свойства, поэтому способно эффективно бороться с гнойничками, провоцируя процесс их созревания. Основным предостережением перед использованием этой мази является то, что её нужно применять точечно, в малом количестве.
Гепариновая мазь
В процессе воздействия на кожу из гепариновой мази выделяется гепарин натрий, который устраняет воспаление, действует как местный анальгетик, а помимо этого оказывает антитромботическое воздействие.
Цинковая мазь
Мазь сделана на основе цинка, который помогает быстро и эффективно восстанавливать кожу. Среди основных свойств этого лекарства: антибактериальное и подсушивающее. Помимо этого, мазь позволяет снизить закупорку пор, так как уменьшает скорость продуцирования сальными железами подкожного жира. Заживляющий эффект мази позволяет убрать язвочки, раны и шрамы, которые могут остаться после устранения прыщей. Также мазь снижает возможность формирования рубцов – области покраснения становятся светлее. Сочетание вазелина и цинка способствует улучшению эластичности эпидермиса. Также уменьшается выраженность раздражения и воспаления.

Зинерит
Зинерит считается одним из лучших лекарств против прыщей. Для получения мази нужно перемешать растворитель и порошок, которые продаются в комплекте. Состав мази безопасен, но в нём содержится эритромицин – довольно мощный антибиотик. Благодаря цинку, который также есть в составе препарата, с лица устраняется жирный блеск.
Серная мазь
Основным компонентом мази является сера, которая обладает антибактериальными и обеззараживающими свойствами. После попадания на кожный покров она тут же начинает уничтожать паразиты, микробы и грибки. Помимо этого мазь регенерирует кожные покровы – заживляет повреждения, убирает ороговевший эпителий, а также смягчает кожу.

Все действующие вещества мази глубоко проникают под кожу. При этом человек может ощущать слабое жжение и зуд на обработанных участках кожи – это нормальная реакция.
Базирон
Базирон является обеззараживающей мазью, которая уничтожает бактерии, провоцирующие формирование прыщей. Среди свойств препарата: увлажняющее и кератолическое воздействие, стабилизация кровотока, очистка пор, а также так называемый эффект скраба.
Помимо этого мазь отшелушивает ороговевшие клетки, раскрывает поры и увлажняет кожный покров. Лекарство помогает стабилизировать функцию сальных желез, вследствие чего устраняются сальные пробки. Снижается жирность кожи, проходят отёки и покраснение.
Преимуществом этой мази является также то, что у бактерий нет к ней иммунитета. Достигается это благодаря пероксиду, который и оказывает на них такой эффект.
[18], [19], [20]
Мазь календулы
Мазь, которая изготовляется на основе трав календулы, бережно воздействует на кожный покров, убирает рубцы и пятна, которые остаются после прыщей. В ней также содержится вазелин, способствующий расширению пор, вследствие чего на коже не образуются комедоны. Вазелин препятствует проникновению влаги, защищает рану от негативных внешних факторов, а помимо этого восстанавливает ткани. При наличии глубоких воспалённых прыщей следует воспользоваться мазью календулы, так как именно она способна быстро купировать воспаление.

[21], [22]
Ретиноевая мазь
Постоянное использование ретиноевой мази позволяет уменьшить жирность кожи. Кроме этого, мазь обладает антибактериальными свойствами, из-за чего она часто используется как средство для устранения прыщей.

Мази от прыщей на лице с антибиотиком
Наиболее популярными мазями от прыщей с антибиотиком являются препараты локального воздействия, такие, как:
- Скинорен, который содержит нонандиовую кислоту, обладающую противомикробными свойствами. Наносить мазь нужно на сухую чистую кожу, осторожно втирая её в воспалённые участки. Следует помнить, что Скинорен может вызывать побочные реакции – шелушение, зуд или жжение.

- Дифферин, который хорошо справляется с угревой сыпью. Необходимо массирующими движениями втирать препарат в воспалённое место, лучше всего вечером, перед сном. Нужно отметить, что это лекарство запрещено в период беременности и лактации. В случае появления раздражения, применение мази нужно прекратить. Эффект от использования Дифферина станет заметен спустя 2-3 мес.
Тетрациклиновая мазь
Тетрациклиновая мазь содержит тетрациклин, который является антибиотиком, обладающим антибактериальными свойствами (уничтожает стрепто- и стафилококки). Благодаря этому мазь используют для устранения прыщей и угрей. Способ нанесения этого лекарства немного отличается от прочих – другими мазями нужно точечно обрабатывать только очаг воспаления, а вот тетрациклиновую следует тонким слоем наносить непосредственно на кожу (иногда даже полностью на всё лицо).

Левомеколь
Основными элементами мази Левомеколь являются левомицетин, а также метилурацил. Среди основных свойств этого лекарства: очистка кожи от гноя, заживление повреждённых тканей, устранение покраснений и выравнивание цвета кожи, уменьшение отёчностей, а также противовоспалительное воздействие.
Синтомициновая мазь
Синтомициновая мазь является универсальным обеззараживающим средством, которое эффективно устраняет воспаления, благодаря чему её часто используют для лечения прыщей различных локализаций. При этом очень важно соблюдать дозировку – перед каждым новым нанесением очищать кожный покров от предыдущего слоя мази. Наиболее эффективной будет точечная обработка прыщей.
Гормональные мази от прыщей на лице
Наиболее популярными и эффективными гормональнами мазями от прыщей на лице считаются Тридерм и Синафлан. Эти мази нельзя применять длительное время из-за развития местной атрофии кожи. Мази, благодаря сложному составу (антибиотик + кортикостероид) позволяют снять воспаление, подсушить кожу, а также оказывают антибактериальное воздействие. Но у них есть также и недостатки – обычно они отрицательно влияют на функционирование внутренних органов, а кроме этого нарушают процесс метаболизма. Из-за этого данные препараты, как и прочие гормональные мази, рекомендуется применять только с назначения врача.
Мази от пятен на лице после прыщей
Чтобы устранить пятна, остающиеся от прыщей после их устранения, рекомендуется применять мази, изготовляемые на основе нонандиовой, салициловой, гидроксиэтановой кислоты. Среди них:
Цинковая, салициловая, ихтиоловая, а также синтомициновая мази. Наносить их следует на участки воспаления на 1 ч, после чего смывать водой. Пятна при этом исчезают примерно спустя 1 нед.;
Очень эффективной является мазь из бадяги, которая готовится следующим способом – перемешать 1 ст.л. этого порошка, а также 3-5 капл. перекиси водорода (3%). Получившуюся мазь наносят на прыщи и оставляют на 15 мин, после чего смывают. Пока мазь действует, ощущается жжение, а после процедуры кожа может покраснеть, поэтому лучше осуществлять обработку на ночь. Благодаря лекарству усиливается интенсивность кровотока в месте воспаления, а помимо этого отшелушивается кожа.
Мази от внутренних (подкожных) прыщей на лице
Наиболее эффективно против подкожных прыщей действуют следующие мази:
- Клиндовит, а также Далацин (антибиотики с бактерицидными и бактериостатическими свойствами);
- Левомеколь – мазь с противовоспалительными, заживляющими и антибактериальными свойствами;
- Ихтиоловая, цинковая и мазь Вишневского – противовоспалительные антисептические средства, которые устраняют боль, а также быстро очищают кожный покров от гноя.
Свойства мазей от прыщей на лице рассматриваются на примере ретиноевой мази.
Источник
