Заживающий эндоцервикоз с хроническим воспалением
Эндоцервикоз шейки матки представляет собой нарушение расположения эпителия канала шейки матки. Состояние характеризуется замещением плоской слизистой на цилиндрическую. Данную патологию еще называют эктопия или псевдоэрозия – перемещение клеток, которые выстилают цервикальный канал.
При диагностике гинеколог видит ярко-красный участок, который кровоточит при прикосновениях. Заболевание может развиваться по разным причинам и диагностируется чаще всего у женщин 25-35 лет, но может наблюдаться в период постменопаузы. В статье рассмотрим симптомы, лечение, виды патологии, и как ее избежать.
Что такое эндоцервикоз шейки матки
Предшественником заболевания является истинная эрозия, которая возникает на фоне воспаления шейки матки. В развитии эндоцервикоза также играют роль гормональные нарушения, а в некоторых случаях патология является врожденной. В гинекологии считается, что болезнь развивается на фоне избытка эстрогена – женского полового гормона.
Гормональный дисбаланс вызывает перемещение границы между клетками канала шейки и плоского эпителия. Цилиндрический эпителий постепенно замещает слизистую влагалища, из-за чего снижается защита матки от различной инфекции, появляются проблемы с оплодотворением, увеличивается риск возникновения дисплазии и рака.
Врожденная форма вызвана ненормальной гормональной функцией яичников. Обычно она не нуждается в лечении, но при присоединении инфекции, воспаления или сопутствующих патологий может потребоваться терапия. Врачи разделяют несколько видов патологии, рассмотрим их подробнее.
Формы заболевания
Эндоцервикоз – общий диагноз, который ставится при первичном осмотре. Прежде чем назначить лечение доктор отправляет пациентку на дополнительное исследование, чтобы определить форму патологии. Она зависит от клеточного изменения и динамики развития. По гистологической принадлежности разделяют:
- Железисто-кистозный эндоцервикоз – для этой формы характерно «превращение» эрозированных желез в кисты.
- Железистый – когда из клеток цилиндрического эпителия возникают эрозированные железы.
- Поверхностно расположенный – тип характеризуется расположением цилиндрических клеток на ровной поверхности слизистой оболочки.
- Папиллярный – в пораженной области появляются папулезные сосочки.
В зависимости от динамики патология бывает нескольких видов:
- Стационарный эндоцервикоз – наиболее безопасная форма, при которой замещение тканей наблюдается в верхней части слизистой влагалища, и больше нигде. При этом измененная область не прогрессирует, то есть не уменьшается, и не увеличивается;
- Прогрессирующий эндоцервикоз – можно наблюдать более выраженное увеличение цилиндрического покрова, он находится в нетипичном месте. При пролиферации наблюдаются железистые разрастания и множественные кисты. Такая форма нередко вызывает предраковое состояние, поэтому требует обязательного наблюдения. Пролиферирующий эндоцервикоз подразумевает рост новых желез во влагалищной части шейки;
- Заживающий эндоцервикоз – пораженные участки покрываются нормальным, многослойным эпителием. Эпидермизирующийся эндоцервикоз возникает по 2 причинам: размножение плоского эпителия под цилиндрическим с нарастанием нормальной ткани на эктопию или врастание многослойного эпителия в железистые ткани. Эпидермизирующийся участок не нуждается в лечении;
- Осложненный – развивается на фоне воспаления или же цервицита и вагинита. Этот вид патологии тяжело протекает и лечится;
- Хронический эндоцервикоз – появляется вследствие отсутствия лечения или при провоцирующих факторах. Длительное течение патологии приводит к отеку слизистой, присоединению инфекции и нагноению пораженных участков.
Определение вида дает четкое понимание о причинах болезни, помогает доктору оценить риски, подобрать правильную терапию и метод лечения.
Что представляет из себя хроническая форма
Хронический цервикоз обычно протекает бессимптомно, только иногда женщина может заметить необычные выделения, жжение, зуд, примеси крови после полового контакта. Форма возникает на фоне невылеченной эрозии и сопутствующих гинекологических патологий. Хроническое течение опасно тем, что при наличии в организме пациентки вируса папилломы человека, вскоре возникает дисплазия, а далее рак. Лечение патологии комплексное, женщина проходит медикаментозную и малоинвазивную терапию.
При хроническом эндоцервикозе очень важно постоянно вести наблюдение, так как именно эта форма чаще всего вызывает атипию и онкологию. Женщина обязательно должна следить за своим интимным здоровьем, избегать случайных половых связей и абортов, вовремя лечить гинекологические заболевания, чтобы избежать осложнений. Любые негативные факторы могут повлиять на течение патологии и вызвать прогрессию, неприятную своими последствиями.
Причины возникновения
Причин развития эндоцервикоза множество, их разделяют на приобретенные и врожденные. Наследственная форма чаще всего вызвана неправильным генетическим развитием эпителия, когда он замещается цилиндрическим и плоским. Врожденная патология возникает вследствие полового созревания, перестройки организма женщины при беременности или гормональным дисбалансом.
Такое состояние считается физиологическим и не вызывает подозрений. Обычно врожденный эндоцервикоз проходит самостоятельно без какого-либо лечения. Приобретенная форма развивается по таким причинам:
- Аборты, гормональные расстройства, сложные роды с разрывами.
- Воспаление, появившееся на фоне грибкового, вирусного или инфекционного поражения шейки матки.
- Травма шейки, которую можно нанести внутриматочной спиралью, спринцеванием, применением химической контрацепции без согласования с врачом.
Помимо этого, возникновению заболевания способствует низкий иммунитет, заражение стафилококковым ВПЧ (вирус папилломы человека) или кишечной палочкой. Чтобы установить точную причину патологии недостаточно одного осмотра. Перед постановкой диагноза доктор тщательно исследует женщину, изучает историю болезни, опрашивает.
Симптомы
Первые симптомы эндоцервикоза схожи с эрозией. Простая, стационарная форма нередко протекает бессимптомно. В самом начале женщина чувствует боль внизу живота, она может быть жгучая или тянущая. Дискомфорт обостряется при половом акте или во время него. Помимо этого, появляется кровяная или гнойная слизистая секреция, обычно в большом количестве.
Если патология вызвана гормональными нарушениями или же дисбаланс спровоцирован заболеванием, возникают такие признаки эндоцервикоза:
- Постоянная усталость, апатия, слабость, депрессия;
- Резкий набор веса;
- Постоянные перепады настроения.
В некоторых случаях наблюдается зуд внешних половых органов и обильные белые выделения при эндоцервикозе, иногда с неприятным запахом.
Диагностика
После того как общий диагноз эндоцервикоз поставлен, необходимо определить вид и форму патологии. Для этого гинеколог назначает такие дополнительные исследования:
- Биопсия пораженных клеток – применяется для исключения злокачественного течения.
- УЗИ полости матки для того, чтобы убедится в отсутствии воспаления.
- Мазок – необходим для обнаружения инфекции и оценки микрофлоры влагалища.
- Кольпоскопия – с помощью кольпоскопа изучается поврежденная область под увеличением в 30-40 раз. Исследование помогает оценить структуру шейки и область распространения изменений.
- Анализ на вирус папилломы человека.
- Анализ крови для определения уровня женских гормонов.
Каждая женщина должна помнить, что ежегодно необходимо посещать гинеколога и несколько раз в год сдавать мазок.
Как лечить
Адекватное лечение эндоцервикоза должно включать в себя устранение воспаления, стимуляцию иммунитета, удаление поврежденного эпителиального слоя. На начальных стадиях врач может назначить медикаментозную терапию, которая включает прием противовоспалительных, противовирусных препаратов и антибиотиков. Помимо этого применяются средства для повышения иммунитета, и в некоторых ситуациях – гормональные препараты. Довольно эффективными считаются свечи на основе трав, имеющие заживляющее действие. Их назначают после проведения операции.
Если же патогенный процесс активен и эпителий быстро разрастается, показано удаление пораженных участков современными методами. Сегодня их несколько, наиболее популярные будут приведены ниже:
- Диатермокоагуляция – прижигание электрическим током считается самым дешевым и доступным методом. Способ не рекомендован нерожавшим девушкам, которые планируют зачатие. Во время процедуры женщина может ощущать боль и неприятный запах. К недостаткам относится потеря эластичности матки, возникновение рубцов;
- Криотерапия – замораживание считается надежным методом. Процедура производится с помощью жидкого азота, который сильно обмораживает пораженные клетки, из-за чего они погибают. После «прижигания» не остается глубоких шрамов и рубцов, метод практически безболезненный, но эффективный;
- Радиоволновая терапия – клетки разрушаются радиоволнами и испаряются. Во время удаления женщина не чувствует боли, метод бесконтактный. Использование радиоволн безопасно для молодых, нерожавших девушек;
- Лазерная деструкция – для современной медицины этот метод самый безопасный и эффективный. Лазер иссекает все патогенные пучки, исключая спайки, рубцы и рецидивы;
- Химическая коагуляция – этим способом можно лечить только маленькую область поражения. Метод малотравматичный, так как в процессе используются специальные кислоты, которые выжигают патогенный эпителий, не задевая здоровые ткани.
Главная задача доктора – ликвидировать разросшиеся ткани, чтобы на их месте появился нормальный эпителий, типичный для шейки матки. Вылечить эндоцервикоз можно, основное правило – своевременное обращение в поликлинику и беспрекословное следование рекомендациям врача.
Народные средства
Лечение народными средствами возможно только во вспомогательных целях и при врожденных или хронических стадиях. Отвары и травы не могут полностью излечить болезнь, но помогут уменьшить неприятные симптомы. Рецептов против эндоцервикоза много, очень часто используется мед для изготовления тампонов.
Нужно взять 1 ч.л меда, положить на марлю, сложить ее в 3 слоя, скрутить в тампон и ввести во влагалище. Также, вместо меда можно взять тыкву, то есть ее мякоть. Тампоны вставляются на ночь, 4 раза в неделю. Лечение длится до полного выздоровления.
Часто используется календула. Она полезна для мочеполовой системы и хорошо убирает симптоматику.
Рецепт приготовления настоя из календулы для спринцевания:
- Возьмите 1 стакан (100 г) цветков растения.
- Залейте 0,5 л спирта или водки.
- Настаивайте каждый день на солнце в течение 2 недель.
- Процедите, налейте в бутылку.
Каждое утро разводите 1 ч.л полученного раствора в 200 г кипяченой, но не горячей воды. Спринцевание проводится ежедневно в течение 21 дня.
Не менее эффективно лечение соком алоэ. Для приготовления жидкости возьмите 3 ч.л свежевыжатого сока растения, пятую часть ложки касторового масла и 1,5 ложки меда. Ингредиенты хорошо смешиваются, после чего получившуюся массу используют для пропитки тампонов. Курс терапии – 15 дней.
Важно учитывать, что самолечение не всегда актуально. Перед этим нужно обсудить со специалистом, какие народные методы полезны именно в вашем случае.
Цервикоз и полип – одно и то же?
Полип – доброкачественное образование, которое образуется из эпителия шейки и растет в ее просвет. Эндоцервикоз – прорастание эпителия цервикального канала во влагалище. Цервикоз и полипы – не одно и то же, но эти заболевания тесно связаны между собой и зачастую протекают вместе. Они сопровождаются похожими симптомами, но иногда вообще не дают о себе знать.
Полипы развиваются на фоне гормонального расстройства, различных травм матки, эрозии и т.д. В качестве лечения показано удаление нароста, так как обычные медикаментозные препараты малоэффективны. Они используются только при сопутствующих воспалениях и инфекционном заражении.
О наличии полипов и эндоцервикоза говорят похожие симптомы – появление обильных выделений белого цвета, кровяная секреция после секса, тянущие боли внизу живота. Определить полипы можно с помощью УЗИ, кольпоскопии и цервикоскопии. Как и эндоцервикоз, полип иногда перерождается в рак, но перед этим нарост проходит несколько стадий развития – гиперплазия, метаплазия, дисплазия, онкология.
Последствия
Чаще всего, эндоцервикоз шейки матки опасен только в тех случаях, когда патология вызвана вирусными инфекциями или не лечилась должным образом. К самым опасным последствиям относится:
- Онкологическое перерождение клеток цервикального канала;
- Бесплодие;
- Высокие риски разрыва шейки при родах.
Если вовремя выявить болезнь, грамотно пролечить ее и соблюдать рекомендации врача, негативных последствий можно избежать.
Важно понимать, что заболевание считается предраковым состоянием, поэтому лечение проводится в обязательном порядке.
Цервикоз при беременности
Забеременеть при цервикозе можно, только если заболевание на ранних стадиях или имеет врожденную форму. Часто патология вызывает самопроизвольные выкидыши на ранних сроках, поэтому беременность лучше планировать после благополучного лечения.
Помимо этого, заболевание увеличивает риски разрыва тканей шейки матки при родовой деятельности, а на фоне этого развиваются неприятные осложнения в виде инфицирования, неправильного зарастания тканей и т.д.
Источник
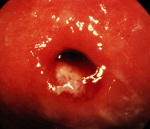
Хронический эндоцервицит — это инфекционное воспалительное заболевание слизистой цервикального канала, длящееся от двух месяцев и более. Отличается скудной клинической симптоматикой: увеличением количества слизистых влагалищных выделений с появлением в них примеси гноя и тянущими болями внизу живота. Для диагностики эндоцервицита применяют осмотр в зеркалах, расширенную кольпоскопию, трансвагинальное УЗИ, лабораторные исследования. При лечении назначают этиотропные противомикробные средства, эубиотики, иммунокорректоры, физиотерапию. По показаниям проводят малоинвазивные хирургические вмешательства, трахелопластику и радиоконизацию.
Общие сведения
Хронические цервициты — одни из самых частых гинекологических заболеваний. Из-за бессимптомного течения их истинную распространенность установить крайне сложно. Обычно воспаление эндоцервикса выявляют при плановых профосмотрах или при обращении по поводу других болезней репродуктивной сферы.
Наиболее подвержены заболеванию женщины детородного возраста (до 70% пациенток с установленным диагнозом), несколько реже цервицит встречается в перименопаузе и в исключительных случаях — у девочек до наступления менархе. Важность своевременной диагностики и лечения хронической воспалительной болезни шейки матки обусловлена повышенным риском распространения воспаления на матку с придатками и злокачественного перерождения пораженного эндоцервикса.
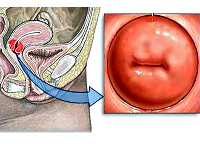
Хронический эндоцервицит
Причины
Заболевание развивается на фоне недолеченного или недиагностированного острого воспалительного процесса и вызывается различными микроорганизмами или их ассоциациями. Воспаление в эндоцервиксе возникает при участии следующих инфекционных агентов:
- Возбудители ИППП. По результатам исследований, хронический воспалительный процесс в цервикальном канале у половины пациенток вызван возбудителями хламидиоза. Причиной болезни также могут быть вирусы простого герпеса, папилломы человека (ВПЧ), гонококки, уреаплазмы, микоплазмы, бледные спирохеты.
- Условно-патогенная флора. Неспецифическое воспаление чаще возникает при патологической активации грамотрицательных аэробов (энтерококков, эшерихий, клебсиелл, протея) и неклостридильных анаэробов (бактероидов и пептококков). Из очага инфекции также высеивают стафилококков, стрептококков, клостридий, гарднерелл.
Факторы риска
Важную роль в переходе заболевания из острой в хроническую фазу играют предрасполагающие факторы. Хронизацию процесса провоцирует:
- ослабление иммунитета при длительных физических нагрузках, стрессах, переохлаждениях, различных заболеваниях и приеме иммуносупрессоров;
- гипоэстрогенемия;
- травмы шейки матки при инвазивных процедурах;
- постоянное раздражение внутриматочной спиралью, контрацептивными колпачками и диафрагмами; химическими агентами (кислыми растворами для спринцевания, спермицидами, некачественным латексом).
Группу риска составляют женщины с опущением шейки матки и влагалища, а также пациентки, ведущие беспорядочную сексуальную жизнь без барьерной контрацепции.
Патогенез
При хроническом течении эндоцервицита в очаге инфекции постоянно поддерживается вялотекущее воспаление, проникающее в парабазальный и базальный слой эпителия. При этом непосредственная повреждающая роль микроорганизмов уменьшается, а ведущими становятся снижение местного иммунитета и метапластические процессы. Это приводит к развитию сложной сосудисто-мезенхимальной реакции, замещению части цилиндрического эпителия плоским, инфильтрации и уплотнению мышечной и соединительной ткани.
Секреторная активность эпителиальных клеток остается повышенной, что при перекрытии устьев цервикальных желез способствует формированию наботовых кист. Отмечается ускоренное обновление эпителиоцитов с замедлением их дифференцировки, прогрессивным снижением апоптоза и нарастанием атипии. У некоторых пациенток процесс носит рецидивирующий характер с периодическим обострением.
Классификация
Формы хронического эндоцервицита являются такими же, как и при остром воспалительном процессе. Основными критериями классификации являются:
- Тип инфекционного агента. Воспалительный процесс может быть специфическим, возникшим в результате заражения ИППП, и неспецифическим, вызванным естественной микрофлорой при ее патологической активации.
- Распространенность воспаления. При очаговом (макулезном) эндоцервиците поражаются отдельные участки эндоцервикса, при диффузном — в процесс вовлекается весь эпителий. Хронический эндоцервицит обычно является диффузным.
Симптомы хронического эндоцервицита
Клиническая картина заболевания отличается крайне скудной симптоматикой. В большинстве случаев хронически протекающий эндоцервицит становится случайной находкой при плановом или внеплановом гинекологическом обследовании. Обычно пациентки отмечают незначительное увеличение объема влагалищных выделений и изменение их характера. Бели становятся мутными, густыми, иногда они имеют неприятный запах или в них появляются прожилки крови.
При обострении воспаления женщину могут беспокоить тупые, тянущие, ноющие боли в нижней части живота, зуд и жжение в области наружных половых органов. Иногда единственным признаком длительно существующего воспаления в шеечном канале становится бесплодие или привычный выкидыш.
Осложнения
Из-за снижения защитных свойств слизистой пробки и наличия постоянного очага воспаления повышается риск развития эндометрита, сальпингита, аднексита с отдаленными последствиями в виде бесплодия и невынашивания беременности. В двух третях случаев хронический эндоцервицит сопровождается эктопией шейки матки. По мнению специалистов в сфере гинекологии, при этом заболевании существенно возрастает вероятность малигнизации тканей. Воспаление эндоцервикса играет роль в развитии акушерской патологии с внутриутробным инфицированием плода и его оболочек, преждевременным излитием околоплодных вод, послеродовыми гнойно-септическими осложнениями.
Диагностика
Из-за неспецифичности симптоматики при постановке диагноза основное значение имеют данные физикальных, инструментальных и лабораторных исследований. Пациентке с подозрением на хронический эндоцервицит проводится:
- Осмотр на кресле. При исследовании в зеркалах наружный зев цервикального канала гиперемирован, шейка матки отечна. Могут выявляться участки повышенной кровоточивости, слизистые и гнойно-слизистые выделения.
- Расширенная кольпоскопия. Сосуды эпителиального слоя шейки матки расширены, выявляются очаги с сосудистыми петлями. Слизистая оболочка выглядит отечной. Могут определяться другие патологические процессы (псевдоэрозия, эрозия и др.).
- Лабораторные исследования. Для определения возбудителя заболевания проводят микроскопию и посев мазка (с антибиотикограммой), ПЦР-диагностику, специальные серологические методы (РИФ, ИФА).
- Цитология мазка из цервикального канала. Позволяет оценить степень вовлеченности в воспаление клеток эндоцервикса. Анализ эффективен для раннего выявления дистрофических, диспластических процессов, атипии и возможного озлокачествления.
- УЗИ шейки матки. Шейка матки увеличена в размерах, утолщена. В ее структуре присутствуют гипоэхогенные включения (наботовы кисты). Метод позволяет исключить или своевременно выявить сочетанный рак шейки матки.
Дифференциальная диагностика производится с эктопией и раком шейки матки, туберкулезным поражением. В сложных случаях назначают консультации онкогинеколога, фтизиатра.
Лечение хронического эндоцервицита
Медикаментозная терапия
При подтвержденном диагнозе хронического воспаления эндоцервикса рекомендован комплексный этиопатогенетический подход. Предпочтительна консервативная терапия, основными задачами которой являются:
- Ликвидация очага инфекции. С учетом чувствительности возбудителя заболевания назначают антибиотики, противогрибковые, противотрихомонадные, противохламидийные и другие средства. Обычно пероральный прием препаратов и их парентеральное введение дополняют местным воздействием (вагинальными свечами и т. п.).
- Восстановление влагалищного биоценоза. Вследствие хронического воспаления и использования антимикробных средств в вагине нарушается нормальный баланс микроорганизмов. Своевременное назначение эубиотических препаратов позволяет предупредить рецидивы эндоцервицита и активацию условно-патогенной флоры.
- Иммуннокоригирующая терапия. Поскольку фоном для развития заболевания часто становится иммунодефицит, пациенткам показаны витамино-минеральные комплексы и стимуляторы иммунитета. Их применение позволяет повысить общую и местную сопротивляемость инфекционным агентам, а также нормализовать иммунный ответ.
Физиотерапия
При лечении хронического эндоцервицита эффективно сочетание медикаментозной и физиотерапии. Физиотерапевтические методики усиливают противовоспалительный эффект антибактериальных средств и ускоряют процессы репарации. Пациенткам назначают:
- низкочастотную и высокочастотную магнитотерапию;
- электрофорез магния в маточной зоне;
- диадинамические токи;
- ДМВ;
- вагинальную лазеротерапию;
- дарсонвализацию через влагалищный электрод;
- грязевые тампоны.
Хирургическое лечение
В некоторых случаях консервативное лечение эндоцервицита дополняют хирургическими методами. При обнаружении большого количества наботовых кист, в которых может персистировать возбудитель, выполняют диатермопунктуру. При упорном течении показаны криодеструкция, лазерная вапоризация, радиокоагуляция. Если хроническое воспаление сочетается с деформацией шейки, дисплазией эпителия или элонгацией, возможно проведение радиоконизации и трахелопластики.
Прогноз и профилактика
Несмотря на необходимость длительного лечения, прогноз при хроническом эндоцервиците благоприятный. Рецидив заболевания возможен только при стойком снижении иммунитета и наличии воспаления в других отделах женской половой сферы. Для профилактики рекомендованы своевременное адекватное лечение острого эндоцервицита, регулярные осмотры у гинеколога, упорядоченная сексуальная жизнь, барьерные методы контрацепции (особенно при частой смене половых партнеров). Целями вторичной профилактики является предупреждение осложнений заболевания, в первую очередь — развития злокачественных неоплазий и бесплодия.
Источник
