Желчный воспаление беременность лечение

На боли в животе жалуются многие будущие мамы, и нередко связаны они с отклонениями в работе желчного пузыря. Смещение органов брюшной полости из-за роста матки и другие физиологические изменения способствуют застоям желчи и желчным коликам, которые приносят женщинам не только дискомфорт, но и могут в дальнейшем стать причиной развития серьезных хронических заболеваний пищеварительного тракта. В этой статье вы узнаете о воспалении и камнях в желчном пузыре при беременности.
Как беременность сказывается на работе желчного пузыря?
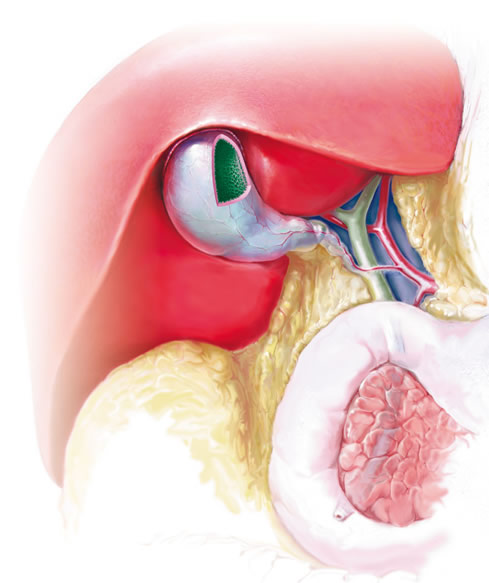 Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Желчный пузырь расположен под печенью и представляет собой мешочек с мышечными стенками размером с небольшое куриное яйцо. Его основная функция — хранение желчи — особого вещества, состоящего из солей желчных кислот, воды и холестерина, помогающего нашему организму перерабатывать жиры, а также усиливать всасывание в кишечнике белков и углеводов. Как только пища из желудка попадает в двенадцатиперстную кишку, желчь начинает порциями выбрасываться в нее по тонким желчевыводящим протокам. Если кишечник пуст, то эти канальца закрываются, и желчь хранится в желчном пузыре до следующего приема пищи.
Как правило, для беременных из-за расслабляющего действия гормона прогестерона характерно замедление оттока желчи и, как следствие, неполное опорожнение желчного пузыря. Кроме прогестерона, способствовать этому может растущая матка (особенно на поздних сроках беременности), лишний вес, инфекционные заболевания и сахарный диабет. Все это вызывает застой желчи и возникновение хронического воспаления стенок желчного пузыря (холецистита), а также повышает риск развития желчнокаменной болезни. При этом образование камней может происходить совершенно бессимптомно.
Также причиной проблем с желчным пузырем во время беременности могут стать и нарушения его работы, которые были выявлены ранее. Они могут способствовать развитию токсикоза беременных с тошнотой и рвотой, нередко продолжающегося до 28-29 недель.
Какими симптомами сопровождаются нарушения работы желчного пузыря?
Обычно женщин с хроническим холециститом беспокоит чувство тяжести, а также острые или тупые боли в правом подреберье. Иногда такие боли появляются в левом подреберье или подложечной области и могут отдавать под правое плечо, ключицу или лопатку. Болезненные ощущения в большинстве случаев сопровождаются отрыжкой, изжогой, тошнотой, рвотой, вздутием живота, чувством горечи, иногда — ознобом, усиленным потоотделением или повышением температуры тела.
Все эти симптомы являются признаками желчной колики, возникающей из-за закупорки желчных путей. Такие боли появляются в течение пары часов после приема жирной пищи или других погрешностей в диете, из-за интенсивного шевеления малыша и даже отрицательных эмоций и, как правило, продолжаются от пары минут до нескольких часов.
Диагностика и лечение болезней желчного пузыря при беременности
Если у вас регулярно возникают симптомы заболеваний желчного пузыря, следует рассказать об этом своему врачу и пройти ультразвуковое исследование. Кроме того, для точной постановки диагноза врач может назначить вам лабораторные анализы крови и мочи на определение уровня билирубина, а также выявление активности в крови фермента аминотрансферазы.
Основными принципами лечения проблем с желчным пузырем во время беременности являются:
- диетотерапия
Она заключается в приеме пищи с оптимальным для каждого срока беременности соотношением белков, углеводов и жиров. При этом из рациона полностью исключаются маринады, жареные, острые и копченые продукты, пряности, а основной упор делается на употребление яиц, творога, сметаны, сливок, бульонов и супов из рыбы и мяса. Питаться рекомендуется дробно – 5-6 раз в день небольшими порциями, а между приемами пищи необходимо пить по стакану минеральной воды (исключение — третий триместр беременности).
- прием лекарственных средств
Во время приступов до посещения врача можно выпить но-шпу или поставить свечу папаверина. Однако если боль усиливается и появляются другие тревожные симптомы, то необходимо срочно отправиться к врачу. Практически всем будущим мамам с хроническим холециститом (кроме тех, кто страдает желчнокаменной болезнью) рекомендован прием желчегонных средств (лучше всего растительного происхождения). Их необходимо принимать короткими курсами один раз в 2-3 месяца: так беременность будет протекать благополучно.
- оперативные вмешательства
 Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Хирургические вмешательства могут быть назначены только в исключительных случаях — для удаления камней или желчного пузыря целиком и только в экстренных ситуациях, несущих угрозу жизни матери.
Сами по себе заболевания желчного пузыря и приступы колик не вредят растущему в животике малышу. Однако если тошнота и рвота продолжается несколько месяцев, плод может недополучать питательные вещества из крови матери. Поэтому при появлении болей в животе, обязательно сообщите об этом своему врачу, наблюдающему за вашей беременностью. А женщины, желчный пузырь которых был удален до беременности, в течение девяти месяцев должны регулярно посещать не только гинеколога, но и терапевта.
Кроме того, всем будущим мамам, имеющим проблемы с желчным пузырем во время беременности, следует наблюдать за изменением его состояния и после родов: это позволит своевременно предотвратить появление возможных осложнений.
Источник

Наша пищеварительная система имеет налаженный механизм. Иногда некоторые детали выходят из строя. И это приводит к серьёзным последствиям. Одним из них является холецистит.
Заболевание протекает в виде воспалительного процесса в желчном пузыре, который приводит к изменениям биохимических и физических свойств желчи. А это отрицательно сказывается на здоровье человека, особенно беременной женщины.
Болезнь у будущих мам чаще всего проявляется по причине гормонального сбоя. Но существуют другие варианты. По статистике, недуг чаще возникает на позднем сроке беременности.
Он может привести к тяжёлым осложнениям, которые скажутся как на здоровье матери, так и ребёнка. В группу риска входят женщины, ранее перенесшие это заболевание, или у которых оно перешло в хроническую форму. Такая ситуация может омрачить радостное время ожидания малыша.
Код по МКБ-10
Каждое заболевание имеет свой специальный код по МКБ-10. Это значит Международная классификация болезней десятого пересмотра. Коды МКБ используются и в отечественной медицине. Они указываются в больничных листах. Воспаление желчного пузыря имеет код К81.
К кому обратиться
Самолечение – плохой помощник, который может только навредить. Очень важно вовремя попасть к нужному врачу. Проблемами с желчным пузырём занимается врач-гастроэнтеролог. В запущенных случаях, возможно, понадобится встреча с хирургом. Хотя, для женщины в положении, такой исход крайне нежелателен.
Патогенез
Патогенез – процесс зарождения и развития болезни. Причиной холецистита чаще всего становятся гормональные сбои, способствующие изменению состава желчи, инфекция.
В желчный пузырь вредоносные бактерии способны попадать разными способами:
| Восходящий (энтерогенный) путь | Проникновение происходит из кишечника. |
| Гематогенный путь | Инфекция попадает по печёночной артерии, вследствие поражения носоглотки или ротоглотки. |
| Лимфогенный путь | Болезнь приходит от соседних органов (при пневмонии, аппендиците). |
Также холецистит возникает из-за неправильной работы моторной функции желчного пузыря в совокупности с дисхолией. Это даёт начало асептическому воспалению слизистой оболочки, после чего инфекция набирает обороты.
У беременных это может произойти из-за смещения органов печени и желчного пузыря, в результате сильного увеличения матки. Желчь не может пройти через желчевыводящие пути, образуется застой.
Причины возникновения холецистита у беременных

Причин холецистита во время беременности достаточно много. Среди них можно выделить основные:
- Изменения гормонального фона. Гормоны воздействуют на органы и могут расслаблять тонус гладкомышечных волокон. Это оказывает негативное влияние на желчный пузырь.
- Малоподвижный образ жизни.
- Травмы желчного пузыря.
- Хронический холецистит. Если до беременности женщина перенесла это заболевание, то не исключены рецидивы.
- Неправильный режим питания.
- Желчнокаменная болезнь. Тонус желчного уменьшается, что ведёт к появлению воспалений.
- Врождённый порок желчного пузыря. До зачатия никак себя не проявляет. Даёт о себе знать только во время беременности.
- Аллергические реакции.
Все эти факторы нужно учитывать, особенно в период вынашивания ребёнка.
Признаки и формы холецистита

Во время беременности женщина должна очень бережно относиться к здоровью и внимательно прислушиваться к своему телу. Так на что же стоит обратить внимание?
Заболевание имеет две формы течения: острая (случается один раз и при правильном лечении не повторяется) и хроническая (многократное проявление болезни). Также современная медицина выделяет калькулёзный (при наличии камней в желчном пузыре) и некалькулёзный (бескаменный) холецистит.
Острая форма проявляется внезапно и имеет следующие симптомы:
- сильная боль под правым ребром, имеющая приступообразный характер;
- болевой синдром, который отдаёт с правой стороны в лопатку или плечо;
- повышенная температура и проявления лихорадки;
- рвота и тошнота, с примесью желчи;
- желтуха и ощущение зуда кожи. Эти симптомы возникают при поражении желчевыводящих протоков.
Хроническая форма заболевания характеризуется приступами, которые возникают периодически. В это время самочувствие женщины сильно ухудшается и имеет следующие симптомы:
- умеренная боль с правой стороны под ребром;
- горьковатый привкус во рту;
- отрыжка с горечью;
- возможное повышение температуры тела;
- ощущение тяжести после еды;
- тошнота.
Иногда у беременных женщин хронический холецистит может протекать без видимых признаков. Часто они списывают болевые ощущения под правым ребром на активность малыша.
Диагностика заболевания

Диагноз холецистит вправе поставить только врач гастроэнтеролог. Как правило, этому предшествует ряд необходимых исследований:
- Клинический анализ крови укажет на уровень лейкоцитов и СОЭ. При воспалительном процессе в желчном пузыре их количество значительно увеличивается.
- Биохимический анализ покажет уровень холестерина и билирубина в крови. Как правило, при данном заболевании он повышается. К тому же печёночные ферменты проявляют активность.
- УЗИ брюшной полости помогает выявить деформацию органа, а также наличие конкрементов в его полости.
- Рентгенография и изотопное исследование.
Только грамотно проведённые исследования укажут на заболевание.
Дифференциальная диагностика
Важно дифференцировать холецистит с другими болезнями. К ним относятся панкреатит, пиелонефрит, гастродуоденит, прободная язва желудка и двенадцатиперстной кишки, мочекаменная болезнь, а также пневмония. Исследования помогают исключить заболевания с симптомами, схожими с холециститом, и поставить точный диагноз.
Пройдите тест на риск развития желчнокаменной болезни!
Обострение болезни
Обострение заболевания сопровождается неприятными и болезненными симптомами. Поэтому, чем быстрее женщина обратится к врачу, тем быстрее он назначит лечение, с минимальным риском для малыша. Во время обострения необходимо не только принимать прописанные лекарства, но и соблюдать постельный режим, придерживаться диеты.
Осложнения и последствия для плода
Любое заболевание, если его не лечить, имеет свои осложнения и последствия. И холецистит не исключение. Он способен вызвать пилефлебит и перитонит.
Сильные боли могут спровоцировать преждевременные роды. В 20% случаев существует реальная угроза выкидыша. Возможна задержка внутриутробного развития плода.
Также у женщины нарушается обмен веществ, проявляется чувство слабости, упадки сил, апатическое настроение. Иммунитет падает, что способствует обострению инфекционных заболеваний.
Медикаментозное лечение

При назначении терапии учитывается срок беременности. Во время всего лечения необходимо постоянно следить за состоянием плода.
В выборе лекарств, приоритет отдаётся желчегонным препаратам. Наиболее эффективные средства – «Хофитол», «Холебил» и др. Если в первом триместре существует угроза выкидыша, то лекарства прописывают по строгим показаниям.
Сильную боль способны снять только спазмолитики. Самыми безопасными считаются дротаверин и папаверин. Применение этих препаратов разрешено на любом сроке. Если боли не утихают, тогда назначаются анальгетики. Их рекомендовано пропивать не более пяти дней.
Безопасное лечение
Терапию необходимо назначать по согласованию с врачом гинекологом, который ведёт беременность. Лечение заключается в следующем:
| Строгая диета | Предпочтение отдаётся пище, приготовленной на пару. |
| Питьевой режим | Необходимо употреблять минеральную воду. Отлично подойдут «Ессентуки 17», «Боржоми» и др. Желательно выпивать стакан минералки за полчаса до еды. |
| Народные средства | Они будут абсолютно безопасны, если заранее проконсультироваться с врачом и согласовать с ним, что можно употреблять, а что нельзя. |
| Физиопроцедуры | Отличное подспорье в лечении холецистита. Только проводить их можно вне обострения. |
Основной упор терапии направлен на соблюдение строжайшей диеты и питьевой режим.
Народные методы
Народная медицина всегда пользовалась популярностью. Но, прежде чем к ней прибегнуть, необходима консультация врача. При холецистите помогают:
| Корни одуванчика | Кипятить в течение пяти минут. Дать отвару немного остыть, заодно он настоится и приобретёт целебные свойства. После этого настой следует процедить. Принимать только тёплым по полстакана до еды. |
| Кукурузные рыльца | Высушите и залейте кипячёной, немного остывшей водой в пропорции 1:1. Настаивать в течение дня. Принимайте теплый настой трижды в день. |
| Свекольный сок | Использовать нужно сок недоваренной свеклы. Выпивать одну столовую ложку за полчаса до еды. |
Данные народные средства обладают желчегонным действием и являются природными спазмолитиками.
Питание и диета

Вопрос питания является основополагающим в терапии холецистита. Соблюдение диеты способствует устранению застоя желчи, а также помогает снять воспалительный процесс. Питание должно быть частым, но дробным (4-5 раз в день).
Ни в коем случае нельзя переедать или голодать. Запрещается жареная, жирная, острая, консервированная, копчёная пища. Не рекомендуется употреблять овощи, в которых содержатся эфирные масла, шоколад, кофе, грибы.
Пойдёт на пользу отварная рыба, нежирное мясо, овощи, фрукты. Кисломолочные продукты тоже будут очень полезны: йогурт, нежирный кефир, ряженка, сметана и др. Утро рекомендовано начинать с каши, а на обед обязательно есть овощные супы и бульоны.
Профилактика
Чтобы избежать неприятной болезни, стоит придерживаться некоторых простых правил, которые помогут сохранить здоровье:
- каждый день выполняйте специальную гимнастику;
- совершайте ежедневные прогулки и дышите свежим воздухом;
- правильно питайтесь, придерживайтесь диеты во время обострения и в период ремиссии.
Выполнение этих правил является гарантом вашего здоровья.
Смотрите видео с гимнастикой для желчного пузыря:
Прогноз
Прогноз весьма благоприятен. Главным условием является своевременное обращение к врачу и выполнение всех его предписаний. И, конечно, никакого самолечения.
Но если игнорировать назначения врача, то осложнения могут быть очень серьёзными.
Заключение
Запомните ключевые моменты:
- Холецистит – воспаление желчного пузыря. У беременных проявляется чаще на поздних сроках беременности из-за увеличения матки и смещения органов брюшной полости. Тем самым, перекрываются желчевыводящие пути, происходит застой желчи.
- За помощью следует обращаться к гастроэнтерологу.
- Лечение обязательно должно согласоваться с гинекологом, который ведёт беременность.
- Болезнь можно победить без медикаментов. Главное – это соблюдение строгой диеты и питьевого режима.
- Народные средства совершенно безопасны и помогут справиться с проблемой, но их можно принимать только после консультации с врачом.
- Не стоит игнорировать профилактические меры.
Холецистит во время беременности – не страшная болезнь, а временная неприятность, которую можно устранить.
Комментарии для сайта Cackle
Источник
БЕРЕМЕННОСТЬ И ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ
Хронический холецистит — хроническое рецидивирующее заболевание, характеризующееся наличием воспалительных изменений в стенке жёлчного пузыря.
КОД ПО МКБ-10
К81. Холецистит.
ЭПИДЕМИОЛОГИЯ
Хронические заболевания печени и жёлчного пузыря встречаются у 3% беременных. Частота холецистэктомий при беременности составляет 0,1–3%.
ПРОФИЛАКТИКА ХОЛЕЦИСТИТА ПРИ БЕРЕМЕННОСТИ
Для профилактики заболевания и предупреждения повторных обострений рекомендуют мероприятия, препятствующие застою жёлчи в жёлчном пузыре (гимнастика, прогулки, регулярный и частый приём пищи с известными ограничениями), и лечение очаговой инфекции.
ЭТИОЛОГИЯ (ПРИЧИНЫ) ХОЛЕЦИСТИТА
Этиология до настоящего времени не выяснена. Большинство исследователей считает инфекцию ведущей причиной развития хронического холецистита, хотя жёлчь обладает достаточно выраженными бактерицидными свойствами, а эпителий жёлчного пузыря и протоков — механизмами местной иммунной защиты. Вероятнее всего, инфекционные агенты действуют при снижении бактерицидности жёлчи и истощении механизмов местной защиты. Предполагают, что хронический холецистит может быть исходом острого холецистита, эпизоды которого не всегда присутствуют в анамнезе у больных. Хронический холецистит иногда развивается после острой гнойной инфекции органов брюшной полости — ОА, аднексита, тяжёлой пищевой токсикоинфекции. У больных хроническим холециститом из жёлчи чаще всего высевают стафилококки и кишечную палочку.
Способствующие факторы — дисфункция жёлчного пузыря и сфинктерного аппарата жёлчных путей, возникающая в результате стрессовых ситуаций, гиподинамии, переедания.
· Развитию воспаления жёлчного пузыря способствуют:
– врождённая деформация;
– дискинезия жёлчных путей;
– травмы жёлчного пузыря;
– опухоли в брюшной полости;
– нарушение обмена веществ (СД, атеросклероз);
– нарушение режима питания (большие перерывы между приёмами пищи, еда всухомятку);
– запоры, малоподвижный образ жизни;
– аллергические реакции;
– возрастное нарушение кровоснабжения жёлчного пузыря;
– беременность;
ПАТОГЕНЕЗ
В механизме развития хронического холецистита предполагают участие ряда факторов.
При беременности ведущим полагают снижение контрактильности гладкой мускулатуры, что в совокупности с предшествующими беременности нарушениями инициирует механизм развития холецистита.
Начало заболевания связывают с нарушением моторной функции жёлчного пузыря, особенно в сочетании с дисхолией, что способствует развитию асептического воспаления в слизистой оболочке. В последующем присоединяется инфекция. Микроорганизмы могут попадать в жёлчный пузырь гематогенным, лимфогенным или энтерогенным путями (восходящая инфекция). Развивается различной степени выраженности хронический вялотекущий воспалительный процесс, локализую-щийся только в жёлчном пузыре или захватывающий жёлчные протоки.
ПАТОГЕНЕЗ ОСЛОЖНЕНИЙ ГЕСТАЦИИ
Возникновению раннего токсикоза способствуют заболевания ЖКТ, печени, курение, неправильное питание.
Рвота — одна из наиболее распространенных форм данного осложнения.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ХРОНИЧЕСКОГО ХОЛЕЦИСТИТА У БЕРЕМЕННЫХ
Течение хронического холецистита характеризуется периодическими обострениями. При этом ведущим симптомом становится боль. При хроническом холецистите распространены жалобы на умеренную болезненность или чувство тяжести в правом подреберье после еды, особенно при приёме жирной, жареной пищи. При наличии перихолецистита боли носят постоянный характер, усиливаются при перемене положения тела, наклоне туловища вперёд. Боли иррадиируют, как правило, в правую поясничную область, правую лопатку, правое плечо. Из диспепсических расстройств часто отмечают тошноту, отрыжку воздухом, горечью или постоянный горький вкус во рту.
Иногда обострение заболевания сопровождается подъёмом температуры тела до субфебрильных цифр. Более высокая температура, сопровождающаяся ознобами, может свидетельствовать об эмпиеме жёлчного пузыря, присоединении холангита.
Приведённые симптомы характерны для типичного течения хронического холецистита, однако у 1/3 больных они может существенно отличаться и напоминать симптомы других заболеваний органов пищеварения.
Во второй половине беременности 25% женщин связывают боли с шевелениями плода, его положением в матке (вторая позиция).
Обострение хронического холецистита чаще (91,1% беременных) развивается в третьем триместре.
ОСЛОЖНЕНИЯ ГЕСТАЦИИ
В первой половине беременности развивается ранний токсикоз. В 50% случаев хронические заболевания желчевыделительной системы осложняются тошнотой, рвотой, а 15% — слюнотечением. У 23% больных рвота продолжается более 12 нед, у 9% — до 29–30 нед беременности. Вторая половина беременности чаще, но недостоверно осложняется гестозом (водянка, нефропатия).
ДИАГНОСТИКА ХОЛЕЦИСТИТА ПРИ БЕРЕМЕННОСТИ
АНАМНЕЗ
Диагноз обострения хронического холецистита в период беременности ставят на основании жалоб, тщательно собранного анамнеза, объективных данных и результатов дополнительных методов исследования. В анамнезе есть указания на перенесённый ранее острый холецистит или периодические обострения хронического холецистита, чаще — дискинезию желчевыводящих путей.
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
При пальпации живота отмечают болезненность в проекции жёлчного пузыря (точка пересечения наружного края правой прямой мышцы живота с рёберной дугой), усиливающуюся на вдохе (симптом Кера), а также при поколачивании ребром ладони по правой рёберной дуге (симптом Ортнера). Однако эти симптомы выявляют не всегда.
При объективном обследовании определяют зоны кожной гиперестезии Захарьина–Геда в правом подреберье, под правой лопаткой.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
В анализах периферической крови обычно не находят отклонений от нормы. В отдельных случаях отмечают умеренно выраженный лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышение СОЭ. Показатели клинического и биохимического анализов крови оценивают с осторожностью, поскольку нейтрофильный лейкоцитоз может быть лейкемоидной реакцией на беременность. В биохимическом анализе крови иногда обнаруживают повышение активности трансаминаз (АЛТ и АСТ), ЩФ и g-глутамилтранспептидазы (ГГТ), гипербилирубинемию и гиперхолестеринемию.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
· Дуоденальное зондирование выполняют только в первой половине беременности, и крайне редко. Микроскопическое исследование осадка жёлчи малоинформативно, так как лейкоциты в жёлчи быстро разрушаются.
· Посев жёлчи иногда помогает установить этиологический фактор воспалительного процесса и определить чувствительность микрофлоры к антибиотикам. Однако результаты имеют условное значение, поскольку к пузырной порции жёлчи примешивается содержимое двенадцатиперстной кишки. Нередко в посевах жёлчи, полученной из воспалённого пузыря, вообще нет роста микробов.
· УЗИ — ведущий метод диагностики патологии жёлчного пузыря и хронического холецистита в частности.
– При хроническом холецистите размеры жёлчного пузыря могут быть увеличенными, нормальными или уменьшенными. Иногда находят деформированный и сморщенный жёлчный пузырь. Основной эхографический признак хронического холецистита — утолщение стенок более 3 мм. Однако в ряде случаев толщина стенок может быть нормальной или даже уменьшенной (при атрофической форме холецистита). Утолщение стенок неравномерное, внутренний контур неровный.
– При обострении одним из ультразвуковых признаков считают трёхслойность стенки жёлчного пузыря. Содержимое, как правило, негомогенное, с различными включениями (сгустки неоднородной жёлчи, микролитов). Эти включения могут свободно плавать в жёлчи, что легко определяется при перемене положения больного. Также они могут фиксироваться к стенке жёлч-ного пузыря. Обычно патологические изменения более выражены в области шейки жёлчного пузыря. После желчегонного завтрака определяют сократительную функцию жёлчного пузыря, которая, как правило, снижена.
· Термометрия.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальный диагноз проводят с другими заболеваниями органов пищеварения — хроническим панкреатитом, дуоденитом, гастритом, язвенной болезнью двенадцатиперстной кишки, синдромом раздражённого кишечника, атакже с функциональными заболеваниями желудка, кишечника и билиарного тракта.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Показана консультация терапевта и гастроэнтеролога.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Беременность 12 нед. Ранний токсикоз. Хронический холецистит.
ЛЕЧЕНИЕ ХОЛЕЦИСТИТА ВО ВРЕМЯ БЕРЕМЕННОСТИ
ЦЕЛИ ЛЕЧЕНИЯ
· Купирование болей.
· Восстановление функции жёлчного пузыря и сфинктерного аппарата жёлчных путей.
· Подавление инфекции и воспалительного процесса в жёлчном пузыре.
· Восстановление пищеварения, нарушенного из-за билиарной недостаточности в результате недостаточного
поступления жёлчи в двенадцатиперстную кишку.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Важное значение имеет питание, которое должно быть частым (4–6 раз в день) и дробным (небольшими порциями).
Это способствует регулярному опорожнению жёлчного пузыря. Из рациона исключают жирную, жареную, острую пищу, газированные напитки, вино, пиво, яичные желтки, орехи, сдобу, блюда в холодном виде, крем, сырые овощи и фрукты. Назначают диету (5-й стол). По мере стихания болей рацион расширяют: включают овощные блюда (тёртую сырую морковь), винегреты, арбузы, дыни, изюм, чернослив, курагу и др. Это способствует не только восстановлению функций жёлчного пузыря, но и ликвидирует сопутствующие запоры.
При сопутствующей гипомоторной дискинезии предпочтительны «холецистокинетические» продукты (некрепкие мясные или рыбные бульоны, сметана, яйца в всмятку), богатые липотропными веществами (творог, белковые омлеты, треска). При гипермоторной форме рекомендуют тёплые минеральные воды низкой минерализации (Ессентуки 17, Арзни, Березовская, Баталинская). Во второй половине беременности, особенно в третьем триместре, когда желательно умеренное по-требление жидкости, лечение минеральными водами не показано. Желчегонным действием обладают отвары лекарственных растений (цветки бессмертника песчаного, кукурузные рыльца, лист мяты перечной, семена укропа, плоды шиповника, корень барбариса).
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ХОЛЕЦИСТИТА ПРИ БЕРЕМЕННОСТИ
· Желчегонные лекарственные средства показаны всем беременным. Поскольку превалирует гипомоторная форма дисфункции желчевыводящих путей, лучше применять холецистокинетики, обладающие послабляющим эффектом. В первом триместре беременности у части больных наблюдается гиперкинетический тип дискенезии жёлчных путей. Им назначают аллохол©, панкреатин, холензим©.
· Антибактериальные препараты назначают только по императивным показаниям, как правило, до и после хирургического лечения. При их выборе следует учитывать срок беременности.
К антибиотикам предъявляют следующие требования:
– хорошее выведение жёлчью при приёме внутрь;
– стерилизация жёлчи и содержимого кишечника;
– устойчивость к ферментам печени;
– отсутствие гепатотоксичности;
– широкий спектр действия.
· Спазмолитики и анальгетики показаны при выраженном болевом синдроме (дротаверин, папаверин).
· Метоклопрамид нормализует моторику пузыря у беременных незави-симо от вида дискинезии, в том числе и при рвоте у беременных.
· Тюбажи «слепые» рекомендуются для борьбы с застоем жёлчи с использованием растительного масла (30–40 мл), карловарской соли (1 чайная ложка на стакан воды).
· В межприступный период можно проводить физиотерапевтическое лечение. Оно оказывает обезболивающее, спазмолитическое, трофическое действие, позволяет дифференцированно влиять на различные типы дискинезий жёлчного пузыря и сфинктеров: понизить или повысить их тонус. При гиперкинетической дискинезии используют индуктотермию, электрическое поле УВЧ, микроволновую терапию. Гипотонию и гипокинезию жёлчного пузыря успешно лечат синусоидальными модулированными токами, импульсными токами низкой частоты. Ультразвуковая терапия и иглорефлексотерапия показана при обоих вариантах дискинезии жёлчных путей.
ПРОФИЛАКТИКА И ПРОГНОЗИРОВАНИЕ ОСЛОЖНЕНИЙ ГЕСТАЦИИ
Беременным, страдающим хроническими холециститами, необходимо провести лечение не только при обострении заболевания, но и профилактически в период ремиссии. С помощью профилактических мероприятий можно предотвратить развитие воспалительного процесса в жёлчном пузыре, образование конкрементов, обострения хронического холецистита и холелитиаза.
Необходимо проводить:
· анализ крови на билирубин, холестерин во II–III триместре;
· анализ мочи общий на уробилин, жёлчные пигменты раз в месяц.
Консультации:
· терапевта женской консультации в порядке диспансеризации раз в месяц:
· гастроэнтеролога (по показаниям).
Оздоровительные мероприятия:
· диета (стол № 5);
· курсы профилактического лечения на 16-й, 28-й, 38-й нед по 7–10 дней с назначением желчегонных средств, фитотерапии (кукурузные рыльца, берёзовые почки, шиповник, перечная мята по 10 г на 200 мл воды по 1/3 стакана 3 раза в день);
· спазмолитики;
· антибактериальные средства при обострении процесса.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ОСЛОЖНЕНИЙ ГЕСТАЦИИ
Лечение осложнений гестации
Лечение беременных с легкой формой рвоты можно проводить амбулаторно. При рвоте средней тяжести и тяжёлой степени лечение осуществляют в стационаре. Большое значение в лечении имеет рациональное питание беременных. Пища должна быть разнообразной, легкоусвояемой. Её следует принимать в охлажденном виде, небольшими порциями каждые 2–3 ч в положении лежа. Показана минеральная негазированная щелочная вода в небольших объёмах 5–6 раз в день.
Для исключения отрицательного влияния на плодное яйцо медикаментозных препаратов, лечение целесообразно начать с немедикаментозных средств — центральной электроаналгезии, иглоукалывания, психо и гипнотерапии.
При возникновении гестоза во II и III триместрах проводят соответствующую терапию. Лечение хронического холецистита, как правило, консервативное. Исключение составляют больные с выраженными болями, грубой деформацией жёлчного пузыря, частыми обострениями и значительным снижением сократительной функции.
Лечение осложнений в родах и послеродовом периоде
Профилактика инфекционных осложнений в родах и послеродовом периоде.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Лечение хронического холецистита, как правило, консервативное. Исключение составляют больные с выраженными болями, частыми обострениями, грубой деформацией жёлчного пузыря, и значительным снижением его сократительной функции.
Госпитализация показана:
· при обострении в любом сроке;
· дородовая в 38 нед (по показаниям).
В период обострения заболевания лечение целесообразно провести в условиях стационара на протяжении 10– 14 дней.
ОЦЕНКА ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
Необходимо достигнуть ремиссии заболевания.
ВЫБОР СРОКА И МЕТОДА РОДОРАЗРЕШЕНИЯ
Родоразрешение проводят через естественные родовые пути с использованием адекватного обезболивания (перидуральная анестезия). КС производят по акушерским показаниям.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Больным хроническим холециститом показано санаторнокурортное лечение вне стадии обострения (Ессентуки, Железноводск, Пятигорск, Трускавец, Моршин).
Госпитализация:
· при обострении на любом сроке;
· дородовая в 38 нед (по показаниям).
Оздоровительные мероприятия:
· диета (стол № 5);
· курсы профилактического лечения на 16-й, 28-й, 38-й нед по 7–10 дней с назначением желчегонных средств, фитотерапии (кукурузные рыльца, берёзовые почки, шиповник, перечная мята по 10 г на 200 мл воды по 1/3 стакана 3 раза в день);
· спазмолитики;
· антибактериальные средства при обострении процесса.
Источник
